廣州某社區高血壓患者的腦卒中風險分層分析
隋偉靜 劉戊誼 李鄧輝 李玲 彭舟媛 萬麗紅
(1.中山大學護理學院,廣東 廣州 510089;2.廣州市越秀區珠光街社區衛生服務中心,廣東 廣州 510089;3.中山大學附屬第一醫院,廣州 廣州 510089)
?
·調查報告·
廣州某社區高血壓患者的腦卒中風險分層分析
隋偉靜1劉戊誼2李鄧輝2李玲3彭舟媛1萬麗紅1
(1.中山大學護理學院,廣東 廣州 510089;2.廣州市越秀區珠光街社區衛生服務中心,廣東 廣州 510089;3.中山大學附屬第一醫院,廣州 廣州 510089)
目的 描述廣州某社區高血壓患者10年腦卒中發病風險及主要危險因素。方法 整群抽樣某社區高血壓患者864例,采用一般情況調查表和修訂后的Framingham腦卒中10年風險評估量表進行分析。 結果 廣州某社區58%的高血壓患者的腦卒中10年發病風險處于中危或高危水平:男性腦卒中10年發病風險為低、中、高危的比例是12.8%、11.7%、17.0%,女性則分別是29.2%、12.7%、16.7%。治療后收縮壓水平、吸煙史、年齡、糖尿病史等與10 年卒中風險率存在線性相關(P<0.05)。不同性別高血壓患者的卒中10 年風險率高、中、低危分布間的差異具有統計學意義(P<0.05)。結論 該社區高血壓患者腦卒中發病風險較高。在社區的腦卒中一級預防中,應對高血壓患者進行分層管理,積極干預危險因素,尤其要關注男性患者及血壓控制情況,并對患者進行戒煙教育,以提高預防效果。
高血壓; 腦卒中; 風險分層; 社區; 護理
Hypertension; Stroke; Risk stratification; Community; Nursing
高血壓在全球范圍內具有高發病率和高死亡率的特征[1]。近年來高血壓患病率明顯上升,目前我國高血壓患者約有2億[2]。我國現有腦卒中病人700多萬,隨著人口老齡化的加劇,卒中發生率正以每年8.7%的速率不斷上升[3]。腦卒中是多重危險因素相互作用的疾病,而高血壓是腦卒中最重要的可干預性危險因素[4]。指南推薦對高血壓人群中每一例具有卒中危險因素暴露的個體進行腦卒中發生風險預測[4-5]。本研究旨在評估并分層分析廣州市某社區高血壓患者10年腦卒中發生風險,以期為分級管理和防控干預提供依據和建議,從而有效減少腦卒中的發生。
1 對象和方法
1.1 研究對象 采用整群抽樣法,選取廣州某社區所管轄的已經建檔的所有高血壓患者。納入標準:(1)年齡≥35周歲。(2)符合我國成人高血壓診斷標準的原發性高血壓患者[2]:靜息狀態下未服用降壓藥物收縮壓≥18.7 kPa(140 mmHg)和/或舒張壓≥12.0 kPa(90 mmHg)或曾被診斷為原發性高血壓病現正在接受降壓治療者。排除標準:既往或新發生缺血性腦卒中、腦出血或其他腦血管事件者。
1.2 研究方法
1.2.1 測量工具
1.2.1.1 一般情況調查表 包括患者的性別、年齡、文化程度、吸煙、高血壓病程、體質指數、腹圍、血壓、血糖、甘油三酯、藥物治療方案(利尿劑/鈣拮抗劑/β受體阻滯劑/ACEI/ARB/α受體阻滯劑/其他,可為一種或多種)等。有無糖尿病、心血管病、左心室肥大和房顫等既往病史,有無卒中家族史。
1.2.1.2 Framingham腦卒中10年風險評估量表 卒中風險評估最早始于1967年。Wolf[6]等于1991年研究開發新的 Framingham 腦卒中風險評估量表(Framingham Stroke Profile,FSP)。由于血壓受藥物影響較大,1994年D’Agostino[7]等修訂了FSP,并得到廣泛應用。修訂后的FSP基于Cox比例風險回歸模型,根據年齡、未治療/治療過的收縮壓水平(兩者只選其一)、吸煙、糖尿病、心血管病(包括心肌梗死、心絞痛或冠狀動脈供血不足、充血性心力衰竭或間歇性跛行等)、房顫、左心室肥大等7項預測因子,計算風險積分,預測被調查者10年發生腦卒中的概率。預測因子均采用Likert 10級評分法,評分標準為1~10分。各項預測因子得分之和為風險積分值。修訂后的FSP以風險積分值與10年卒中發病概率的對照表預測發病風險:男性風險積分值為1~30分,發病概率由3%上升至88%;女性風險積分值為1~27分,發病概率由1%上升至84%。目前,該量表在國內外應用中已顯示較好的預測效能[8-9],據最新國內研究[10],男性ROC曲線的AUC值為0.769,女性AUC值為0.731,適合國人使用。修訂后FSP發展成熟,應用廣泛,并作為指導高危個體進行腦卒中預防決策的工具得到了指南[4,5]的推薦。
2 結果
2.1 一般情況 864例高血壓患者中,男359例(41.55%),女505例(58.45%);年齡39~96歲,平均年齡(68.62±11.43)歲;文盲或半文盲44例(5.09%),小學192例(22.22%),初中274例(31.71%),中專或高中288例(33.33%),大專或本科65例(7.52%);高血壓病程1~55年,中位數12年;吸煙106例(12.27%);有糖尿病既往史44例(5.09%);有心血管病既往史19例(2.20%);有高脂血癥既往史25例(2.89%);有腦卒中家族史11例(1.27%);身高135~183 cm,平均(161.42±7.25)cm;體質量38~158 kg,平均(59.23±9.75)kg;腹圍57~105 cm,平均(78.55±6.14)cm;體質指數13.50~56.00 kg/cm2,平均值(27.56 ±7.67)kg/cm2;藥物治療后收縮壓12.8~27.5 kPa(96~206 mmHg),平均值(125.37±9.61) mmHg;降壓藥總使用率100%:使用利尿劑16例(1.85%),鈣拮抗劑371例(42.94%),β受體阻滯劑47例(5.44%),ACEI 7例(0.81%),ARB 511例(59.14%),α受體阻滯劑2例(0.23%),其他2例(0.23%)。未達到降壓目標(普通患者18.7/12.0 kPa (140/90 mmHg),60歲以上患者20.0/12.0 kPa (150/90 mmHg),有糖尿病等合并癥的患者17.3/10.7 kPa(130/80 mmHg)的患者58例(6.71%)。本組患者的高血壓知曉率為100%、藥物使用率為100%、收縮壓控制率為93.29%。
2.2 社區高血壓患者的腦卒中10年發病風險概率 社區高血壓患者的腦卒中10年發病風險概率總體處于中危水平,男性和女性平均都在中危水平;不同性別間的差異具有統計學意義(P<0.05),男性發病風險高于女性。見表1。
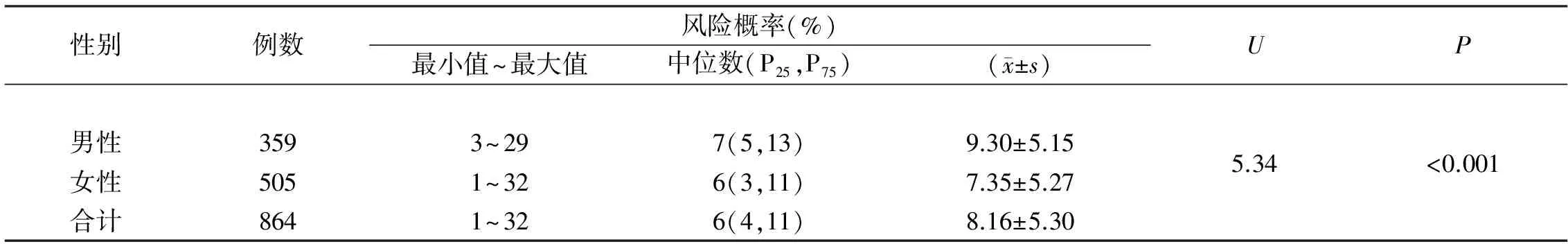
表1 社區高血壓患者的腦卒中10年發病風險概率(n=864)
2.3 社區高血壓患者的腦卒中10年發病風險分層 社區高血壓患者的57.99%(501/864)處于腦卒中10年發病風險的中危至高危水平,32.01%(363/864)處于低危水平。其中,男性69.08%(248/359)、女性50.10%(253/505)處于中危至高危水平,兩組比較差異有統計學意義(P<0.05)。見表2。

表2 社區高血壓患者的腦卒中10年發病風險分層率(n=864)
2.4 社區高血壓患者的腦卒中危險因素的風險積分情況 社區高血壓患者的腦卒中風險積分均在2~19分,男性2~18分,女性2~19分;影響患者腦卒中發病風險的最主要因素是年齡,其次是收縮壓,且收縮壓是最主要的可干預性因素。見表3。
對各項危險因素分值與腦卒中10 年發病風險率的相關性分析顯示,年齡、吸煙、收縮壓、糖尿病、冠心病均與腦卒中10 年風險率存在線性相關(P<0.05)。見表4 。
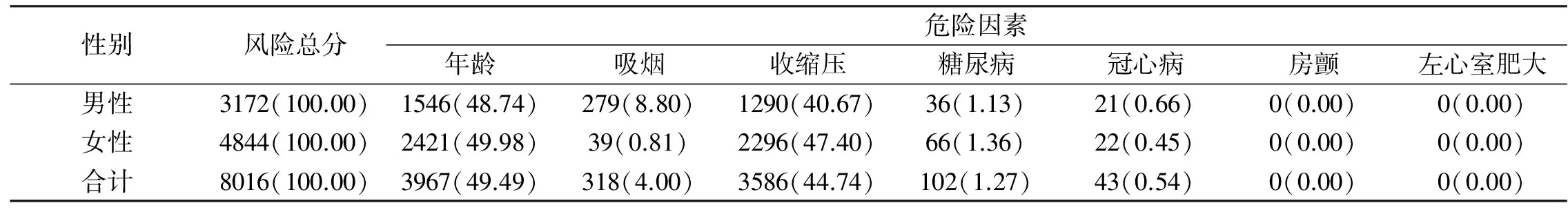
表3 社區高血壓患者的腦卒中危險因素的風險積分(n=864) 分/%
注:各項危險因素的危險評分在總危險評分中的貢獻[13]=各組危險因素評分/該組總危險評分×100%。
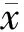
表4 社區高血壓患者腦卒中危險因素風險積分與10年腦卒中發病風險概率的相關性分析 (±s) 分
2.5 腦卒中10年發病風險的危險因素的比較 該社區高血壓患者所暴露的危險因素包括年齡、治療后的收縮壓水平、吸煙、糖尿病、CVD和CHD,目前未查及房顫和左心室肥大的患者。治療后的SBP和吸煙在不同性別的低危個體中的差異有統計學意義(P<0.05)。僅吸煙一項在不同性別的中高危個體中的差異有統計學意義。見表5~8。
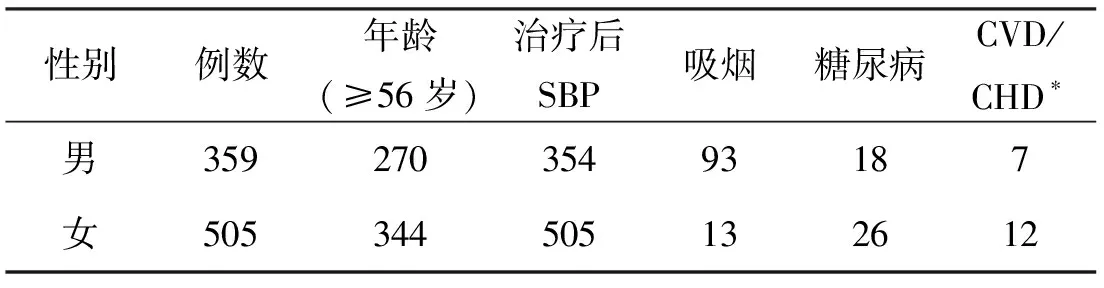
表5 社區高血壓患者腦卒中風險的危險因素 例
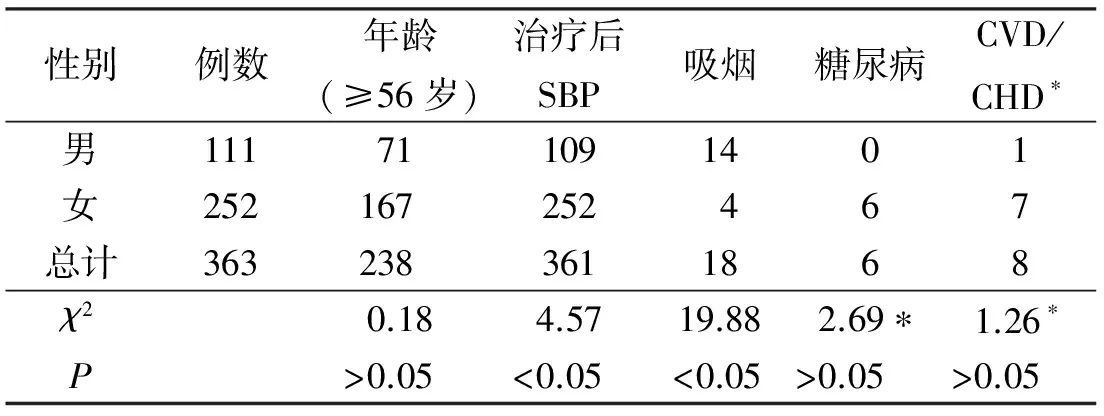
表6 不同性別腦卒中10年風險低危患者危險因素的比較 例
*因樣本量較小,統計檢驗采用精確計算法。
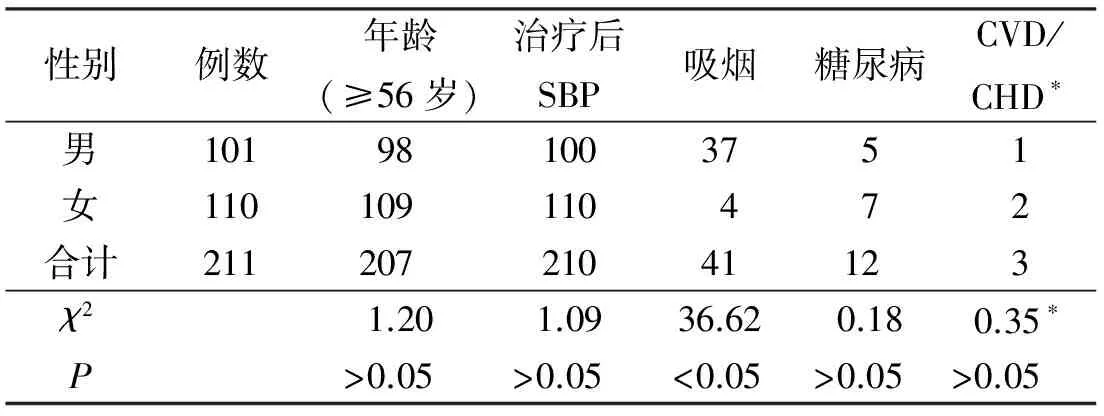
表7 不同性別腦卒中10年風險中危患者危險因素的比較 例
*因樣本量較小,統計檢驗采用精確計算法。
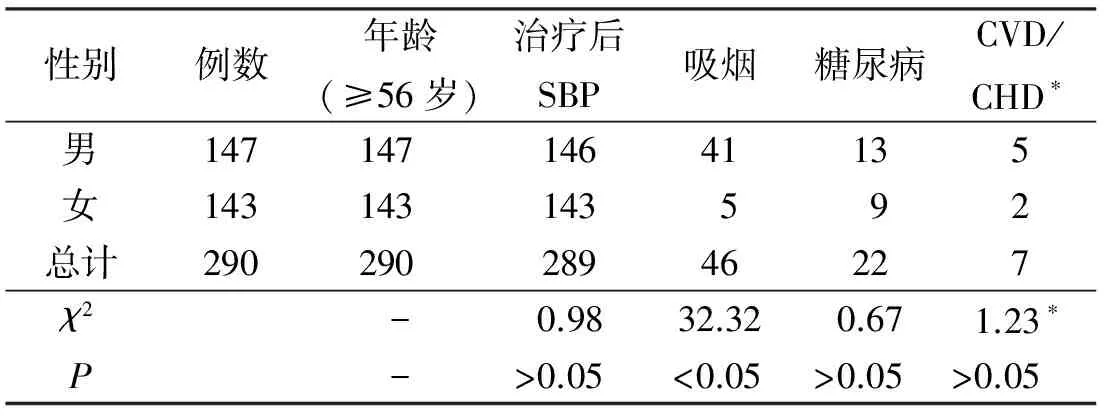
表8 不同性別腦卒中10年風險高危患者危險因素的比較 例
*因樣本量較小,統計檢驗采用精確計算法。
3 討論
3.1 對高血壓患者進行腦卒中風險篩查十分必要 高血壓是一種常見的成人慢性疾病,其并發癥有腦卒中、冠心病、心力衰竭、腎功能衰竭、大動脈和周圍血管疾病等。腦卒中作為一種急性腦血管疾病,發病率、致殘率和死亡率高,是嚴重的公共衛生問題。我國人口監測數據顯示[11],腦卒中在城市死因順位中位于第一,在農村中位于第二。腦卒中是多重危險因素綜合作用的疾病,危險因素分為可干預性(高血壓、糖尿病、吸煙、冠心病和血脂異常等)和不可干預性(年齡、性別、種族和遺傳因素等)兩類。72%的腦卒中事件是血壓升高引起,而高血壓作為最重要的可干預性危險因素目前尚無法治愈[12]。因此,腦卒中一級預防策略應定位于通過腦卒中風險評估,社區進行初步篩查,綜合評估風險分層,幫助個體綜合認識腦血管疾病的危險因素,并盡可能減少人群所暴露危險因素的數量和種類,對低危、中危、高危的高血壓患者進行正確分級并有效管理,最終有效降低腦卒中的發生率。
3.2 廣州某社區高血壓患者半數以上存在腦卒中中高危險度 此次調查的廣州市某社區全部高血壓患者864例,女性略多于男性,老年人(≥60歲)占大多數。研究結果顯示,社區腦卒中10年總體發病風險為8.16%,男性風險高于女性。且中高危風險個體共501人(占57.99%),低危363人(占42.01%);男性中高危個體占69.08%(248/359),女性中高危個體占50.10%(253/505)。由此可見,該社區高血壓患者的腦卒中預防狀況堪憂。從某種程度上說,防控意識的薄弱會助長腦卒中的高發態勢,這些中高危個體如果不予以重視,遠期發生腦卒中事件的概率極大,且低危個體也可能發生腦卒中。腦卒中防控迫在眉睫,社區醫護人員應盡快有效的開展腦卒中防控工作。因心電圖非社區免費體檢的必查項目,因此,本研究缺乏患者的房顫及左心房肥大的數據,一定程度上低估了患者的腦卒中危險度,建議政府為社區患者提供免費心電圖等檢查,以及時發現腦卒中高危人群。
3.3 收縮壓水平和吸煙是需要重點干預的腦卒中發病風險危險因素 腦卒中的發病風險與危險因素的暴露密切相關。該社區高血壓患者所暴露的危險因素中,年齡、高血壓、吸煙、糖尿病等與腦卒中10年發病風險顯著相關。除年齡和性別外,可對其他危險因素進行干預。本次研究中在已證實的相關危險因素中,收縮壓水平是最重要的一個。已有研究[2]證實,高血壓是腦卒中的獨立危險因素,在其他危險因素控制的情況下收縮壓每升高1 mmHg(1 mmHg=0.133 Kpa),腦卒中發生的風險可增加49%。本次調查的社區高血壓患者服藥率為100%,控制率為93.29%,高于、潘桂俊[13]報告的社區中老年高血壓患者的控制率,但仍有未能有效控制血壓的患者。肥胖、飲食習慣、高血壓病程和服藥依從性均是影響血壓控制的重要因素,對于這些方面社區應當重點干預,提高血壓控制率。對此,社區醫院應盡快建立首診測血壓制度,完善社區就診居民的疾病信息檔案,并積極建設高血壓管理示范社區,為各級高血壓患者提供治療和隨診;醫務人員向患者嚴格強調遵醫囑服藥的重要性,督促患者每日測量血壓,倡導健康的生活方式,低脂低鈉飲食并戒酒,定期體育鍛煉控制體重,保持心理平衡,避免精神緊張;社區加強衛生保健的宣傳教育,增加居民對高血壓病的危害和卒中危險因素的認識。
此外,糖尿病和冠心病作為腦卒中發病的危險因素,且血脂異常與腦卒中發生也有明顯的相關性。對于該社區合并糖尿病(占5.09%)的患者,社區醫務人員應建議嚴格控制血壓至17.3/10.7 kPa(130/80 mmHg)以下,積極降糖,定期檢測血糖,必要時測量HbA1C或做糖耐量試驗,并可在已嚴格控制血壓血糖的前提下遵醫囑進行降脂治療,降低腦卒中風險。對于合并冠心病(占2.20%)的患者,應建議其定期進行ECG檢查,積極治療,必要時抗凝治療預防房顫。對于血脂異常(占2.89%)的高血壓患者,應對其進行個體化健康教育,倡導健康的生活方式,采用高纖維、低脂、低膽固醇飲食,積極體育鍛煉,必要時遵醫囑服用降脂藥。
[1] WHO.Global status report on noncommunicable diseases 2014[R].Geneva:World Health Organization,2015:1-9.
[2] 劉力生.中國高血壓防治指南2010[J].中華高血壓雜志,2011,19(8):701-742.
[3] 詹洪春,何曉.王隴德院士談我國腦卒中防控現狀[J].中國醫藥科學,2011,22(1):3.
[4] Meschia JF,Bushnell C,Boden-Albala B,et al.Guidelines for the primary prevention of stroke:a statement for healthcare professionals from the American Heart Association/American Stroke Association[J].Stroke,2014,45(12):3754-3832.
[5] Goldstein LB,Bushnell CD,Adams RJ,et al.Guidelines for the primary prevention of stroke:a guideline for healthcare professionals from the American Heart Association/American Stroke Association[J].Stroke,2011,42(2):517-584.
[6] Wolf PA,D’Agostino RB,Belanger AJ,et al.Probability of stroke:a risk profile from the Framingham Study[J].Stroke,1991,22(3):312-318.
[7] D’Agostino RB,Wolf PA,Belanger AJ,et al.Stroke risk profile:adjustment for antihypertensive medication.The Framingham Study[J].Stroke,1994,25(1):40-43.
[8] Truelsen T,Lindenstrom E,Boysen G.Comparison of probability of stroke between the Copenhagen City Heart Study and the Framingham Study[J].Stroke,1994,25(4):802-807.
[9] 黃久儀,曹奕豐,郭吉平,等.應用改良弗明漢卒中風險評估工具預測中國人卒中的風險[J].中國腦血管病雜志,2013,10(5):228-232.
[10] 李娜,伍亞舟,易東.基于疾病風險指數的重慶市社區居民腦卒中發病風險評估方法[J].第三軍醫大學學報,2010,32(20):2216-2219.
[11] 陳竺.全國第三次死因回顧抽樣調查報告[M].北京:中國協和醫科大學出版社,2008:3-7.
[12] Go AS,Bauman MA,Coleman KS,et al.An effective approach to high blood pressure control:a science advisory from the American Heart Association,the American College of Cardiology,and the Centers for Disease Control and Prevention[J].Hypertension,2014,63(4):878-885.
[13] 潘桂俊,宋道平,陳利云,等.不同年齡段社區高血壓患者血壓控制率影響因素的調查分析[J].中國全科醫學,2010,13(21):1303-2305.
廣東省醫學科研基金(編號:A2014211)
隋偉靜,(1990-),女,本科(碩士在讀),從事內科護理及護理管理工作
萬麗紅,E-mail:wanlh@mail.sysu.edu.cn
R472
A
1002-6975(2015)21-1984-04
2015-04-24)

