高齡子宮內膜癌患者的預后分析
許盛芳 文輝彬
子宮內膜癌是子宮內膜上皮細胞惡性增殖所致,其發病率有逐年上升和年輕化的趨勢,已成為女性生殖系統最常見的惡性腫瘤之一[1]。目前認為子宮內膜癌的發病機制為體內長期持續的雌激素升高導致了子宮內膜的囊性增生和不典型增生,最后發展為子宮內膜癌[2]。本研究分析高齡子宮內膜癌患者的預后情況,并探討相關因素對預后的影響。
1 資料與方法
1.1 一般資料
選取2004年5月-2006年5月在本院通過手術治療和病理檢查確診為子宮內膜癌的高齡患者108例,平均年齡(72.8±10.4)歲,其中年齡<65歲71例(65.7%),年齡≥65歲37例(34.3%)。患者在臨床上主要表現為陰道不規則流血和月經量增加,其中不規則流血67例(62.0%),月經量增加41例(38.0%)。根據手術前分段診刮和宮腔鏡檢查結果,所有高齡子宮內膜癌患者中78例肌層浸潤深度<1/2,30例(27.8%)肌層浸潤深度≥1/2;病理組織學Ⅰ級57例(52.8%),Ⅱ級34例(31.5%),Ⅲ級17例(15.7%);子宮內膜腺癌86例(79.6%),非子宮內膜腺癌包括漿液性乳頭狀癌、透明細胞癌、鱗癌共22例(20.4%)。納入標準:①所有患者均為絕經后婦女;②手術前未接受任何治療,如放療、化療或激素治療;③隨訪結果可靠性高;④均簽署知情同意書。排除標準:①未進行手術治療的患者;②術前診刮診斷為子宮內膜癌但術后病理檢查排除的患者;③合并其他惡性腫瘤如肺癌的患者。
1.2 手術方法
根據中華醫學會標準確定手術的類型:診斷為Ⅰa期G1的患者進行全子宮雙附件切除術,有12例(11.1%),其余Ⅰ期患者進行次廣泛全子宮雙附件合并腹膜后淋巴結清除術,有26例(24.1%);Ⅱ期患者進行廣泛全子宮雙附件合并腹膜后淋巴結清除術,有63例(58.3%);其余患者進行腫瘤細胞減滅術,有7例(6.5%)。手術后輔助激素治療83例(76.9%),未輔助激素治療25例(23.1%)。
1.3 隨訪
對入選的108例高齡子宮內膜癌患者進行隨訪,隨訪時間截止到2013年5月,隨訪時間為2~84個月,中位隨訪時間為55個月。記錄患者的死亡時間和隨訪結束時的存活例數,并描繪生存曲線。
1.4 統計學方法
將本組研究涉及數字錄入SPSS 13.0行數據分析。計數資料行卡方檢驗,計量資料行t檢驗。描繪108例高齡子宮內膜癌患者的總體生存曲線,采用單因素和多因素分析患者預后的影響因素,以P<0.05為差異有統計學意義。
2 結果
2.1 高齡子宮內膜癌患者總體生存曲線分析
本次隨訪無一例失訪,到隨訪結束時仍然有73例(67.6%)患者存活,有4例(3.7%)死于其他原因。108例高齡子宮內膜癌患者3年內存活93例,總體生存率為86.1%;5年內存活80例,總體生存率為74.1%。見圖1。
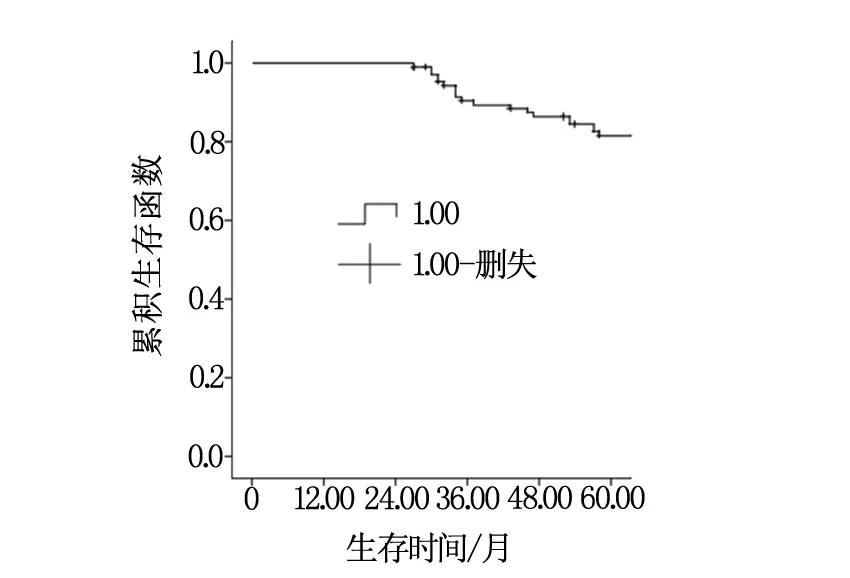
圖1 高齡子宮內膜癌患者總體生存曲線
2.2 高齡子宮內膜癌患者預后的單因素分析
單因素分析發現,高齡、肌層浸潤深、子宮內膜癌分化程度低、非子宮內膜腺癌、有淋巴結轉移、手術切除范圍廣、術后無輔助激素治療的子宮內膜癌患者預后差。肌層浸潤深度、病理組織學分級、組織學類型、淋巴結轉移,χ2趨勢檢驗差異均有統計學意義(P<0.05)。見表1。
2.3 高齡子宮內膜癌患者預后的多因素分析
多因素分析發現,肌層浸潤深度、病理組織學分級、組織學類型、淋巴結轉移是高齡子宮內膜癌患者預后差的危險因素(P<0.05)。見表2。
3 討論
子宮內膜癌又稱為子宮體癌,其主要的臨床表現為絕經期前后陰道出現不規則流血、陰道排液增多和下腹墜痛[3]。近年來子宮內膜癌發病率在全世界有著逐年升高和年輕化的趨勢,發病人群主要集中在高齡婦女。有研究表明,女性壽命延長和外源性雌激素使用的增加可能是子宮內膜癌發病率逐年升高的原因。
本研究對108例高齡子宮內膜癌患者的預后分析發現,患者3年總體生存率為86.1%,5年總體生存率為74.1%。單因素和多因素分析顯示,肌層浸潤深度(OR=1.828,95%CI=1.054~3.170)是影響高齡子宮內膜癌患者預后的獨立危險因素之一。但目前對于肌層浸潤深度是否為高齡子宮內膜癌患者預后的獨立危險因素還沒得出統一結論,而本研究中可能與多種影響因素共同作用對患者預后產生影響有關。Frick等[4]研究表明,肌層浸潤深度還是患者淋巴結轉移的危險因素。
本研究結果顯示,病理組織學分級(OR=3.264,95%CI=1.574~6.767)是影響高齡子宮內膜癌患者預后的獨立危險因素之一,與Alkushi等[5]的研究結果相符。其中Ⅰ級、Ⅱ級、Ⅲ級生存率分別為84.2、76.5、35.3,均低于Rechichi等[6]的研究,其可能與本研究中所選用的均為高齡患者密切相關。腫瘤組織分化程度越低,其預后也會越差,其可能原因是癌組織分化程度越低的子宮內膜癌患者越容易發生子宮肌層的浸潤和淋巴結轉移。因此,病理組織學分級不僅在高齡子宮內膜癌患者的預后判斷上起了重要的作用,還能很好地在臨床上指導患者術后的輔助治療。
研究表明[7]病理組織學類型對子宮內膜癌患者預后評估起了重要的作用。本研究對高齡子宮內膜癌患者的預后研究發現,病理組織學類型(OR=2.282,95%CI=1.226~4.247)是影響高齡子宮內膜癌患者預后的獨立危險因素之一,這是不同組織學類型的子宮內膜癌發病機制不同導致的。子宮內膜腺癌屬于雌激素依賴型,非子宮內膜腺癌包括漿液性乳頭狀癌、透明細胞癌和鱗癌等,屬于非雌激素依賴型[8]。由于非雌激素依賴型的子宮內膜癌侵襲力更強,更容易發生子宮肌層浸潤,在癌癥早期就可能發生淋巴結轉移,因此患者的5年生存率較低,預后變差。
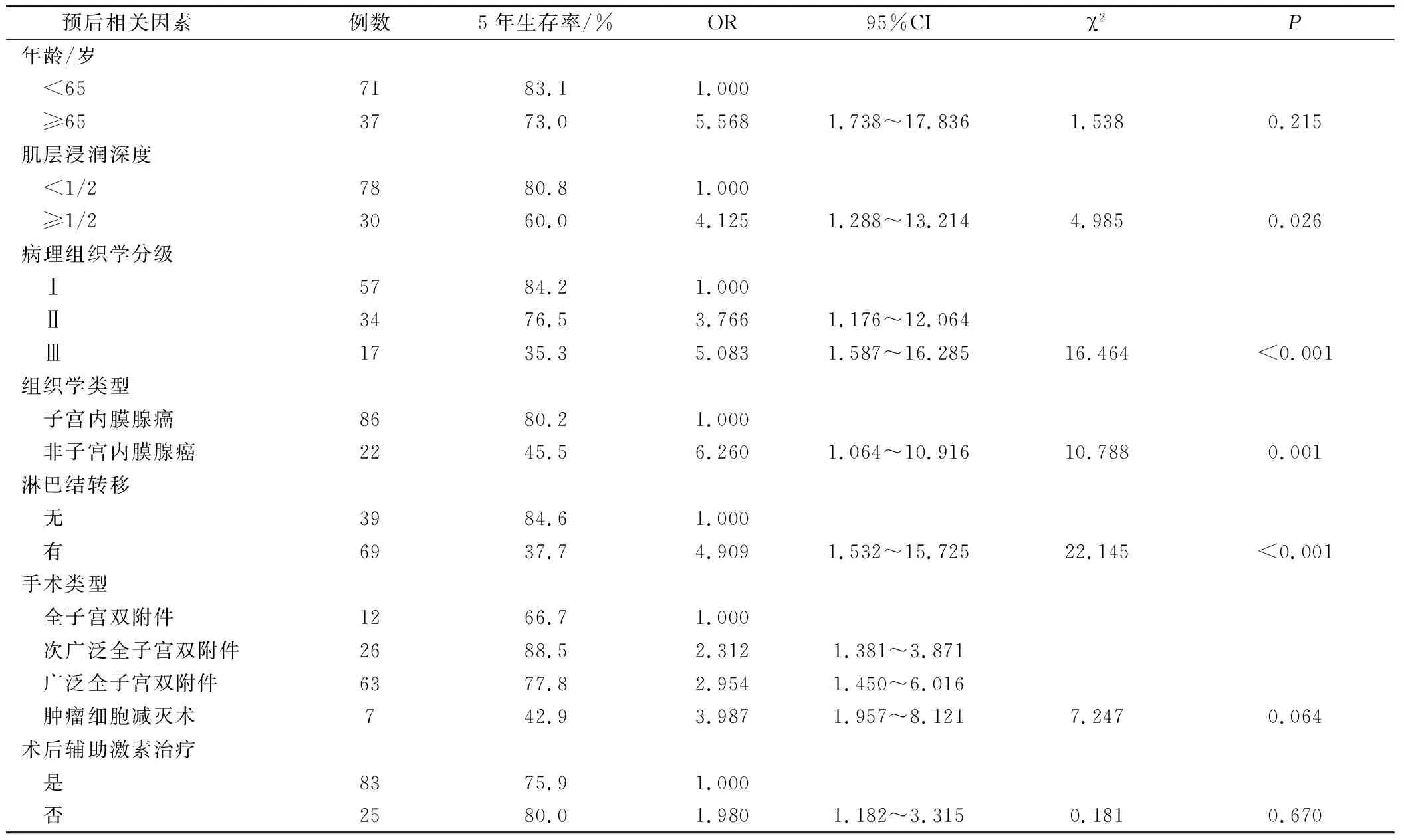
表1 高齡子宮內膜癌患者預后的單因素分析
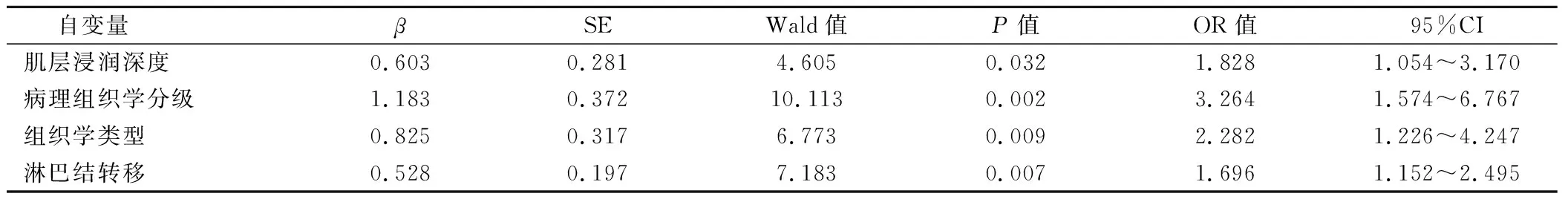
表2 高齡子宮內膜癌患者預后的多因素分析
子宮內膜癌最常見的淋巴結轉移發生在腹膜后淋巴結,其中包括盆腔淋巴結和腹主動脈旁淋巴結。目前腹膜后淋巴結轉移已經成為了子宮內膜癌患者淋巴結外轉移的可靠標志[9],對預測患者預后中起了相當重要的作用。本研究結果顯示,有淋巴結轉移的高齡子宮內膜癌患者生存率明顯低于無淋巴結轉移的患者,且其危險性是無淋巴結轉移患者的4.909倍。多因素分析顯示淋巴結轉移(OR=1.696,95%CI=1.152~2.495)是影響高齡子宮內膜癌患者預后的獨立危險因素之一。因此,在手術前和手術過程中需要根據患者的影像學和臨床病理資料分析患者的病情,并對淋巴結轉移的風險作出評估。
綜上所述,肌層浸潤深度、病理組織學分級、組織學類型、淋巴結轉移是高齡子宮內膜癌患者預后差的危險因素。由于本研究病例數相對較少,需要在以后的診斷治療過程中收集更多的病例來進一步分析高齡子宮內膜癌患者的預后影響因素。
[1] 張燕燕.晚期子宮內膜癌的治療進展〔J〕.實用癌癥雜志,2013,28(3):327-329.
[2] ASTEC study group,Kitchener H,Swart AM,et al.Efficacy of systematic pelvic lymphadenectomy in endometrial cancer (MRC ASTEC trial):a randomised study〔J〕.Lancet,2009,373(9658):125-136.
[3] Grube W,Ammon T,Killen MD.The role of ultrasound imaging in detecting endometrial cancer in postmenopausal women with vaginal bleeding〔J〕.J Obstet Gynecol Neonatal Nurs,2011,40(5):632-637.
[4] Frick AC,Walters MD,Larkin KS,et al.Risk of unanticipated abnormal gynecologic pathology at the time of hysterectomy for uterovaginal prolapse〔J〕.Am J Obstet Gynecol,2010,202(5):507.
[5] Alkushi A,K?bel M,Kalloger SE,et al.High-grade endometrial carcinoma:serous and grade 3 endometrioid carcinomas have different immunophenotypes and outcomes〔J〕.Int J Gynecol Pathol,2010,29(4):343-350.
[6] Rechichi G,Galimberti S,Signorelli M,et al.Endometrial c-ancer:correlation of apparent diffusion coefficient with tumor grade,depth of myometrial invasion,and presence of lymph node metastases〔J〕.AJR Am J Roentgenol,2011,197(1):256-262.
[7] 王 敏,馬志紅,史春雪,等.子宮內膜癌手術預后因素的多因素分析〔J〕.中國腫瘤臨床,2011,38(6):344-348,356.
[8] 包曉霞,王建六,謝步善,等.細胞自噬與 Ca2+在子宮內膜癌發病機制中的作用〔J〕.中華婦產科雜志,2011,46(11):877-879.
[9] Kitajima K,Murakami K,Yamasaki E,et al.Accuracy of integrated FDG-PET/contrast-enhanced CT in detecting pelvic and paraaortic lymph node metastasis in patients with uterine cancer〔J〕.Eur Radiol,2009,19(6):1529-1536.

