量化式截骨在髕骨置換中的臨床應用分析
代宏杰 靳憲輝 崔勝杰 武佳奇
·論著·
量化式截骨在髕骨置換中的臨床應用分析
代宏杰 靳憲輝 崔勝杰 武佳奇
目的探討量化式髕骨截骨對膝前痛影響。方法2004年2月至2010年11月間行膝關節表面置換的126例(149例膝關節)。患者采取“拋硬幣簡單隨機化”隨機方法常規髕骨置換組和量化式髕骨置換組,均采用統一膝關節假體,由同一組醫生完成,術前和隨訪時均采用相同的評價標準:膝關節評分(HSS評分),髕骨評分(Feller評分)、手術時間等進行分析。結果HSS和Feller評分,術后髕前疼痛評分差異有統計學意義(P<0.01);量化式截骨的時間明顯少于標準模具截骨(P<0.05)。結論采用量化式髕骨截骨對TKA術后可以更好的重建髕股關節,減少膝前疼痛的并發癥,減少手術的時間。
量化式髕骨截骨;全膝關節置換術;模具截骨;膝前痛
人工全膝關節置換術(total knee arthroplasty,TKA)中行髕骨置換最早出現于20世紀70年代。隨著TKA中髕骨置換病例的增加,因髕骨及髕骨假體并發癥占TKA總數的1.5%~12%[1],髕骨及髕骨假體并發癥導致膝關節翻修的占翻修總數的50%,可見目前髕骨處理的方法還是不太完善。為此,我科總結資料,借鑒前人的手術技巧,采用“量化式截骨方案”,通過對126例患者的隨機分組治療,比較量化式髕骨截骨與模具髕骨截骨的療效,報告如下。
1 資料與方法
1.1 一般資料 選擇我院2004年2月至2010年11月行膝關節表面置換的患者126例(149例膝關節),男19例,女107例;年齡50~82歲,平均年齡(66±5)歲;單膝置換103例,雙膝同時置換23例。病因診斷采用美國骨關節炎及風濕病協會診斷標準(1987年頒布)[1]:骨性關節炎135膝,類風濕性關節炎11膝,創傷性關節炎3膝;膝內翻畸形127膝,外翻畸形22膝(均除外重度內翻及外翻畸形);量化式截骨置換85膝,模具截骨64膝。術前隨機將患者分為量化式截骨組85膝和模具置換組64膝。
1.2 術前準備 (1)對患者行術前教育,告知患者手術的必要性、安全性以及術后鍛煉的重要性,做好充分的思想準備,提前教會患者如何做功能鍛煉,膝關節條件較好的可提前行功能鍛煉,利于術后功能恢復。(2) 拍攝膝關節正側位、髕骨軸位及患肢全長的X線片,膝關節功能及髕骨等術前評分。(3)假體均采用smith&nephew,進口骨水泥(smith&nephew)固定。
1.3 手術步驟 (1)采用硬膜外麻醉,上氣囊止血帶,膝前正中切口。(2)股骨前后方截骨以股骨后髁連線3°為基礎,參考股骨髁上軸的位置,根據器械截骨,適當行軟組織松解,安放假體,骨水泥固定。(3)患者行髕骨置換,量化式截骨注意要點:截骨的解剖標志點,利用髕腱外緣及股四頭肌內外側緣作為截骨解剖標志點行髕骨截骨;結合膝關節正側位及髕骨30°軸位X線片測量出髕股間隙,髕骨截骨時,要保證切除骨贅、骨贅下的脂肪,平行截骨,12 mm≤截骨量+假體厚度≤原髕骨厚度,確保置入假體后厚度恢復原髕骨的厚度或稍小于;行髕骨置換時,不要將假體(圓形假體)簡單的安放在髕骨的中央,即髕骨假體的中心定位于截骨后的髕骨骨床中心內側2~4 mm,若髕骨較大,可適當加大內置距離;(4)無拇指試驗陽性需松解髕骨支持帶,注意保護膝上外側動脈,外側松解至少至髕骨緣后約2 cm,必要時行內側支持帶重疊縫合。
1.4 術后處理 術后常規冰袋冷敷,彈性繃帶包扎下肢,24~48 h除引流管,術后第1天主動及被動CPM機功能鍛煉,要求2周內膝關節屈曲超過90°。拔管后在康復醫師的指導下借助助行器行走,術后第1天常規應用低分子肝素預防量應用7~10 d之后常規口服利伐沙班1個月。發現肢體腫脹情況,行彩超查雙下肢血管,發現有血栓形成的患者給予抗血栓對癥治療。
1.5 術后隨訪及療效評定 2組均定期隨訪,術后1、3、6、12個月分別行隨訪,以后每年隨訪一次,隨訪時間12~70個月,平均隨訪時間:量化組(35.7±2.7)個月,模具組(32.7±2.5)個月。采用HSS膝關節評分滿分為100分,總分大于85分為優秀,70~84分為良好,60~69分為一般,小于60分為差(疼痛30分,功能22分,活動度18分,肌力10分,穩定性10分,屈曲畸形10分)。髕骨評分采用Feller評分:滿分30分,膝前疼痛分數15分,功能評分10分,股四頭肌肌力5分。
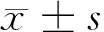
2 結果
2.1 術后療效情況 優130膝,良14膝,可3膝,差2膝,優良率達到96.64%。
2.2 2組各項指標比較 2組術前HSS評分、髕骨評分、膝前痛評分與末次隨訪時差異有統計學意義(P<0.01)。2組末次隨訪HSS評分、髕骨評分和膝前痛評分差異無統計學意義(P>0.05)。見表1。
2.3 2組手術時間 量化組手術時間(62±13)min少于模型組的(74±15)min,差異有統計學意義(P<0.05)。
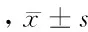
表1 2組各項指標比較 分
3 討論
髕骨是人體是最大的籽骨,在膝關節活動中有重要的生物力學功能,是伸膝裝置的組成部分。在全膝關節置換中髕骨是否置換的問題仍存在很多的爭議。在早期行關節置換的術中不行髕骨置換,術后發生較高的膝前疼痛,從而引進了髕骨假體的置換技術。但髕骨置換并沒有完全避免膝前疼痛,還相應的逐漸出現了髕股關節不穩定、髕骨骨折、以及髕骨假體磨損和松動等。髕股關節并發癥與模具的設計和手術技術有關,例如髕骨截骨的厚度、截骨的不對稱、髕骨假體的置入位置、韌帶松解的程度等。本文擬在根據臨床經驗及改進操作技術使髕骨截骨量量化、髕骨角度量化,從而更好的重建髕骨關節。
3.1 髕骨置換的適應證的探討 在全膝關節置換中是否行髕骨置換的爭議較大。Arnold等[2]連續700例全膝置換并隨訪,所有髕骨行去神經化或未給予任何處理,均不行髕骨置換,隨訪時發現髕骨逐漸可塑性并適應髕股關節面。Larson等[3]對118膝關節置換進行回顧性研究,假體采用后穩定型假體,全部行髕骨置換,臨床結果良好。雖然以上兩個研究均單一的堅持一種治療方案,但沒有對比研究。Kawakubo等[4]認為類風濕性關節炎患者均應行髕骨置換。而骨性關節炎(OA)的患者無髕骨嚴重損壞的前提下可不必常規性髕骨置換。Liebau等[5]認為髕骨損壞嚴重的OA患者以及所有類風濕關節炎患者均應行髕骨置換。有些學者認為在不常規行髕骨置換時,髕骨軟骨與股骨假體之間的長期磨損將導致不良的后果[6],而且理論上遠期效果會更明顯。Bumett等[7]通過長期的隨訪研究得出髕骨軟骨的改變并不是髕骨置換的可靠依據。而關于患者的年齡、身高、體重等也存在爭議,Soudry等[8]認為對于肥胖的患者應注意觀察髕骨的骨質,防止因骨質疏松導致術后的髕骨骨折。 雖然我們常規行髕骨置換,但我們更傾向于有以下指征的行髕骨置換:(1)髕骨軟骨面損壞嚴重;(2)髕骨運動軌跡不良;(3)術前及術中發現軟組織平衡存在問題的;(4)類風濕性關節炎;(5)術前膝前痛明顯的。
3.2 膝前痛的成因分析 文獻報道髕骨置換術后膝前痛的發生率比置換組高[9],但也有文獻報道置換組與不置換組膝前痛的發生率無明顯差異[10]。但無論置換與否,其中絕大多數患者均有輕度的膝前痛,但對日常生活無明顯影響,較少有因膝前痛再次行手術治療的。其中髕骨不穩定為導致術后膝前痛的主要因素,為全膝置換術后影響長期療效的主要因素。髕股關節的穩定性依靠的是關節面的形狀和軟組織的共同維持,髕骨不穩定的大量報道多為髕骨脫位及半脫位。引起髕骨不穩定主要因素:假體的安放位置不恰當、髕骨截骨平面不合適、假體的設計及選擇的不當(模具的設計缺陷)、股四頭肌及其擴張部的異常、膝關節力線的異常及超重因素(女性的特殊體態問題)等[11,12]。有的時候單純的模具截骨不能考慮到這些問題的綜合性,不能完全或大部分解決其復雜性,而我們“量化式截骨”正是基于以上長期觀察的問題進行有針對性的截骨,從而避免了一些因模具模式截骨所帶來的髕骨不穩定的問題,我們認為,不能單純的憑模具來解決所有問題,盡管我們的研究顯示量化式截骨與模具截骨對膝前痛的影響無明顯相關性,但這只是一個短期的回顧研究,有待長期觀察,并根據觀察結果改進量化式截骨方案。
3.3 量化式髕骨置換的手術方法 在進行髕骨置換時我們遵循以下幾點原則供大家參考:(1)保持髕骨的厚度盡量與術前相同,髕骨的截骨不夠,會導致置換后髕骨整體的厚度增加,導致髕骨下移或膝關節屈曲受限;(2)髕骨的安放不是簡單的將假體安防在髕骨的中央,而應安放在內側,接近內側的正常的髕骨突起,假體居中會導致骨性髕骨相對向內側移位,導致Q角增大;(3)外側松解術注意對膝外上動脈的保護,損傷后可導致髕骨血運的喪失,引起髕骨壞死;(4)由于正常的髕骨內、外側關節面不對稱,常引起外側關節面的切除過多,因此截骨時,髕骨外側關節面應比內側關節面略淺,避免假體傾斜出現髕骨不穩。這是我們在量化時截骨時主要考慮的幾點,也是大家在臨床中經常遇到也難于解決的問題,難于解決的原因在于我們認為可能為:(1)拘泥于模具的模式的影響,對其中的一些問題無法解決;(2)對術中應注意的關鍵點未給予足夠的重視。綜合以上,我們采用量化式截骨在熟練的基礎上可很好的得到解決,從而大大減少了術中并發癥的發生,也許在更長期的隨訪中量化式截骨的優勢可能會凸顯出來。
到目前為止至于是否行髕骨置換,以及髕骨置換的方式仍存在很多的爭議。Boume等[13]認為,無論髕骨置換與否,膝前痛的發生率均在10%左右。本研究認為術后膝前痛是多因素造成的結果,手術方案的合理選擇、手術操作和假體的設計等因素均可直接造成膝前痛的發生,所以我們應對每一個患者進行詳細的術前評估,做好術前手術方案的預演,提前量化好髕骨的截骨方案,減少手術時間及優化手術技術才能最大程度的減少膝前痛及其他并發癥的發生。
1 Matsuta S,Miura H,Nagamine R,et al.Effect of femoral and tibial component position on patellar tracking following total knee arthroplasty:10-year follow-up of Miller-Galante I knees.A m J Knee Surg,2001,14:152-156.
2 Arnold MP,Friederith NF,Widmer H,et al.Patellar substitution in total knee prosthesis-is it important? Orthopade,1998,27:637-641.
3 Larson CM,Lachiewicz PF.Patellofemoral complications with the Install-Burstein Ⅱ posterior stabilized total knee arthroplasty.J Arthroplasty,1999,14:288-292.
4 Kawakubo M,Matsumoto H,Otani T,et al.Radiographic changes in the patella arter total knee arthroplasty without resurfacing the patella Comparison of osteoarthrosis and rheumatoid arthritis.Bull Hosp Jt Dis,1997,56:237-244.
5 Liebau C,Pap G,Nebelung W,et al.Comparison of functional outcome in implantation of natural knee prostheses with and without patellar resurfacing.Z Orthop Ihre Grenzgeb,1998,136:65-69.
6 Cutbill JW,Ladly KO.Anterior knee pain;a review.Clin SportsMed,1997,7:40-45.
7 Bumett RS,Haydom CM.Patella resurfacing versus nonresurfacing in total knee arthropalsty:results of a randomized controlled clinical trial minimum of 10 years follow-up.Clin Orthop Relat Res,2004,428:12-25.
8 Soudry M,Mestriner LA,Binazzi R,et al.Total knee arthroplasty without patellar resurfacing.Clin Orthop Relat Res,1986,205:166-170.
9 Figgid HE,Goldberg VM.The influencoftibial-patellar femoral laolcation function of the knee in patients with the posterios tabilize knee prosthesis J Bone Joint Surg,1986,68:1035-1040.
10 黃志峰,翁習生,邱貴興,等.髕骨置換與否對全膝關節置換效果的影響.實用骨科雜志,2007,8:449-452.
11 Bourne RB,Rorabeck CH.Resurfacing versus not resurfacing the patellar during total knee replacement.Clin Orthop Relat Res,1995,214:156-161.
12 Barrack RL,Wolfe MW,Waldman DA,et al.Resurfacing of the patellan total knee arthroplasty prospective randomized,double-blind study.J Bone Join Surg,1997,79:112-1131.
13 Boume RB,Bumer RS.The consequences of not resurfacing the patella.Clin Orthop Relat Res,2004,428:166-169.
10.3969/j.issn.1002-7386.2014.08.022
053000 河北省衡水市,哈勵遜國際和平醫院骨病科
R 687.4
A
1002-7386(2014)08-1177-03
2013-11-12)

