胰島素控制妊娠期糖尿病血糖對妊娠結局的影響
李曉云,龐念德,于壽倫,王雪莉
(1.深圳市龍崗區婦幼保健院婦產科,廣東深圳 518000;2.深圳市鹽田區人民醫院急診科,廣東深圳 518081)
·論著·
胰島素控制妊娠期糖尿病血糖對妊娠結局的影響
李曉云1,龐念德2,于壽倫1,王雪莉1
(1.深圳市龍崗區婦幼保健院婦產科,廣東深圳 518000;2.深圳市鹽田區人民醫院急診科,廣東深圳 518081)
目的探討不同時期應用胰島素控制妊娠期糖尿病血糖對妊娠結局的影響。方法108例妊娠合并糖尿病患者在飲食治療的基礎上采用胰島素治療,其中56例胰島素治療時間為32孕周前(觀察組),52例胰島素治療時間為32孕周后(對照組),觀察不同時期應用胰島素治療對妊娠結局的影響。結果兩組患者飲食療法加胰島素治療后血糖基本控制在正常范圍內。觀察組妊娠期妊娠高血壓綜合征及其他并發癥(羊水過多、胎盤早剝等)發生率均低于對照組,而早產率及剖宮產率明顯高于對照組(P<0.05),但觀察組死產率及產后出血及感染發生率明顯低于對照組(P<0.05)。觀察組巨大兒、低體重兒、新生兒窒息、新生兒低血糖、紅細胞增多癥及高膽紅素血癥的發生率明顯低于對照組(P<0.05)。結論32孕周前應用胰島素控制妊娠期糖尿病血糖可改善母嬰妊娠結局。
妊娠合并糖尿病;胰島素治療;妊娠結局
近年妊娠合并糖尿病發病率有不斷上升的趨勢,且對母兒均有較大危害[1]。盡早采取有效的措施將血糖控制在理想水平可有效減少并發癥的發生。目前胰島素已廣泛應用于控制妊娠合并糖尿病產婦的血糖,本文旨在觀察經胰島素治療妊娠合并糖尿病產婦的妊娠結局和新生兒情況,現報道如下:
1 資料與方法
1.1 一般資料選取2010年4月至2014年4月在我院分娩的妊娠合并糖尿病的孕婦108例為研究對象。108孕婦根據胰島素首次使用孕周分為觀察組(n=56)和對照組(n=52)。觀察組胰島素使用起始孕周<32周,平均29周,對照組胰島素使用起始孕周>32周,平均34周。
1.2 診斷標準妊娠合并糖尿病的診斷符合中華醫學會推薦GDM的診斷標準:以口服葡萄糖(100 g)耐量試驗(OGTT)為基礎。空腹血糖、口服葡萄糖后1 h、2 h、3 h血糖值分別為5.8 mmol/L、10.6 mmol/L、9.2 mmol/L、8.1 mmol/L。符合以下三條標準之一:(1)兩次或兩次以上空腹血糖(FPG)≥5.8 mmol/L。(2) OGTT 4項值中兩項達到或超過上述標準。(3)50 g葡萄糖負荷試驗(GCT)1 h血糖≥11.1mmol/L,以及FPG≥5.18 mmol/L[2],即可診斷為GDM。妊娠期糖耐量減低(GIGT)標準:OGTT 4項指標中任何一項異常即可診斷,也屬于妊娠合并糖尿病人群。
1.3 治療方法所有GDM婦女確診后均按照標準體質量及孕周計算熱量,均給予飲食控制加適量運動,整個妊娠期間檢測孕婦的血糖水平和胎兒生長,若血糖控制不滿意應及時給予胰島素治療,采用胰島素泵連續給予諾和靈R基礎用量,置成6~8時段的不同量持續皮下輸注,并按照4:2:3:1的比例分別于三餐前及睡前注射,根據血糖、病情、孕期情況調整基礎及餐前劑量。每日檢測空腹血糖,餐后2 h血糖及睡前血糖,防止發生低血糖。
1.4 觀察指標分別檢測兩組孕產婦初診時(首次產檢時)和分娩前(分娩前一周內)的空腹血糖(FBG)、餐后2 h血糖(2 hP.BG)。觀察兩組孕婦的高血壓綜合征、早產、剖宮產、死產、產后出血及感染及其他合并癥發生情況,同時觀察兩組新生兒巨大兒、低體重兒、新生兒窒息、新生兒低血糖、紅細胞增多癥及高膽紅素血癥的發生情況。
1.5 統計學方法應用SPSS17.0統計軟件進行數據分析,計量數據以均數±標準差()表示,其組間比較采用t檢驗,率的比較采用χ2檢驗,以P<0.05為差異具有統計學意義。
2 結果
2.1 兩組孕產婦基本情況比較兩組孕產婦的年齡、孕次及產次比較差異均無統計學意義(P>0.05),但兩組空腹血糖和餐后2 h血糖在分娩時均明顯下降(P<0.05),且基本在正常范圍之內,見表1。
表1 兩組孕產婦基本情況及胰島素治療前后血糖比較(,mmol/L)
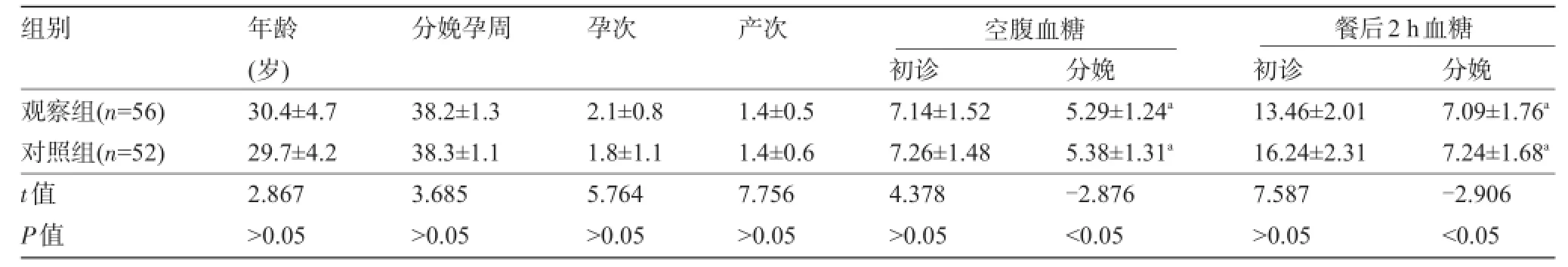
表1 兩組孕產婦基本情況及胰島素治療前后血糖比較(,mmol/L)
注:與初診時比較,aP<0.05。
2.2 兩組孕產婦妊娠結局比較觀察組妊娠高血壓綜合征發病率明顯低于對照組(P<0.05),觀察組妊娠期其他并發癥(羊水過多、胎盤早剝等)發生率低于對照組(P<0.05),觀察組早產率及剖宮產率明顯高于對照組(P<0.05),但觀察組死產率及產后出血及感染發生率明顯低于對照組(P<0.05),見表2。
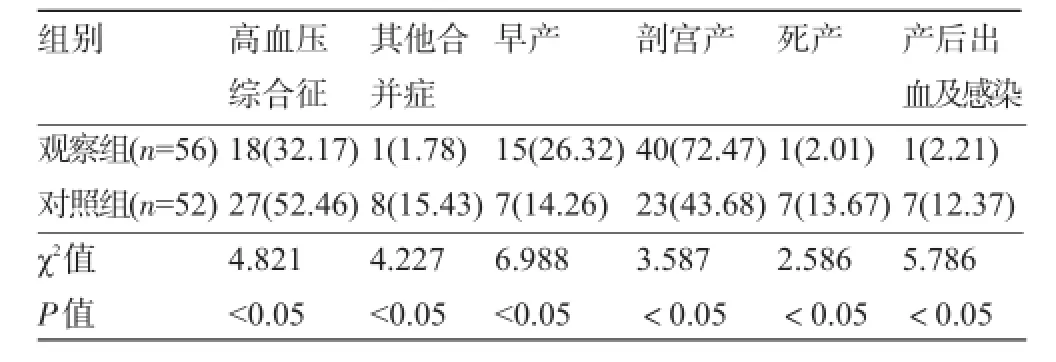
表2 兩組孕產婦妊娠結局比較[例(%)]
2.3 新生兒情況觀察組巨大兒、低體重兒、新生兒窒息、新生兒低血糖、紅細胞增多癥及高膽紅素血癥的發生率明顯低于對照組,差異均具有統計學意義(P<0.05),見表3。
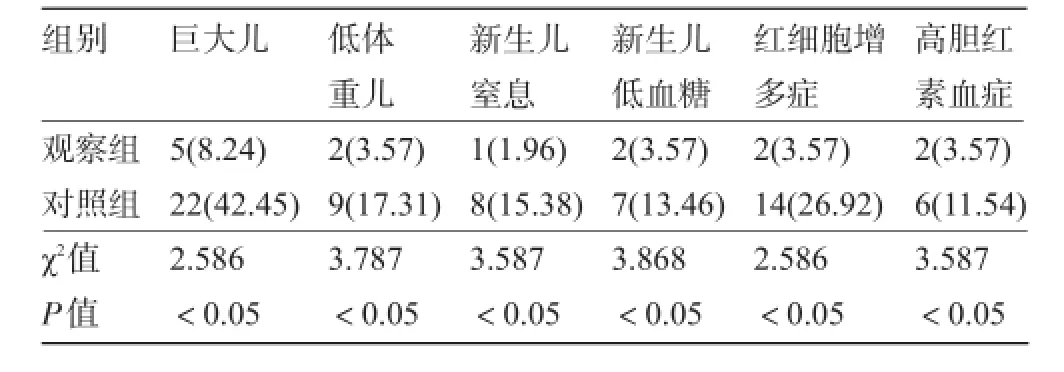
表3 兩組新生兒情況比較[例(%)]
3 討論
近年來隨著生活和飲食習慣改變,妊娠期合并糖尿病越來越常見,3%~14%的孕婦合并糖尿病[3]。妊娠期糖尿病指的是在妊娠過程中,孕婦體內的抗胰島素樣物質增加,使孕婦胰島素敏感性降低,胰島素分泌相對不足,進而發生的血糖升高或糖耐量的異常,不包括在妊娠前已經確診的糖尿病[4]。妊娠合并糖尿病是妊娠期間最常見的并發癥之一,其對孕婦和胎兒均有不同程度的影響。相關文獻報道,妊娠合糖尿病的高血糖可導致產婦血管廣泛病變,血管內皮細胞增厚,管腔變窄,從而使組織供血不足,容易導致妊娠期高血壓綜合征的發生,另一方葡萄糖利用減少,導致孕婦體內能量不足,使子宮收縮乏力,常發生產后出血及感染[5]。而妊娠期高血糖可導致胎兒胰島素分泌增加,抑制糖皮質激素促肺泡Ⅱ型細胞表面活性物質的合成及釋放,影響胎兒肺的成熟,增加胎膜早破及早產的發生率,同時隨著妊娠的進行,能量需求增多,高血糖導致胎兒體內的胰島素的相對不足,葡萄糖利用受限,加之胎盤生乳素具有脂解作用,體內脂肪分解過多,易導致胎兒酮癥酸中毒、胎兒窘迫及死胎等[6]。妊娠期糖尿病嚴重威脅母嬰健康,因此必須盡早、盡快的將孕婦的血糖控制在正常范圍之內,以減少各種并發癥的發生[7]。
飲食治療與運動療法是糖尿病的兩大基本療法[8],有利于控制血糖,加速脂肪分解,改善脂類代謝,減輕體重,降低胰島素抵抗[9]。但妊娠期胎兒生長發育所需要的能量完全由孕婦提供,所以糖尿病孕婦的飲食控制不能過于嚴格,否則易產生饑餓性酮癥。單純的飲食控制和運動療法在實施中有一定的困難。由于磺脲類等口服降糖藥可通過胎盤引起胎兒畸形甚至死亡,臨床多用胰島素控制血糖。外源性胰島素可使胰島細胞得到維護、修復、再生,對胰島細胞有保護作用,使血糖維持在正常水平,降低母兒圍產期發病率[10]。同時胰島素能促進組織對葡萄糖的攝取和利用,抑制糖原分解和糖原異生,從而降低血糖。研究對象中觀察組妊娠高血壓綜合征發病率明顯低于對照組(P<0.05),妊娠期其他并發癥(羊水過多、胎盤早剝等)發生率低于對照組(P<0.05),但早產率及剖宮產率明顯高于對照組(P<0.05)。觀察組死產率及產后出血及感染發生率明顯低于對照組(P<0.05)。研究結果表明,妊娠期積極使用胰島素控制高血糖可有效降低孕產婦在妊娠期間的各種相關并發癥,降低高血糖給孕婦帶來的不良影響。觀察組巨大兒、低體重兒、新生兒窒息、新生兒低血糖、紅細胞增多癥及高膽紅素血癥的發生率明顯低于對照組(P<0.05)。研究結果表明血糖的合理控制可有效降低GDM孕婦圍生期母嬰的不良并發癥的發生率。對于胰島素使用起始孕周的選擇,國內外報道較少,一般而言胰島素用量高峰在孕32~33周,因該時段抗胰島素樣物質分泌達高峰,而此時也正是胎兒生長發育最旺盛的時候,因此本文選擇孕32周作為分組界限。
綜上所述,對妊娠合并糖尿病患者起始孕周采用胰島素控制血糖可改善母嬰結局。
[1]韓娟.妊娠合并糖尿病對妊娠結局的影響[J].中國醫學創新, 2013,10(11):146-147.
[2]中華醫學會婦產科學分會產科學組,中華醫學會圍產醫學分會妊娠期糖尿病協作組.妊娠期糖尿病臨床診斷與治療推薦指南(草案)[J].中華婦產科雜志,2007,42(6):426-4271.
[3]金城,曲永利.胰島素泵治療妊娠期糖尿病療效觀察[J].中國初級衛生保健,2010,6:60.
[4]梁雪梅,王加,陸琳琳.妊娠期糖尿病胰島素治療對母嬰結局的影響[J].中國醫學創新,2013,10(3):62-63.
[5]鐘為平,孫慧芳,葉潔新,等.妊娠期糖尿病的孕期管理與母嬰結局的關系[J].臨床和實驗醫學雜志,2012,11(21):1715-1716.
[6]劉劍波.妊娠糖尿病合并酮癥酸中毒的臨床分析及治療效果的觀察[J].中華全科醫學,2014,12(1):95-96.
[7]袁中草.妊娠期糖尿病對妊娠結果的影響[J].實用醫學雜志, 2008,24(11):1965-1966.
[8]李翠吟,鄒鋼,尤曉玲,等.強化飲食和運動療法對妊娠糖尿病母嬰結局的影響[J].海南醫學,2009,20(7):198-200.
[9]于桂云,魏玲,金艷文,等.妊娠糖尿病診斷及早期干預對妊娠結局的影響研究[J].河北醫學,2014,20(4):635-638.
[10]吳英,沈瓊,蔣聯,等.妊娠糖尿病患者胰島素抵抗及胰島β細胞功能的初步研究[J].中華內分泌代謝雜志,2013,29(11): 945-948.
Effects of using Insulin in different pregnant periods to control diabetes blood sugar on pregnancy outcome during pregnant period.
LI Xiao-yun1,PANG Nian-de1,YU Shou-lun1,WANG Xue-li1.
Department of Gynaecology and Obstetrics,Shenzhen Longgang District Maternal and Child Health Hospital,Shenzhen 518000,Guangdong,CHINA; 2.Emergency Department,Shenzhen Yantian District People's Hospital,Shenzhen 518081,Guangdong,CHINA
ObjectiveTo explore the effects of using insulin in different pregnant periods to control diabetes blood sugar on pregnancy outcome during pregnant period.MethodsOne hundred and eight patients with diabetes in pregnancy used insulin and diet control to control diabetes blood sugar.The insulin therapy time of 52 cases was before 32 gestational weeks(the observation group),and that of 56 cases was after 32 gestational weeks(thecontrol group).The pregnancy outcome of the two groups were observed.ResultsThe blood sugar of the patients in the two groups was in normal range after diet control and insulin therapy.The incidence of pregnancy-induced hypertension syndrome during pregnancy and other complications(polyhydramnios,placental abruption)of the observation group were significantly lower than that of the control group(P<0.05),while the incidence of preterm birth and the cesarean delivery in the observation group were significantly higher than that of the control group(P<0.05). The incidence of the stillbirth and postpartum hemorrhage and infection were significantly higher(P<0.05).The incidence of macrosomia,low birth weight,neonatal asphyxia,neonatal hypoglycemia,disease of grow in quantity of red blood cells and high blood bilirubin of the observation group were significantly lower than that of the control group(P<0.05).ConclusionUsing insulin to control diabetes blood sugar before 32 gestational weeks could improve the outcome of the maternal and infant.
Diabetes in pregnancy;Insulin therapy;Gestational outcome
R714.256
A
1003—6350(2014)22—3324—03
10.3969/j.issn.1003-6350.2014.22.1302
2014-05-14)
李曉云。E-mail:lixyun@126.com

