優化外來手術器械滅菌流程對器械消毒和手術質量的影響
武素霞 潘海燕
(新疆醫科大學第五附屬醫院,新疆 烏魯木齊 830011)
優化外來手術器械滅菌流程對器械消毒和手術質量的影響
武素霞 潘海燕
(新疆醫科大學第五附屬醫院,新疆 烏魯木齊 830011)
目的 分析優化外來手術器械滅菌流程對器械消毒和手術質量的影響。方法 選擇本院優化外來手術器械滅菌流程前后的外來器械及手術患者作為研究對象,比較在流程優化前后其器械抽檢不合格率及手術患者的傷口愈合時間、傷口感染率等情況差異。結果 優化后器械抽檢不合格率(0.57%)、平均傷口愈合時間(5.39±1.21)d、傷口感染率(3.33%)明顯低于優化前(P<0.05)。結論 優化外來手術器械滅菌流程可以提高手術器械的無菌率,降低手術患者的感染率,促進其術后康復。
外來手術器械;滅菌流程;手術質量
手術室感染是目前臨床關注的重點之一,其發生與手術器械的滅菌不完全關系密切。手術室中發生器械滅菌不徹底的往往是外來器械,其具有無菌外包裝,而正是由于對廠家無菌包裝的過度信任,導致其入手術室后直接使用,最終導致某些感染事件的發生[1]。為了有效減少甚至避免手術器械污染的情況發生,必須切實優化外來器械的滅菌流程,提高手術質量。本文主要分析優化外來手術器械滅菌流程對器械消毒和手術質量的影響,報道如下。
1 資料與方法
1.1 一般資料
本院從2012年5月開始實施優化外來器械清洗消毒及滅菌流程,取本院于2012年5月至2013年5月間收到的外來器械795例,另取2011年4月至2012年4月間收到的外來器械816例,對其進行滅菌合格率檢查。同時,在采取優化措施前后各隨機抽選120例在本院接受手術治療的患者,排除骨折、術前白細胞減少、感染、糖尿病、營養狀況差等患者。優化后治療的患者中男性76例,女性44例,年齡21~58歲,平均(38.21±7.39)歲;優化前治療的患者中男性71例,女性49例,年齡23~62歲,平均(39.05±8.42)歲。兩組患者的基本情況無明顯差異(P<0.05),具有可比性。
1.2 手術器械消毒方法
優化滅菌流程之前手術室所用無菌器械均由廠家的器械盒直接包裝后用于手術。在完善滅菌流程后,所有外來器械均先由手術室專門人員進行清洗、分拆包裝、滅菌后才用于手術室,具體操作過程如下:根據醫院手術安排將第二天所需器械送至醫院手術供應室,清點器械并核對無誤后簽收。將接受的器械分類并拆至最小單位,多酶浸泡后手工清洗,隨后用清洗機清洗,某些電動工具若不耐水則選擇手工清洗[2]。整個過程中實時記錄參數指標,確保消毒液的有效性。清洗后檢查外來器械的質量,對于存在銹跡或者清洗不干凈者退回去污區沖洗清洗。對于清洗合格者按照順序進行組裝并包裝,根據器械的材質不同選擇相應的滅菌程序,在滅菌過程中記錄時間、壓力、溫度等參數以確保滅菌的有效性。滅菌后確認器械合格,有效期正確后,將其推至無菌物品存放間,分類擺放,至使用時由手術室巡回護士送至手術室使用[3]。待手術結束后將所有器械回收至去污區,清點數量后分類、拆卸、清洗消毒,通知業務員將器械取回并清點簽名。
1.3 觀察指標
觀察優化手術器械滅菌流程前后的器械抽檢不合格率,已經兩組患者的傷口愈合時間。傷口感染率等情況,比較兩組差異。
1.4 統計學方法
采用SPSS 18.0軟件對上述數據進行統計學分析,計量資料用均值加減標準差()表示,采用t檢驗或方差分析,計數資料用頻數(n)或率(%)表示,采用卡方檢驗,檢驗標準:P<0.05。
2 結 果
滅菌流程優化后器械抽檢不合格率0.57%,平均傷口愈合時間(5.39±1.21)d,傷口感染率3.33%,明顯低于流程優化后的各項情況(P<0.05),具體情況見表1。
表1 優化前后器械抽檢合格率、患者傷口愈合時間、感染率比較[n(%),()]
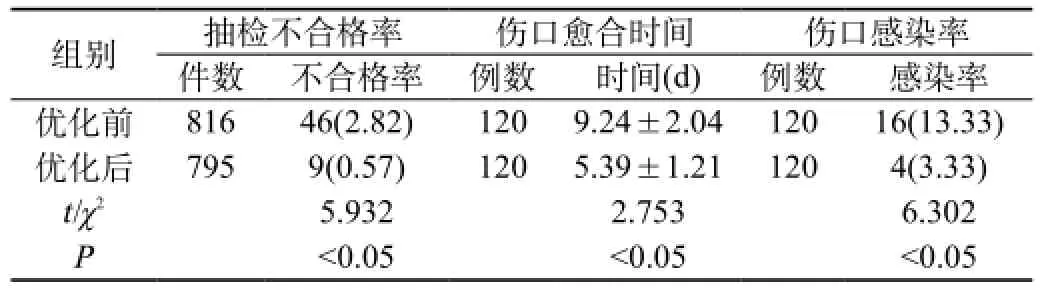
表1 優化前后器械抽檢合格率、患者傷口愈合時間、感染率比較[n(%),()]
組別 抽檢不合格率 傷口愈合時間 傷口感染率件數 不合格率 例數 時間(d) 例數 感染率優化前 816 46(2.82) 120 9.24±2.04 120 16(13.33)優化后 795 9(0.57) 120 5.39±1.21 120 4(3.33)t/χ2 5.932 2.753 6.302P<0.05 <0.05 <0.05
3 討 論
手術室的器械無菌性是確保手術無菌的基本前提,也是對患者術后感染控制的有力保障,但是由于目前醫院的手術量激增,手術室感染事件時有發生,不僅損害醫院的品牌,同時對患者的術后康復及生命安全造成威脅[4]。手術患者術后感染的發生,除了與術中操作不當,病房護理不當有關外,與手術過程中器械的滅菌徹底性與否有著十分緊密的關聯[5]。根據資料顯示,在對手術室無菌器械進行抽檢后發現,許多醫院的器械無菌合格率明顯低于國家標準,無菌器械徒有其名是導致手術感染率上升、手術質量降低的主要原因之一。
手術質量是決定整體治療質量的關鍵性因素,對一家醫院的綜合醫療實力也具有舉足輕重的作用,因此為了徹底提升手術質量,我們必須針對目前存在的無菌器械滅菌流程不合理、滅菌效果不理想著手,徹底優化滅菌流程,對于外來手術器械加大滅菌力度,抓好每個消毒環節,確保無菌檢查合格率的上升。以往的外來無菌器械是由廠家直接送至手術室使用,由于對器械的無菌包裝過度信任,導致這些外來器械在送至手術室后打開包裝直接使用,而未對其是否真正無菌進行再次確認,這也是無菌流程的一個巨大漏洞[6]。為了有效提高器械的無菌性,針對外來器械我們應當在手術室內進行再次消毒滅菌,針對器械的不同材質及性能分開消毒,選擇合適的滅菌流程,在反復確診器械的清洗合格性、滅菌合格性病由專人簽字確認后,方可進入手術室使用。且在器械使用后,應當再次清洗、拆分、打包,再通知業務員取回,至此方完成一個完整的外來器械清洗消毒滅菌全過程。手術室器械的消毒滅菌流程合理性及其嚴格執行性已經成為手術室手術質量的關鍵因素之一,也是本次研究以此作為主體的目的。
為了明確優化外來手術器械滅菌流程對器械消毒和手術質量的影響,本次研究選擇本院優化外來手術器械滅菌流程前后的器械及手術患者作為研究對象,比較其滅菌效果及手術感染情況差異。流程優化后,手術器械抽檢的不合格率較優化前大幅降低,可見優化流程對于提高滅菌效果的重大意義;優化流程后采取手術治療的患者中,其平均切口愈合時間明顯縮短,且切口感染率明顯低于優化前,可見滅菌效果的提升直接導致手術感染率的降低,患者術后康復的加速,從整體上提升了手術質量。
綜上所述,對于外來手術器械,通過優化滅菌流程可以有效提高其無菌性,同時降低術后感染發生率,促進患者的康復及總體手術質量的提升,具有積極的臨床意義,值得推廣使用。
[1] 王守軍,武迎宏.低溫等離子滅菌器用于眼科手術器械滅菌方法的探討[J].中華醫院感染學雜志,2009,19(23):3216-3217.
[2] 胡晶,王晶,蔡玉梅.過氧化氫等離子低溫滅菌系統對腔鏡手術器械滅菌效果的觀察[J].大連醫科大學學報,2007,29(6):615-616.
[3] 楊清桂,陳燦芳.過氧化氫和戊二醛對腔鏡手術器械滅菌效果的比較[J].實用臨床醫藥雜志,2009,5(4):73-74.
[4] 于風菊,趙君.清洗流程持續改進對復用手術器械滅菌效果的影響[J].中國消毒學雜志,2012,29(4):350-351.
[5] 陳衛珍.優化外來手術器械滅菌流程對手術器械滅菌效果及手術質量的影響[J].中國醫藥導報,2013,15(6):1103-1104.
[6] 段旭紅.應用消毒供應室三項標準強化醫院外來手術器械滅菌管理[J].河南科技大學學報,2011,29(3):232-233.
R472.1
B
1671-8194(2014)20-0392-02

