人參養榮湯改善化療患者疲乏70例隨機對照研究?
馮 燁, 王 薇,張 燕,李元青,李占東,許軼琛,孫 紅△
(1.北京大學臨床腫瘤學院、北京腫瘤醫院暨北京市腫瘤防治研究所中西醫結合科、惡性腫瘤發病機制及轉化研究教育部重點實驗室,北京 100142; 2. 北京大學臨床腫瘤學院、北京腫瘤醫院暨北京市腫瘤防治研究所藥物臨床試驗機構、惡性腫瘤發病機制及轉化研究教育部重點實驗室,北京 100142)
癌因性疲乏(Cancer-related fatigue CRF)是癌癥患者最常見的癥狀之一[1],其總發生率約為60%~90%[2]。我科前期采用中醫古方人參養榮湯進行了小樣本隨機對照研究,初步證實人參養榮湯可改善化療患者近期疲乏癥狀,并在此基礎上進一步擴大臨床試驗,現報告如下。
1 資料與方法
1.1 病例選擇
2010年1月至2013年10月在北京腫瘤醫院中西醫結合科住院接受化療的有明確病理學或細胞學診斷的晚期非小細胞肺癌和大腸癌患者。在第1周期化療的第10天,由患者自行填寫簡明疲乏量表(BFI)及生活質量量表(QLQ-C30)進行篩查,并評價ECOG體力分級、測體質量、檢測血常規及肝腎功能情況作為基線指標。根據入組標準選擇及排除標準選擇病例。
1.2 納入標準
有明確的組織學或細胞學診斷的Ⅲb/Ⅳ期NSCLC患者,不愿或不能手術的Ⅲa期患者,晚期結腸癌患者;年齡18~80歲;KPS評分≥70分,預計生存期大于6個月;心肺肝腎功能基本正常;血常規基本正常,血色素≥10 g;神經內分泌功能基本正常;營養狀況正常 BMI≥18.5分;有癌性疼痛,但用藥后控制理想,VAS評分<3分;疲乏評分≥4分;中醫辨證為氣血不足。
1.3 排除標準
有癥狀的腦轉移患者;精神病患者;抑郁癥患者;有嚴重感染患者;主要器官功能衰竭;神經內分泌功能異常;營養狀況不良 BMI<18.5分;有癌性疼痛且控制不理想,VAS評分>3分;血色素<10 g;失眠癥患者。入選病例用SAS軟件產生的尾隨機數表將患者分為中藥+化療組及單純化療組。
1.4 研究處方
人參養榮湯《太平惠民和劑局方》處方組成:黃芪20 g, 當歸10 g, 肉桂3 g, 炙甘草6 g, 陳皮6 g, 白術10 g, 黨參20 g, 白芍藥10 g, 生地10 g, 五味子6 g, 茯苓6 g, 遠志6 g。中藥配方顆粒由江陰天江藥業有限公司(通過GMP認證)提供。
1.5 治療方法
2組患者繼續進行2周期相同方案化療,并分別于第2、3周期化療第10天由患者再次自行填寫BFI量表及QLQ-C30生活質量量表,并再次評價ECOG體力分級、測體質量、檢測血常規及肝腎功能情況。
治療方案:①中藥+化療組:中藥用法:從第2周期化療第1天開始給予人參養榮湯中藥配方顆粒加溫水100 ml溶解后口服,每日2次,14/21 d為1個周期,連用2個周期。化療方案:肺癌方案:含鉑的兩藥聯合方案,21 d為1個周期,連用2個周期。大腸癌方案:FOLFOX或FOLFIRI方案,14 d為1個周期,連用2個周期;②化療組:化療方案同前,但不服用中藥。
1.6 疲乏量表
采用美國MD.Anderson提供的簡明疲勞量表(Brief Fatigue Inventory,BFI)。BFI量表是0~10分數字評分量表,包括9個問題,前3個問題是詢問患者目前的疲乏狀況,分10個評價等級(0~10, 0表示一點也不疲勞,10表示極度疲勞),后6個問題是詢問患者在過去24 h內,疲乏癥狀對生活不同方面的影響,分為10個等級(0~10, 0為一點也不影響,10表示影響極大)[2]。
1.7 生活質量量表
采用歐洲癌癥研究與治療組織生存質量測定特異量表QLQ-C30。QLQ-C30量表是被最頻繁使用的評測患者生活質量的自評量表之一。問卷為自我報告形式共30個項目, 包括5個功能量表: 軀體功能(PF)、角色功能(RF)、認知功能(CF)、情緒功能(EF)、社會功能(SF);3個癥狀量表:疲乏(FA)、疼痛( PA)、惡心、嘔吐(NV), 6 個單項測量項目:呼吸困難(DY)、失眠(SL)、食欲喪失(AL )、便秘(CO)、腹瀉(DI)、經濟困難(FD) 和1個整體生活質量量表(GQL)[3]。
1.8 評價標準
先采用自身前后對照,BFI量表中第2、3周期的評分與第1周期比較,分數升高為加重,分數相同為穩定,分數降低為有效。采用SPSS 專用軟件程序計算QLQ-C30各領域標準分, 第2、3周期的標準分較第1周期改善20分以上則定為顯效,10分~20分之間為有效,0~9分之間為無變化,較治療前惡化10分以上則評定為加重。再采用組間對照方法進行統計分析。
1.9 統計學方法
由北京腫瘤醫院暨北京市腫瘤防治研究所臨床藥物試驗機構統計師采用SPSS 20.0軟件以秩和檢驗方法進行統計分析。
2 結果
2.1 患者基本情況
2010年1月至2013年10月在我科住院接受化療的晚期肺癌、大腸癌患者,接受篩查患者124例,有疲乏患者117例(94.3%),無疲乏患者7例(5.7%);疲乏患者中,中重度疲乏患者(評分≥4分)95例(81.1%),輕度疲乏患者(評分≤3分)22例(18.8%)。95例中重度疲乏患者中,符合入組標準者81例(85.2%),實際入組患者78例,隨機分為治療組38例,對照組39例,未完成8例(其中因第3周期更換化療方案出組者5例,未進行第3周期化療3例)。完成研究70例,治療組34例,對照組36例,2組患者腫瘤類型、性別、年齡、分期及ECOG狀況比較差異無統計學意義。
2.2 患者疲乏癥狀改善情況
表1~3顯示,治療2個周期后,應用BFI量表觀察患者的現在疲勞程度、過去24 h一般疲勞程度、過去24 h內最疲勞程度,治療組患者癥狀均明顯改善,較對照組差異有統計學意義。
2.3 患者疲乏相關癥狀改善情況
表4~8顯示,治療2個周期后,應用BFI量表觀察到疲乏對于患者一般活動情況、行走能力、情緒、正常工作、享受生活的影響較對照組明顯改善,但對于患者與他人關系的情況較對照組比較無明顯改善。

表1 現在疲勞程度改善情況

表2 過去24 h一般疲勞程度改善情況

表3 過去24 h內最疲勞程度改善情況
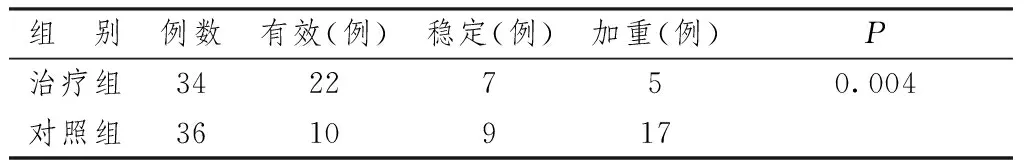
表4 疲乏對一般活動的影響

表5 疲乏對行走能力的影響

表6 疲乏對情緒的影響

表7 疲乏對正常工作的影響

表8 疲乏對享受生活的影響
2.4 患者生活質量改善情況
表9~11顯示,采用QLQ-C30量表觀察患者生活質量改善情況。治療2周期后,治療組整體生活質量、呼吸困難及軀體功能情況也有較明顯改善,其余功能及癥狀量表較對照組無明顯改善。
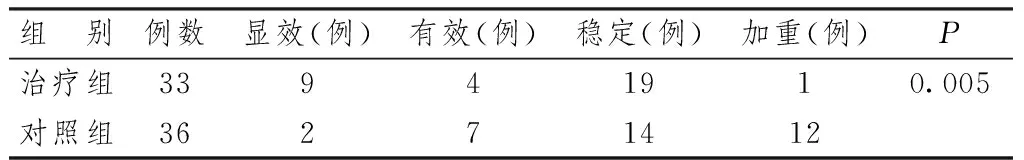
表9 整體生活質量改善情況

表10 呼吸困難改善情況
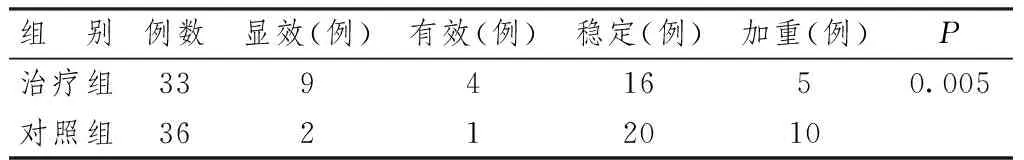
表11 軀體功能改善情況
2.5 參與試驗者在治療前后均評價ECOG評分,檢測體質量、血常規、肝腎功能等生化指標,并詳細記錄不良反應,結果差異無統計學意義,也未見任何不良反應發生。
3 討論
疲乏是患者的一種主觀感受。2012年版美國國家綜合癌癥網(The National Comprehensive Cencer Network,NCCN)定義癌因性疲乏(Cancer Related Fatigue, CRF)為:一種令人痛苦的、持續性的主觀疲勞感覺,包含生理、情感和/或認知層面上的乏力體驗, 與腫瘤或腫瘤治療相關而與近期的活動無關,且干擾正常生活。該定義明確提出CRF與腫瘤治療相關,是較為全面的定義。癌因性疲乏與癌癥本身或癌癥治療相關,并影響機體的正常功能。與健康人的疲乏比較,癌因性疲乏癥狀更嚴重,患者更痛苦,且休息及睡眠也不會使癥狀緩解[4]。
Michael J.等[5]在瑞典開展的流行病學調查發現,肺癌CRF的發病率高于其他病種,乳腺癌、宮頸癌、泌尿系統癌癥、結直腸癌的CRF發病率略低,且女性患者CRF的發病率高于男性。另一項研究[6]發現,肺癌患者出現CRF的概率大約為37%~78%,乳腺癌患者大約為28%~91%,故本實驗選取晚期非小細胞肺癌及結腸癌患者進行研究。
盡管疲乏普遍存在,但其確切的病理生理機制尚不清楚。可能的機理包括5-HT神經遞質失調[9]、下丘腦-垂體-腎上腺素軸功能異常[7]、晝夜節律的紊亂與褪黑素產物[8]細胞因子失調[10]、異常肌肉代謝物的積聚、神經肌肉功能的變化、ATP合成異常以及迷走神經的傳入活化等原因[11]。疲乏癥狀經常與許多癥狀同時存在,如難以控制的疼痛、情緒抑郁、貧血、營養狀態不良、失眠、活動減少、心肝肺腎等主要臟器功能不全等,對于此類患者應針對病因進行治療。對于不存在上述因素單純性疲乏患者的治療,國內外也已進行了一些臨床研究。抗抑郁藥paroxetine臨床研究顯示,可減輕抑郁癥狀,但不能緩解化療患者的疲乏癥狀。另一類中樞興奮劑如哌甲酯(methylphenidate)、右哌甲酯(dexmethylphenidate)及匹莫林(Pemoline)的臨床研究顯示,均不能有效緩解疲乏,Pemoline還可引起嚴重的肝損害[12]。有氧運動是惟一經I級證據證明改善CRF的有效干預措施[13],但與其他療法一樣,均不盡如人意。
通過多年臨床觀察總結我們發現,疲乏患者特別是中重度疲乏患者常表現為持續的疲倦、四肢乏力、面色萎黃等,按照中醫理論,脾主肌肉四肢,辨證多屬于脾氣不足、脾失健運、氣血生化不足之癥。本研究中我們也發現,95例中重度疲乏患者中,氣血不足者80例占85%。章璐等也同樣觀察到疲乏的主要病機為氣血陰陽不足,而氣血不足是其主要證型之一[14]。故我們采用健脾益氣養血的人參養榮湯,針對化療出現疲乏且中醫辨證為氣血不足的患者,進行臨床隨機對照研究。結果顯示,人參養榮湯可有效改善化療患者的整體生活質量及疲乏癥狀,并可相應改善疲乏相關的一般活動、行走能力、情緒、正常工作及享受生活的能力,對于患者軀體功能以及肺癌常見的呼吸困難癥狀也有明顯改善,體現了中醫整體觀念及辨證施治理論在腫瘤患者癥狀控制方面的優勢。
針對腫瘤患者的姑息治療,是積極緩解患者的軀體與心理精神癥狀、從而改善患者生活質量的有效方法之一。生活質量的改善,有利于抗癌治療的順利實施。而最新的研究證實,對于轉移性晚期非小細胞肺癌患者,姑息治療早期介入可顯著改善生活質量和心境,與接受標準治療的患者比較,早期接受姑息治療的患者生存期更長[15]。因而在臨床工作中,應重視患者的不適主訴,在中醫辨證施治理論指導下,盡可能早期給予中藥干預并貫穿腫瘤治療全程,在改善生活質量的同時,提高患者治療效果,以期最終獲得生存時間的延長。
[1] Ahlberg K, Ekman T, Gaston-Johansson F, Mock V. Assessment and management of cancer-related fatigue in adults[J]. Lancet, 2003,362:640-650.
[2] Wang XS, Hao XS, Wang Y, et al. Validation study of the Chinese version of the Brief Fatigue Inventory (BFI-C)[J]. J Pain Symptom Manage, 2004, 27 (4) :322-332.
[3] 邱彩鋒,趙繼軍. QLQ-C30 的應用及計分方法[J].國外醫學·護理學分冊, 2005,24(11):701-703.
[4] Glaus A, Crow R, Hammond S. A qualitative study to explore the concept of fatigue/tiredness in cancer patients and in healthy individuals[J]. Support Care Cancer, 1996,4:82-96.
[5] MichaelJ. Forlenza, Per Hall, et al.Epidemiology of Cancer-Related Fatigue in the Swedish Twin Registry[J].CANCER,2005,1(11): 7.
[6] MaartenHofman. Julie L. et al. Cancer-Related Fatigue: The Scale of the Problem[J]. The Oncologist, 2007, 12 (suppl 1):4-10.
[7] Morrow GR,Andrews PLR,Hickok JT et al. Fatigue associated with cancer and its treatment[J].Support Care Cancer,2002,10:389-398.
[8] Bower JE, Ganz PA, Dickerson SS, et al. Diurnal Cortisol rhythm and fatigue in breast cancer survivors[J]. Psychoneuroendocrinology, 2005,30(1): 92-100.
[9] MorantR.Asthenia:an important symptom in cancer pat ients[J].Cancer Treat Rev,1996,22(Suppl A):117-221.
[10] BowerJE, Ganz PA, Tao ML, et al. Inflammatory biomarkers and fatigue during Radiation Therapy for breast and prostate cancer[J]. Clin Cancer Res, 2009,15 (17) : 5534-5540.
[11] Morrow GR, Andrews PLR, Hickok JT, et al. Fatigue associated with cancer and its treatment[J]. Support Care Cancer, 2002,10:389-398.
[12] Homsi J, Walsh D, Nelson KA. Psychostimulants in supportive care[J]. Supportive Care Cancer, 2000,8:385-397.
[13] Ling-Yun Zou, Liu Yang, et al.Effects of aerobic exercise on cancer-related fatigue in breast cancer patients receiving chemotherapy: a meta-analysis[J]. Tumor Biol,2014.
[14] 章璐,曹勇. 癌因性疲乏的中醫辨證論治[J]. 四川中醫, 2009,27(2):41-42.
[15] Temel JS,Greer JA,Muzikansky A,et al. Early palliative care for patients with metastatic non-small-cell lung cancer [J]. N Engl J Med,2010,363(8): 733-742.

