額顳葉癡呆9例報道附文獻回顧
顧詩淵 黃流清
額顳葉癡呆(Frontotemporal dementia,FTD)是一組臨床及病理異質性疾病,以語言、行為功能逐漸下降并伴有額顳葉萎縮為特點。依據人格、行為和語言異常表現,臨床上將FTD 分為行為變異型(behavioral variant-frontotemporal dementia,bv-FTD)、進行性非流利性失語(progressive nonfluent aphasia,PNFA)及語義性癡呆(semantic dementia,SD)三種臨床類型[1]。FTD 被認為是老年神經系統退變性癡呆的第3位。然而,有關FTD 臨床上認知不足,容易漏診、誤診。本研究報道9例FTD 患者臨床資料,并與同期就診的10例AD 患者比較,分析其臨床特征。
1 資料與方法
1.1 病例資料 以2011-2012年在本院神經內科門診診斷的FTD 患者為研究對象。9例患者中男4例、女5 例。診 斷bv-FTD 患 者5 例、PNFA3 例、SD1例,其中1例患者為bv-FTD 合并進行性延髓麻痹。發病年齡49~78歲,平均年齡56歲,診斷時平均病程3 年。2 例bv-FTD 患者有陽性家族史。患者全部具有核心癥狀,臨床過程和輔助檢查均支持額顳葉癡呆的臨床診斷,并除外其他神經系統疾病。另外,選擇同期就診的10例在病程時間、受教育程度與額顳葉癡呆患者相匹配的阿爾茨海默病(Alzhermer Disease,AD)患者作為對照,所有患者均行頭顱磁共振及血清學檢查,以排除其它類型癡呆。
1.2 入組標準 目前國內尚沒有報道關于額顳葉癡呆統一的診斷標準,因此,我們采用1998 年Neary等提出的關于額顳葉癡呆的診斷標準作為入組標準[1]。bv-FTD 診斷標準:(1)逐漸進展;(2)早期社會人際交往力下降;(3)早期個人執行功能下降;(4)早期情感改變;(5)早期洞察力缺失。PNFA的診斷標準:(1)隱匿起病逐漸進展;(2)非流利性自發語言包含至少一次語法、語音錯亂或命名障礙。SD 診斷標準:(1)隱匿起病逐漸進展;(2)空洞語言,語義錯亂;(3)知覺障礙,主要表現為對熟悉的人或物體失認;(4)匹配、畫圖能力相對保留;(5)單個詞語重復能力保留;(6)朗讀和聽寫能力相對保留。
1.3 受試者均需接受神經心理學檢測,包括以簡易智力狀況檢查量表(mini-mental state examination,MMSE)檢測整體認知狀況;以額葉評估量表(Frontal assessment battery,FAB)檢測額葉功能尤其執行功能,劃界分為12分,12分以下傾向于FTD,高于12分傾向于AD,有鑒別FTD 與AD 的作用[2];以神經精神量表(Neuropsychiatric Inventory,NPI)[3]常用于測量各型癡呆精神癥狀;通過日常生活能力量表(Activities of daily living,ADL)評估受試者日常生活自理能力。另外,通過照料者負擔量表(Caregiver Burden Inventory,CBI)從生理性、情感性、社交性、時間依賴、發展受限這5個維度評估癡呆照顧者負擔的研究。
1.4 統計學處理 采用SPSS16.0軟件,計量數據以±s表示。兩組均數比較采用獨立樣本t檢驗,以上檢驗以α=0.05檢驗水準,以P<0.05為差異有統計學意義。
2 結 果
2.1 臨床表現 5例以行為變異首發,按出現頻率主要表現為:情感淡漠、遲鈍、行為沖動、無故欣快、口欲改變嗜吃甜食。4例以語言能力改變首發,按出現頻率主要為找詞困難、命名障礙、語義缺失。其中1例以吞咽困難、構音障礙為首發癥狀同時表現為行為改變和欣快,查體:舌肌萎縮,肌電圖示神經源性損傷。
2.2 神經心理學測驗 FTD 發病年齡通常在65歲之前,FTD 組患者年齡小于AD 組,其余兩組性別構成、發病病程、文化程度方面匹配。兩組認知及神經心理測量顯示FTD 組MMSE 評分低于對照組,語言、執行、注意等子項低于對照組,記憶優于AD組。FTD 組NPI總分高于AD 組,FTD 組精神癥狀主要出現在淡漠、欣快、激越,而相對AD 組焦慮、妄想、幻覺較少,FTD 組幻覺僅出現1例。FTD組額葉評估量表得分(Frontal Assessment Battery,FAB)明顯高于AD 組(表1)。
表1 FTD 組與AD 組人口資料及神經心理測量評分比較(±s)
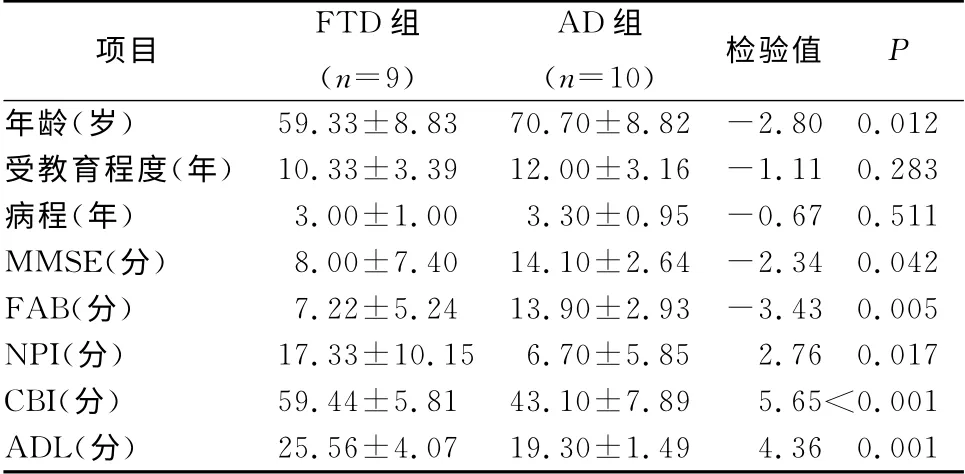
表1 FTD 組與AD 組人口資料及神經心理測量評分比較(±s)
項目 FTD組(n=9)AD組(n=10) 檢驗值P年齡(歲) 59.33±8.83 70.70±8.82 -2.80 0.012受教育程度(年) 10.33±3.39 12.00±3.16 -1.11 0.283病程(年) 3.00±1.00 3.30±0.95 -0.67 0.511 MMSE(分) 8.00±7.40 14.10±2.64 -2.34 0.042 FAB(分) 7.22±5.24 13.90±2.93 -3.43 0.005 NPI(分) 17.33±10.15 6.70±5.85 2.76 0.017 CBI(分) 59.44±5.81 43.10±7.89 5.65<0.001 ADL(分) 25.56±4.07 19.30±1.49 4.36 0.001
2.3 影像學檢查 9例MRI均顯示局限性額葉、顳葉前部萎縮,呈對稱或不對稱性,而頂枕葉相對正常(圖1、2)。
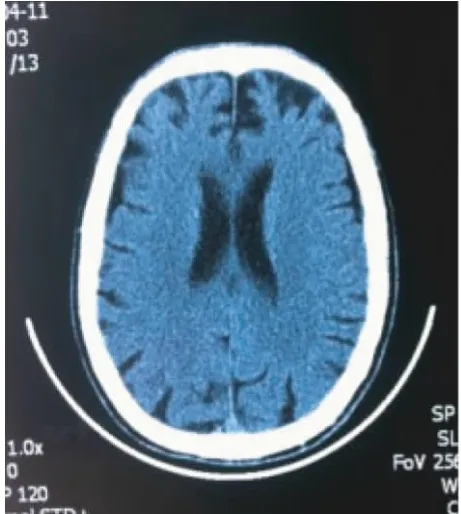
圖1 1例bv-FTD 患 者 軸 位MRI,顯示雙側額葉萎縮,局部腦回變窄,腦溝變寬,左側重于右側;頂枕葉相對正常
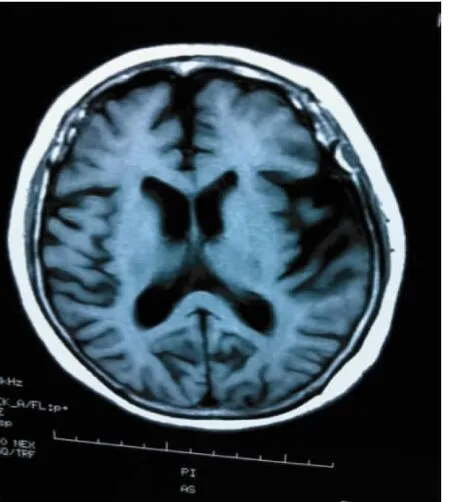
圖2 1 例SD 患 者 軸 位MRI,顯示左側顳葉輕度萎縮
3 討 論
FTD 是以行為改變或語言障礙為特征的一種在臨床、基因學、神經病理學方面高度異質性的非阿爾茨海默病的癡呆[1]。人們對此病的認識也隨著時代進步逐漸深入。1994年Lund和Manchester小組提出了FTD 的臨床和神經病理分類標準:分為額顳葉變性型、伴Pick小體型以及伴運動神經元病型這三型[4]。1998年Neary等提出了額顳葉變性這一概念,并認為這一概念更利于此疾病的診斷及分類,主張將額顳葉癡呆做為額顳葉變性分型的一種[1]。2001年,國際額顳葉癡呆及Pick 病大會工作小組又重新評估了FTD 的臨床與神經病理標準[5]。2007年Cairns等人又基于在分子基因、生物化學、神經病理方面的最新研究進展提出了FTLD的病理診斷標準[6]。現在我們認為FTD 于65歲以下發病率約3~15/10萬,占早發神經退行性癡呆的第二位,約占全部癡呆的1/4,可伴肌萎縮側索硬化(Amyotrophic lateral sclerosis,ALS)、皮質基底節變性(corticobasal degeneration,CBD)等其他變性病。依據臨床主要表現(人格、行為和語言異常)分為bv-FTD、PNFA、SD 三大類型。
臨床特征:本組9 位患者平均發病年齡56 歲(年齡減去病程),顯著低于AD 組,年齡跨度較大,最年輕49 歲,最年長78 歲,與既往報道基本一致[7]。FTD 患者受教育程度與AD 組類似,從小學到大學程度均有,可能受教育程度與FTD 發病無太大相關性。患者中僅有2 例bv-FTD 患者有家族史,因此可能家族史對于PNFA 和SD 并非主要因素。運動神經元病(motor neuron disease,MND)是一組病因未明的選擇性侵犯脊髓前角細胞、腦干后組運動神經元、皮質錐體細胞及錐體束的慢性進行性變性疾病。近來,神經內科醫生發現MND 可以不僅表現為運動癥狀也可以出現認知障礙尤其與額葉皮層相關的認知障礙。其中MND 中多以ALS為主.伴發PBP 的少見。現在已有FTD 患者同時被明確診斷為ALS[8]。關于伴發PBP的FTD 病例較少,國內僅有個案報道[9]。本次1例60歲女性,1年半前逐漸出現記憶力減退,說話不連貫,吞咽障礙、飲水嗆咳,繼而出現行為異常、無故欣快等。查體:神志清,注意力不集中,構音障礙。表情欣快,張口時舌居中,咽反射消失,舌肌萎縮明顯,舌肌顫動,余體征陰性。神經心理學檢查:FAB3 分(小于12分,提示非阿爾茨海默型癡呆)MMSE、語音及語義流暢性試驗無法完成。本例患者目前以球部受累為主,四肢尚未出現癥狀。但國外的研究發現以球部麻痹首發的FTD 患者(即使EMG 正常)只要生存期夠長也將最終會發展成為ALS[10]。Mitsuyarna等[11]總結FTD 合并MND 的臨床特點:(1)額顳葉型癡呆,隱襲起病,大多在早老期;早期額葉癥狀包括脫抑制、情緒異常、易激惹、進攻性、沖動性、爭執性、發牢騷,還可表現有刻板言語、詞窮,最終導致緘默癥;(2)神經肌源性萎縮,可有明顯的肌束震顫(ALS或進行性脊肌萎縮);(3)預后差,病程2~5年;(4)錐體外系癥狀和感覺障礙少見;(5)腦脊液和腦電圖無特異性改變;(6)無家族史;(7)神經病理學非特異性輕到中度變性改變。另外,免疫組化發現FTD 與MND 之間的病理也存在一定關聯[12],說明這兩者可能屬于同一病理譜的一組變性性疾病。
神經心理學:MMSE 量表側重認知水平篩查,不能準確評價FTD 患者認知障礙及社會交往能力下降程度[13]。本文9 位FTD 患者與病程類似的AD 患者相比,MMSE總分較低且差異較大,總體來說,bv-FTD 患 者MMSE 分 數 相 對 較 高,而SD 及PNFA 患者由于聽力理解障礙以及因語言問題,不能很好完成瞬時記憶和延遲記憶,因此得分較低,但視空間、畫圖能力相對保留[14]。FAB能鑒別有無額葉功能尤其執行功能受損,本組FTD 患者FAB 得分明顯低于AD 組,提示不同FTD 亞型均存在一定程度執行功能降低,且執行功能損害早于記憶減退,定向力、視空間能力有一定保留。通過NPI測試結果對比發現FTD 患者的整體精神癥狀較AD 患者更為嚴重。FTD 患者經常出現人格改變、脫抑制、刻板等異常精神行為癥,抑郁少見。而AD 核心癥狀為進行性加重的記憶減退,特別為情景記憶,早期出現視空問、語言等方面損害,病程早期心境障礙多見,精神異常少,晚期常見幻覺妄想。FTD 患者比AD 有更嚴重的淡漠、異常運動、脫抑制和欣快癥狀。Rosen等認為,根據社會行為異常、口欲亢進、帕金森癥所致活動減少、無嚴重記憶障礙和視空間能力相對留等5個特點可鑒別93%的FTD 和97%的AD 患 者[15]。通 過ADL 的 測 評 發 現FTD 患 者的日常生活能力下降較AD 嚴重,尤其是bv-FTD患者,而PNFA 患者記憶障礙出現晚,與病程相比程度相對輕,工具操作相對長時間保留,使患者有很好的生活適應能力。FTD 生活能力下降以及可能伴發較為嚴重的行為障礙及精神癥狀使得照料者負擔也相應增大。CBI從生理性、情感性、社交性、時間依賴、發展受限這5個維度評估癡呆照顧者負擔的研究,是一份具有較好效度和信度的評定工具。本組資料提示,FTD 組CBI得分顯著高于AD 組。既往有研究調查29例FTD 及90例AD 照料者發現,FTD 組照顧者照料負擔更重、生活質量更差[16]。因此,建議應給予FTD 照料者更多的社會支持。
神經影像學:9例患者均顯示對稱或不對稱性局限性額葉、顳葉前部萎縮,頂枕葉相對正常,這與既往報道一致[17],2 例患者額葉明顯萎縮呈“樹枝狀”。臨床上失語癥狀突出的患者,左側顳葉較右側萎縮明顯。既往研究顯示腦部萎縮部位通常是臨床癥狀的責任病灶,與病理學特點相關。如bv-FTD患者出現右側前額葉背外側[18]、前扣帶回皮質以及島葉的萎縮,可能與其某些行為學改變相關。脫抑制可能與眶額葉以及右側顳葉邊緣結構萎縮有關;淡漠與背外側前額葉相關[19];情感障礙則伴有右側杏仁核、眶額葉的萎縮。另外,一些研究發現功能影像學表現為與MRI對應的腦葉血流灌注下降或代謝異常,可能較結構MRI敏感性更高。
FTD治療:目前尚無FDA批準應用于FTD的治療藥。FTD 臨床及病理異質性阻礙了藥物研究。現階段的治療不能改變病程或預后。對癥治療可能有效的藥物包括抗抑郁劑[20]、膽堿酯酶抑制劑[21]、NMDA 類以及抗精神病藥等。本組患者中6例曾服用膽堿酯酶抑制劑治療,但對認知無明顯改善。1例以性欲亢進為首發癥狀的患者給予舍曲林50mg/d,隨訪1個月后,患者好買“壯陽藥”、公共場合討論性話題現象好轉,這與之前的報道效果一致[22]。其中1 例淡漠伴抑郁患者應用曲唑酮100mg/d1個月后,睡眠改善,NPI分數無明顯改善。選擇合適藥物對于減輕患者癥狀、維持認知水平以及減輕照顧負擔而言十分重要,但這些藥物均有潛在不良反應,需要在對治療進行追蹤觀察,以便及時處理[23]。
1 Neary D,Snowden JS,Gustafson L,et al.Frontotemporal lobar degeneration:a consensus on clinical diagnostic criteria.Neurology,1998,51:1546-1554.
2 Dubois B,Slachevsky A,Litvan I,et al.The FAB:A frontal assessment battery at bedside.Neurology,2000,55:1621-1626.
3 Cummings JL,Mega M,Gray K,et al.The Neuropsychiatric Inventory:Comprehensive assessment of psychopathology in dementia.Neurology,1994,44:2308-2314.
4 Brun A,Englund B,Gustafson L,et al.Clinical and neuropathological criteria for frontotemporal dementia.Neurol Neurosurg Psychiatry,1994,57:416-418.
5 McKhann GM,Albert MS,Grossman M,et al.Work Group on Frontotemporal Dementia and Pick’s Disease.Clinical and pathological diagnosis of frontotemporal dementia:report of the Work.Arch Neurol,2001,58:1803-1809.
6 Cairns NJ,Bigio EH,Mackenzie IR,et al.Consortium for Frontotemporal Lobar Degeneration.Neuropathologic diagnostic and nosologic criteria for frontotemporal lobar degeneration consensus of the Consortium for Frontotemporal Lobar Degeneration.Acta Neuropathol,2007,114:5-22.
7 Johnson JK,Diehl J,Mendez MF,et al.Frontotemporal lobar degeneration:demographic characteristics of 353 patients.Arch Neurol,2005,62:925-30.
8 Raaphorst J,Grupstra HF,Linssen WH,et al.Amyotrophic lateral sclerosis en frontotemporal dementia:overlapping characteristics.[Article in Dutch]Ned Tijdschr Geneeskd,2010,154:A631.
9 任汝靜,王麗玲,湯薈冬等,伴進行性延髓麻痹的額顳葉變性.內科理論與實踐,2010,5(6):519-520.
10 Karam C,Scelsa SN,Macgowan DJ.The clinical course of progressive bulbar palsy.Amyotroph Lateral Scler,2010,11 (4):364-368.
11 Mitsuyama Y,Inoue T.Clinical entity of frontotemporal dementia with motor neuron disease.Neuropathology,2009,29:649-54.12 Forman MS,Farmer J,Johnson JK,et a1.Frontotemporal dementia:clinicopatholocal correlations.Ann Neurol,2006,59:952-962.
13 Hutchinson AD,Mathias JL.Neuropsychological deficits in frontotemporal dementia and Alzheimer’s disease:A meta-analytic review.JNNP,2007,78:917-928.
14 高 晶,李 芳,朱朝暉,等.流利失語型額顳葉癡呆患者神經心理學特征及皮質代謝功能變化.中華神經科雜志2009,42(11):733-734.
15 Rosen P J,Hartikainen KM,Jagust W,et a1.Utility of clinical criteria in differentiating frontotemporal lobar degeneration from AD.Neurology,2002,58:1608-1615.
16 S.R.Riedijk,De Vugt,Caregiver Burden,Health-Related Quality of Life and Coping in Dementia Caregivers:A Comparison of Frontotemporal Dementia and Alzheimer’s Disease,Dement Geriatr Cogn Disord,2006,22:405-412.
17 Keyserling H,Mukundan S.The role of conventional MR and CT in the work-up of dementia patients.Neuroimaging Clin N Am,2005,15:300-5.
18 Rosen,H J Gorno-Tempini,M L Goldman,et al.Patterns of brain atrophy in frontotemporal dementia and semantic dementia.Neurology,2002,58:198-208.
19 Zamboni,G Huey,E D Krueger,F Nichelli,et al.Apathy and disinhibition in frontotemporal dementia:Insights into their neural correlates.Neurology,2008,71:736-742.
20 Prodan CI,Monno t M,Ross ED.Behavioural abnormalities associated with rapid deterioration of language functions in semantic dementia respond to sertraline.Neurol Neurosurg Psychiatry,2009,80:1416-1417.
21 Kertesz A,Morlog D,Light M,et al.Galantamine in frontotemporal dementia and primary progressive aphasia.Dement Ger iatr Cogn Disord,2008,25:178-185.
22 Johanna M,Inappropriate sexual behaviour in a case of ALS and FTD:Successful treatment with sertraline.Amyotrophic Lateral Sclerosis,2007,8:189-190.
23 Gregory A,Jicha.,Medical Management of Frontotemporal Dementias:The Importance of the Caregiver in Symptom Assessment and Guidance of Treatment Strategies.J Mol Neurosci,2011,45:713-723.

