管狀胃對食管癌切除術后患者生活質量的影響
茹玉航
食管癌是我國常見的1種消化道惡性腫瘤,手術切除仍是其主要的治療方法。食管切除術術后,胃是重建上消化道最好的替代器官,傳統方法采用全胃代食管,術后易發生反流性食管炎及胸胃綜合征等多種并發癥,嚴重影響了患者生活質量[1]。我們對80例食管切除術患者分別采用管狀胃及全胃食管吻合,以探討這兩種吻合方法對患者術后生活質量的影響,現報告如下。
1 資料與方法
1.1 一般資料
選取我科自2008年6月至2011年6月期間收治的80例食管癌患者,其中男性52例,女性28例;年齡38~69歲,平均年齡(45.6±5.8)歲;所有患者術前均未接受任何放療或化療。所有患者常規行食管癌切除術,術后經病理證實為食管癌。將80例患者隨機分為2組,觀察組40例在食管癌切除術后采用管狀胃食管吻合術,對照組40例在術后采用全胃食管吻合術。2組患者資料無顯著差異,有可比性。見表1。
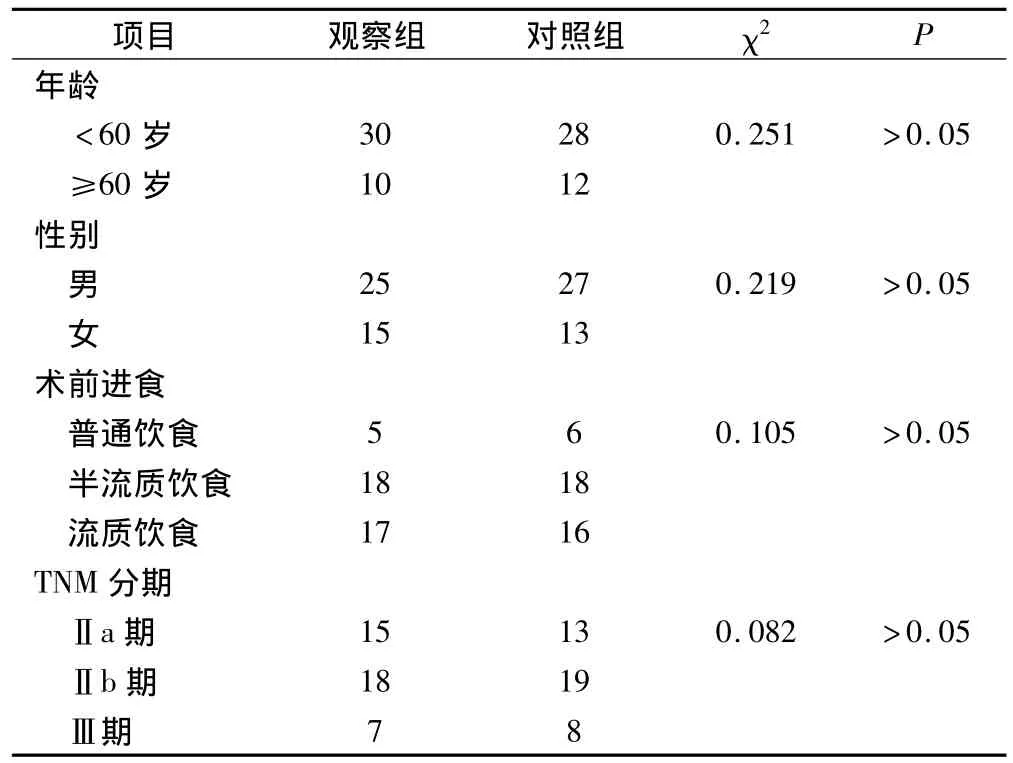
表1 2組患者基本情況比較(例)
1.2 手術方法
所有患者均采用食管癌切除術,中上段食管癌行頸部手工吻合,中下段食管癌采用胸內器械吻合。對照組患者行全胃代食管手術,將胃充分游離后將其與食管端吻合;觀察組患者行管狀胃代食管手術,自幽門上2~3 cm處開始,使用美國強生公司生產的切割縫合器沿小彎與大彎平行切開直至胃底制成胃內徑3~4 cm的順行窄管狀胃,行管狀胃食管端端吻合[2]。2組患者均行幽門成形術,術后均送入ICU病房,給予腸內營養或腸外營養等支持治療。術后行常規化療。
1.3 生活質量評價
參照歐洲癌癥研究與治療組織(european org anization for research and treatment,EORT)生活質量調查QLQ-C 30量表及QLQ-OES 24食管癌專用量表,從日常生活、社會影響、情感活動、一般情況及治療相關癥狀等5個方面制定生活質量問卷調查表[3],對2組患者進行生活質量評價。5個方面共包括25個項目,每項分4等級,總分100分。問卷調查分別于患者術后3周、半年及1年進行。每次調查共發放80份問卷調查表,共回收80份有效調查表。
1.4 統計學處理
采用SPSS15.0軟件進行統計學分析處理,數據以均數±標準差(s)表示,計數資料采用χ2檢驗,計量資料采用t檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 2組患者并發癥情況
觀察組術后反流性食管炎及胸胃綜合征發生率明顯低于對照組,差異有統計學意義,2組患者其他并發癥發生率無顯著差異,見表2。
2.2 2組患者術后生活質量評估情況
2組患者術后3周時生活質量評分無顯著差異,但術后半年及術后1年時,觀察組生活質量評分明顯高于對照組,差異有統計學意義,見表3。
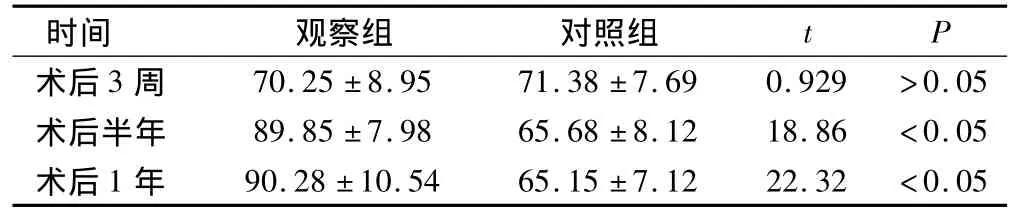
表3 2組患者術后生活質量評估情況(分)
3 討論
近年來生活質量逐漸被認為是一項反映腫瘤外科治療效果的重要指標[4]。食管癌切除術后患者身心均受到重大的創傷,對患者生活質量造成嚴重的影響。研究表明,食管癌患者術后生活質量的下降與手術重建方式明顯相關[5]。
胃是食管最常用的替代器官,傳統的全胃食管吻合術后,留置于胸膜腔內的胃擴張可明顯影響患者的呼吸功能[6]。盡管有部分學者采用胸腔內的胃縫縮折疊成管狀或胃大彎帶蒂逆行胃管代替食管等方法,但結果證實并不能較好地解決影響患者呼吸功能等的問題[7]。而采用管狀胃管食管吻合進行術后消化道重建,更符合正常的生理解剖特點及要求[8]。管狀胃納入食管床包埋于后縱隔內,使得胃體無法擴張,占據胸腔容積小,使肺的擴張不受到擠壓,對呼吸系統及循環系統影響甚微[9],因此,可有效避免或降低術后呼吸系統及循環系統多種并發癥的發生。管狀胃直徑與食管相近,相當于正常的食管通道,可減少食物在胸胃中滯留時間,加強食物蠕動,避免了胃潴留引起的胸胃綜合征[10]。管狀胃多余胃組織被切除,其胃酸分泌相對減少,則可預防術后反流性食管炎的發生[11]。本組研究結果也顯示,觀察組無1例發生反流性食管炎,對照組則5例(12.50%)發生,觀察組反流性食管炎發生率明顯低于對照組,與文獻報道相符。
管狀胃成形后,雖然胃小彎側被切除,僅有胃網膜右血管被保留,但由于胃大彎及胃小彎的動脈弓發出了許多小分支動脈到胃壁,使成形后的管狀胃胃壁肌層內仍有豐富的血管網[12],因此,不會對胃壁血液循環產生明顯的影響。而且胃壁組織具有一定的厚度及彈性,管狀胃成形后,提至頸部替代食管有足夠的長度,從而減少胃及吻合口的張力,有效避免了吻合口瘺的發生[13]。另外,在過多的胃體組織被切除后,胃血流得以重新分布,管狀胃的血流量相應增加,利于吻合口血液循環,促進吻合口順利愈合。從本組研究結果可以看出,觀察組1例(2.50%)發生吻合口瘺,無1例發生吻合口出血;對照組2例(5.00%)發生吻合口瘺,1例(2.50%)發生吻合口出血。觀察組吻合口瘺及吻合口出血發生率略低于對照組,但差異不顯著,可能與本組研究樣本過少等原因有關。
研究表明,目前食管癌患者3年及5年生存率難以提高,因此,如何提高食管癌患者術后的生活質量則顯得十分重要。有學者報道對管狀胃組及全胃組患者術后隨訪1年發現,管狀胃組患者在體力狀況、呼吸狀況及進食種類等生活質量指標上均明顯優于全胃組,術后生存超過1年的患者中,管狀胃組患者除惡心癥狀明顯好于全胃組外(P=0.04),其他生活質量指標無顯著差異[14]。從本組研究結果發現,2組患者在術后3周時生活質量評分無顯著差異,這可能與在此期間,患者仍主要受手術因素如術后疼痛,呼吸功能及消化道并發癥等的影響有關。而觀察組患者術后半年及1年時生活質量評分明顯高于對照組,這主要與患者手術各種不良因素消失,而管狀胃組呼吸功能及消化功能恢復更為理想有關。
綜上所述,管狀胃應用于食管癌切除術后,相比傳統全胃食管吻合術而言,對心肺壓迫輕,而且可減少胸胃綜合征及胃食管反流等并發癥的發生,從而可提高患者術后生活質量。
[1]王海東,楊 康,廖克龍,等.管狀胃食管吻合術對食管癌患者術后生活質量影響的臨床研究〔J〕.重慶醫學,2011,40(12):1162.
[2]盛延興,尹愛芹,張玉霞,等.食管癌全程連續后程加速超分割放療的臨床研究〔J〕.實用癌癥雜志,2007,22(1):88.
[3]何 丹,韓 峰,張國慶,等.管狀胸腔胃對食管癌根治術后患者生活質量的影響〔J〕.中華胃腸外科雜志,2011,14(9):728.
[4]馮維中,李澤亞.管狀胃重建在食管癌手術中應用的臨床研究〔J〕.重慶醫學,2011,40(12):1189.
[5]車嘉銘,項 捷,陳 凱,等.管狀胃在食管、賁門癌手術中的臨床應用〔J〕.中國胸心血管外科臨床雜志,2010,17(2):96.
[6]吳慶琛.管狀胃與全胃代食管的食管癌切除術后患者生活質量比較〔J〕.實用醫院臨床雜志,2011,8(5):3.
[7]朱勇軍,達 嘎.食管癌綜合治療的研究現狀〔J〕.實用癌癥雜志,2008,23(3):327.
[8]尤振兵,郭 偉,朱衛國,等.管狀胃和全胃重建食管術后患者的近期生存質量比較〔J〕.中華全科醫師雜志,2010,9(12):861.
[9]Cheng Z,Qing CW,Peng YH,et al.Impact of the method of reconstruction after oncologic oesophagectomy on quality of life a prospective,randomised study〔J〕.Eur J Cardiothorac Surg,2011,39:109.
[10]彭湘洪,康松濤,吳 坤,等.管狀胃成形在食管癌切除術中的應用〔J〕.西部醫學,2011,23(3):497.
[11]Hirano Y,Hara T,Nozawa H,et al.Combined choriocarcinoma,neuroendocrine cell carcinoma and tubular adenocarcinoma in the stomach.〔J〕.World Journal of Gastroenterology,2008,14(20):3269.
[12]Onken H,Moffett SB,Moffett DF,et al.The isolated anterior stomach of larval mosquitoes(Aedes aegypti):Voltageclamp measurements with a tubular epithelium〔J〕.Comparative biochemistry and physiology.Part A,Molecular&integrative physiology,2006,143(1):24.
[13]唐勝軍,張儉榮,唐 烽,等.食管癌切除管狀胃與全胃食管吻合對心肺功能的影響〔J〕.重慶醫學,2011,40(12):1181.
[14]何冬雷,許榮華,鄭武平,等.管狀胃與食管側側吻合在食管癌手術治療中的應用〔J〕.廣東醫學,2010,31(15):1996.

