改裝體檢殲擊機飛行員睡眠打鼾調查
崔 麗,徐先榮,程 軍,孫 娜,崔淑穎,劉曉妮,劉玉華,王建昌
空軍總醫院,北京 100142
鼾聲是呼吸氣流通過狹窄的上氣道引起周圍軟組織震動而產生,間接反映了上氣道狹窄、塌陷和阻塞程度,它與阻塞性睡眠呼吸暫停綜合征(obstructive sleep apnea/hypopnea syndrome,OSAHS)有相似的病理生理過程,被認為是OSAHS的前奏和主要表現。對打鼾者的篩查,有利于早期發現OSAHS。我們既往的研究已證實飛行員罹患此病,由于易出現日間嗜睡、認知功能減退以及一定程度的情感障礙等,對飛行安全性存在潛在的危害性[1-3]。因此我們在臨床工作中對高性能戰斗機改裝體檢飛行員常規進行睡眠問卷篩查,現將結果報告如下。
資料和方法
1 資料 為2008年9月- 2012年5月在我中心進行高性能戰斗機改裝體檢的飛行員,共462例,均為男性殲擊機飛行員,年齡22 ~ 45歲,飛行時間154 ~ 2 800 h。所有患者臨床均無不適主訴。依據年齡進行分組:35歲以下組430人,35歲以上組32人。依據是否存在夜間睡眠打鼾分為:打鼾組及非打鼾組。
2 臨床問卷及量表測評 采用自制睡眠問卷調查,包括夜間睡眠時間、睡眠打鼾情況,是否伴有因呼吸不暢而導致的憋醒,白天困倦感,是否存在晨起頭痛、記憶力下降,飛行中錯忘漏動作發生情況,并進行Epworth嗜睡程度問卷評分[4]。
3 體格檢查 測量所有飛行員頸圍、身高、體重,頸圍的測量在環甲膜水平,計算體質量指數(body mass index,BMI)。
4 統計學分析 所有資料均錄入計算機,應用SPSS17.0進行統計學處理,計量資料以-x±s表示,組間比較采用t檢驗。計數資料比較采用χ2檢驗。差異顯著性界限為P<0.05。
結 果
1 打鼾率 本組殲擊機飛行員總體平均睡眠時間為(7.71±0.66) h,嗜睡量表(epworth sleepiness scale,ESS)平均分為6.79±3.52,總體打鼾率為22.94%,其中35歲以下打鼾者為21.86%,35歲以上打鼾者比率為37.50%,差異有統計學意義(P<0.05,χ2= 4.121),見表1。
2 打鼾與非打鼾組臨床資料比較 打鼾組在晨起頭痛的發生情況、出現錯忘漏動作的概率、主訴記憶力下降的可能性要明顯高于非打鼾組(表2);而白天困倦感的發生率盡管高于非打鼾組,但二者比較差異無統計學意義。打鼾組頸圍及體質量指數明顯高于非打鼾組,且ESS評分明顯高于非鼾癥組。見表3。

表1 不同年齡組殲擊機飛行員打鼾率比較Tab. 1 Incidence of snore in fi ghter pilots at different ages
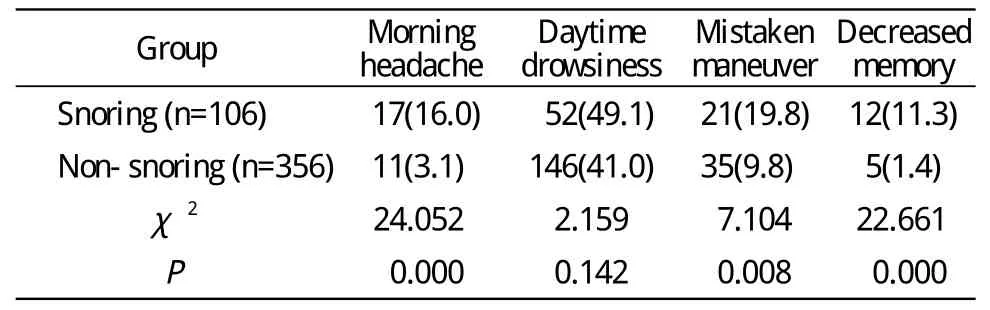
表2 打鼾組及非打鼾組間主訴比較Tab. 2 Complaints of snoring and non- snoring pilots(n, %)

表3 打鼾組及非打鼾組間頸圍、BMI及ESS比較Tab. 3 Neck circumference, BMI and ESS score of snoring and non- snoring pilots(-x±s)
討 論
既往對我軍飛行人員進行鼾癥及OSAHS的流行病學調查顯示存在一定程度的發病率[5-6]。我們早期的研究顯示OSAHS飛行員存在安全隱患,而睡眠中打鼾與OSAHS密切相關,因此對打鼾飛行員的篩查及跟蹤隨訪對于及早發現OSAHS有重要意義。
本研究顯示,本組殲擊機飛行員中打鼾的發生率為22.94%,明顯低于梁谷米等[5]報道的40.1%及王莞爾等[6]報道的51.04%。考慮與本組均為殲擊機飛行員,身體素質要求及體能訓練強度相對高于其他機種飛行員,且年齡相對較輕有關。本組35歲以上飛行員中打鼾者明顯升高,這與既往報道相似,隨著年齡增長鼾癥的發生率升高[5-6]。本研究之所以選擇35歲作為分界點主要考慮35歲以上殲擊機飛行員技術已完全成熟,是部隊核心的戰斗力主體,更是航衛保障的重點。與既往報道相似[7],本研究也顯示打鼾者頸圍及體質量指數明顯高于非打鼾者,提示肥胖是飛行員出現打鼾的危險因素之一。美國聯邦航空局的一項調查顯示:47.15%的飛行人員體重超標,21.11%的飛行人員肥胖,其中肥胖飛行人員發生OSAHS的概率是正常者的53.3倍[8]。因此健康生活方式、適當控制體重是預防鼾癥及OSAHS的簡單有效手段[9]。本研究顯示打鼾者主訴晨起頭痛、記憶力下降及空中發生錯忘漏動作的概率要明顯高于非打鼾組。國外研究顯示去除年齡、性別、種族、BMI等影響,打鼾是社區成年人嗜睡的獨立影響因素,可能與打鼾影響夜間睡眠結構導致一定程度的嗜睡有關[10]。另一項調查顯示,習慣性打鼾者發生交通事故的概率是普通人的3.4倍[11]。對嬰幼兒的研究顯示,鼾癥影響嬰兒認知發展,與兒童多動、易激惹等行為問題相關[12-13]。這提示我們鼾癥飛行員可能也存在嗜睡及認知、情感異常而存在一定的飛行安全隱患。同時近期研究發現,單純鼾癥是頸動脈硬化的獨立危險因素[14-15],此結果同樣支持對鼾癥飛行員的早期干預及隨訪。
由于我們早期的臨床回顧性研究證實在飛行人員OSAHS臨床診斷、治療方式選擇以及醫學鑒定方面存在不統一、不規范的問題[16]。為此我們在新制定的國家軍用標準《高性能殲擊機飛行員體格要求》中明確“重度阻塞性睡眠呼吸暫停低通氣綜合征改裝體檢不合格;治療效果不佳,大體檢不合格。中度阻塞性睡眠呼吸暫停綜合征經有效治療,改裝體檢和大體檢均個別評定。輕度阻塞性睡眠呼吸暫停低通氣綜合征經有效治療,改裝體檢和大體檢均合格”[17]。并于2008年開始在高性能戰斗機飛行員選拔體檢過程中常規進行睡眠問卷篩查,盡管篩查出部分OSAHS患者,但由于目前采用的是自評式問卷及量表,受主觀因素影響可能存在一定偏差。我們建議對于明確打鼾同時伴有ESS評分升高或者有晨起頭痛、記憶力下降及空中易發生錯忘漏動作等主訴者,應常規進行多導睡眠圖檢查。
1 崔麗,徐先榮,王鈴,等. 阻塞性睡眠呼吸暫停低通氣綜合征對飛行員認知功能的影響[J]. 解放軍醫學雜志,2007,32(11):1192-1194.
2 崔麗,徐先榮,王鈴,等. 阻塞性睡眠呼吸暫停低通氣綜合征對飛行員操作能力的影響[J]. 中華航空航天醫學雜志,2007,18(3):190-195.
3 崔麗,徐先榮,王鈴,等. 阻塞性睡眠呼吸暫停低通氣綜合征對飛行員情緒狀況的影響[J]. 解放軍醫學雜志,2009,34(10):1247-1249.
4 Johns MW. A new method for measuring daytime sleepiness: the Epworth sleepiness scale[J]. Sleep, 1991, 14(6):540-545.
5 梁谷米,尚寧,范衛華,等. 飛行人員睡眠呼吸暫停低通氣綜合征流行病學調查[J]. 中華航空航天醫學雜志,2006,17(2):139-142.
6 王莞爾,朱廣卿,張繼東,等. 男性飛行人員鼾癥的流行病學調查[J]. 中華結核和呼吸雜志,2008,31(9):659-663.
7 梁谷米,尚寧,范衛華. 飛行人員肥胖參數與阻塞性睡眠呼吸暫停低通氣綜合征相關性研究[J]. 中華健康管理學雜志,2009,3(2):88-91.
8 Bryman DA, Mills W. Co-morbid conditions in overweight and obese airmen: trends and aeromedical implications[J]. Aviat Space Environ Med, 2007, 78(7):702-705.
9 Epstein LJ, Kristo D, Strollo PJ Jr, et al. Clinical guideline for the evaluation, management and long-term care of obstructive sleep apnea in adults[J]. J Clin Sleep Med, 2009, 5(3):263-276.
10 Gottlieb DJ, Yao Q, Redline S, et al. Does snoring predict sleepiness independently of apnea and hypopnea frequency?[J]. Am J Respir Crit Care Med, 2000, 162(4 Pt 1):1512-1517.
11 Young T, Blustein J, Finn L, et al. Sleep-disordered breathing and motor vehicle accidents in a population-based sample of employed adults[J]. Sleep, 1997, 20(8):608-613.
12 Witcher LA, Gozal D, Molfese DM, et al. Sleep hygiene and problem behaviors in snoring and non-snoring school-age children[J].Sleep Med, 2012, 13(7):802-809.
13 Piteo AM, Lushington K, Roberts RM, et al. Parental-reported snoring from the first month of life and cognitive development at 12 months of age[J]. Sleep Med, 2011,12(10):975-980.
14 Lee SA, Amis TC, Byth K,et al. Heavy snoring as a cause of carotid artery atherosclerosis[J]. Sleep, 2008, 31(9):1207-1213.
15 Cho JG, Witting PK, Verma M, et al. Tissue vibration induces carotid artery endothelial dysfunction: a mechanism linking snoring and carotid atherosclerosis?[J]. Sleep, 2011, 34(6):751-757.
16 崔麗,徐先榮,付兆君,等. 飛行員阻塞性睡眠呼吸暫停低通氣綜合征的臨床診治及醫學鑒定[J]. 中華航空航天醫學雜志,2006,17(3):217-221.
17 徐先榮, 熊巍, 鄭軍, 等. 高性能殲擊機飛行員體格要求[S].GJB7494-2012.

