通腑清下湯治療重癥急性胰腺炎25例
★ 李 睿 奚海林 陳衛剛(石河子大學醫學院第一附屬醫院 石河子 832008)
重癥急性胰腺炎(Severeacutepancreatitis,SAP)是臨床上常見的危急重癥,病死率達10%-30%。研究表明,SAP患者大多存在不同程度的營養不良,通過放置鼻空腸營養管早期實施腸內營養有利于改善患者的預后。中醫學認為“六腑以通為用”,腸道系六腑之一,胰腺炎的各階段都有氣滯、腑氣不通的表現,氣機暢,腑氣通有利于胰腺炎的治療[1]。本實驗旨在探討早期腸內營養聯合通腑清下湯治療重癥急性胰腺炎的合理性及治療效果。
1 臨床資料
1.1 一般資料
選取2009年1月-2011年1月我科收治的46例SAP患者為研究對象,其中男28例,女18例;年齡30-65歲,平均50歲。所有病例均符合2004年制定的《中國急性胰腺炎診治指南草案》中有關重癥急性胰腺炎診斷及分級標準,并經CT腹部掃描證實。按隨機數字表法分為2組,對照組21例,給予常規治療;治療組25例,在常規治療的基礎上給予通腑清下湯。按病因分:暴飲暴食26例,酒精性7例,膽道疾病11例,高脂血癥1例,特發性1例。2組病人治療前一般情況無顯著性差異(P>0.05)。見表1。
表1 入選患者一般情況比較
?
1.2 患者入選條件
46例患者入選條件:(1)符合SAP診斷標準;(2)在發病1周內入院者;(3)排除腫瘤、感染和代謝性疾病,如糖尿病等;(4)符合隨機化原則。
2 方法
2.1 治療方法
對照組常規治療按照2004年中華醫學會消化病學會制定的《中國急性胰腺炎診治指南》進行,包括:(1)禁食,以晶體液為主的常規液體復蘇治療;(2)胃腸減壓;(3)生長抑素;(4)清潔腸道;(5)患者腹痛緩解后經鼻空腸營養管給予腸內營養;(6)抗生素治療。治療組在對照組常規治療的基礎上經鼻空腸營養管滴入通腑清下湯。通腑清下湯組成:生大黃20 g,芒硝10 g,生白芍15 g,柴胡10 g,紅藤10 g,蒲公英20 g,牡丹皮15 g,冬瓜仁12 g,桃仁12 g,木香10 g。每日1劑,總量100 mL經鼻腸管滴入,1-2次/天,共5-7天。
2.2 觀察指標
觀察記錄臨床恢復情況,包括血淀粉酶恢復正常的時間、肛門排氣時間、住院天數以及并發癥發生情況;比較兩組患者治療前及治療后7d免疫指標的變化,包括免疫球蛋白IgA、IgG和IgM。
2.3 療效判定標準
結合《中藥治療急性胰腺炎的臨床研究指導原則》制定。(1)痊愈:4天內腹脹腹痛等癥狀體征緩解,7天血尿淀粉酶恢復正常,腸鳴音正常,胃腸道功能恢復好。(2)顯效:7天內癥狀體征顯著好轉,血尿淀粉酶恢復正常。(3)有效:7天內癥狀體征減輕,血尿淀粉酶有下降趨勢。(4)無效:7天內腹脹腹痛癥狀無緩解或加重,血尿淀粉酶持續升高,出現多器官功能衰竭等并發癥。
2.3 統計學分析
數據采用SPSS12.0軟件處理,所有數據采用均數±標準差表示,2組間差異比較采用獨立樣本t檢驗,P<0.05表示差異有統計學意義。
3 結果
3.1 2組患者臨床療效的比較
46例出院時無1例需要手術干預。結果:治療組25例,痊愈17例,好轉6例,無效2例;對照組21例,痊愈12例,好轉7例,無效3例。治療組痊愈率68%,高于對照組痊愈率57.14%。治療組血淀粉酶恢復正常的時間、腸道功能恢復時間和平均住院天數均顯著低于對照組,2組患者療效的比較差異有統計學意義(P<0.05)。對照組患者發生多器官功能障礙綜合征(MODS)2例,胰性腦病1例;治療組肺部感染1例,心功能衰竭1例。詳見表2。
表2 2組患者治療結果的比較(

表2 2組患者治療結果的比較(
注:*與對照組比較差異有統計學意義(P<0.05)
?
2.2 2組患者免疫指標的比較
2組患者入院治療前免疫指標均無統計學差異(P>0.05)。治療后7天,治療組體液免疫指標IgA(2.51±0.90)g/L,IgG(12.91±2.56)g/L明顯優于對照組組(P<0.05);IgM在治療前后的變化差異無統計學意義(P>0.05)。詳見表3。
表3 2組患者治療前后免疫指標的比較()
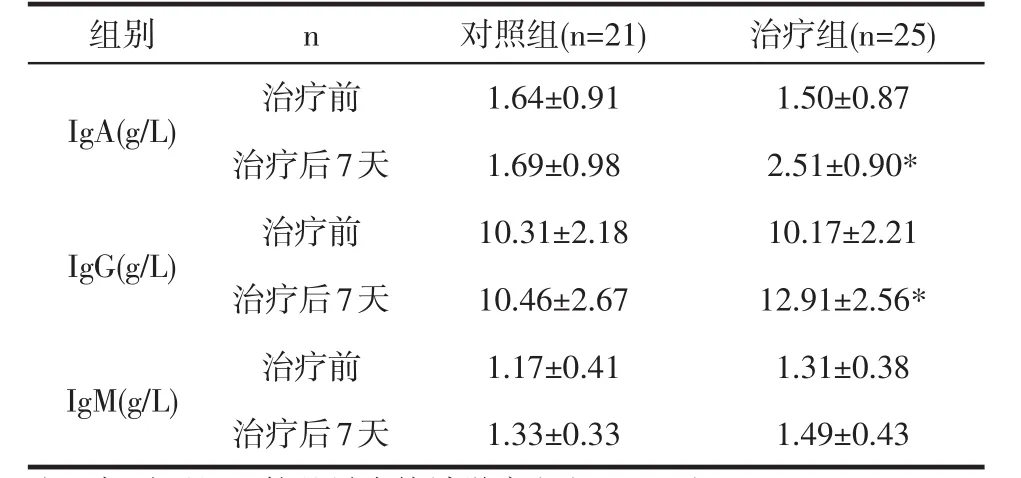
表3 2組患者治療前后免疫指標的比較()
注:*與對照組比較差異有統計學意義(P<0.05)
?
4 討論
中醫學認為急性胰腺炎可歸屬于“腹痛、脅痛、黃疽”等范疇,多由暴飲暴食、情志不遂、蛔蟲上擾等原因發病。其基本病機是脾胃氣機升降失常,中焦宣泄不利,水濕內停,聚濕成痰,肝膽疏泄不利,最終熱瘀腸腑而不通[2]。根據六腑“以通為用、通則不痛、痛隨利減”的原則,治療應通其腑、破其滯、瀉其濁以復升降之常,以疏肝利膽、清熱利濕、通里攻下為原則。SAP患者多伴有胃腸道缺血、功能紊亂、腸道菌群失調,導致腸黏膜屏障損傷,誘發腸衰竭。引起腸道功能紊亂的主要病機為腑氣不通、氣機升降失常,氣滯血瘀進一步加重腸道腑氣不通,導致腹脹腹痛、惡心嘔吐、大便不通因此,SAP的治療在于早期能有效地控制腸衰竭,恢復腸功能,這對于SAP的預后至關重要。
研究表明,SAP早期給予合理的腸內營養可以促進胃腸功能恢復;提供腸黏膜細胞維持正常生理功能的營養物質;加強腸黏膜屏障功能,防止細菌移位;并且腸內營養在臨床上應用簡單、安全、經濟[3]。然而SAP早期胃腸道功能紊亂限制了腸內營養的實施,聯合應用通腑清下湯能起到較好的效果[4,5]。通腑清下湯采用大黃、芒硝攻下解毒;柴胡清熱瀉火,疏解少陽之邪;蒲公英清熱解毒;白芍和中緩急;木香疏肝解郁、行氣活血。諸藥合用能有效地減輕腹脹腹痛,促進炎癥吸收及壞死組織消散[6]。大黃性味苦、寒,入胃、大腸、肝、脾經,《神農本草經》曰:“黃可蕩滌胃腸、攻下瀉火、清熱解毒、推陳致新、安和五臟。”臨床上多使用以大黃為主的復方制劑,具有通腑瀉濁,清熱解毒的作用。現代藥理研究表明,大黃具有改善胰腺微循環,抑制胰酶分泌,減少內毒素排泄,抑制TNF等炎性介質的釋放,維護腸粘膜屏障功能、降低腸源性感染等方面有重要的作用。柴胡可促進內源性糖皮質激素分泌,抑制炎癥反應。白芍和木香能協助大黃促進胃腸蠕動和膽囊收縮,促進膽汁分泌和排泄作用。《本草綱目》記載:蒲公英性平味甘微苦,有清熱解毒、消腫散結等功效。蒲公英可加強巨噬細胞的吞噬功能,提高免疫球蛋白的數量,增強免疫功能。
本研究結果顯示:治療組治愈率高于對照組。由于治療組加用了通腑清下湯,血淀粉酶恢復正常的時間、腸道功能恢復時間和平均住院天數均顯著低于對照組。治療后7天檢測免疫學指標,治療組檢測結果明顯優于對照組。提示SAP早期在實施腸內營養的同時加用通腑清下湯能有效改善SAP患者的癥狀體征,提高免疫能力,加速患者的康復。免疫學指標IgM治療前后比較差異無統計意義(P>0.05),該結果可能與研究病例數和觀察周期有關,中藥療效和時間因素的交互作用應從更長的觀察周期中得出。
隨著對SAP的進一步認識,認為本病在發病各階段都有熱毒、血瘀、互結的病理本質,在治療中要以理氣通腑為主。大體治法包括:健脾化濕、調暢氣機;活血化瘀、通腑散結;疏肝解郁、調和肝脾;清熱化濕、消食健脾[1]。深刻認識SAP的病理本質,判斷SAP的發病原因,采取個體化治療的理念,將為中西醫結合認識與治療SAP提供思路。
[1]劉彥芳,余志紅,施俊,等.魏品康治療急慢性胰腺炎經驗[J].中醫雜志,2005,46(12):899-900.
[2]沈衛星.急性胰腺炎的中醫學定位和論治探討[J].浙江中醫雜志,2007,42(3):136-137.
[3]許守平,孫備,姜洪池.急性胰腺炎若干研究進展[J].中國實用外科雜志,2009(7):604-606.
[4]王友清,葉子.通腑清下湯對急性胰腺炎患者腸道屏障保護作用的影響[J].中醫雜志,2007,48(4):325-327.
[5]毛建川.自擬通腑活血湯治療重癥急性胰腺炎并發腸麻痹50例[J].中醫雜志,2006,47(12):904.
[6]周寨文,蘇小康,鐘崇,等.通腑法聯合ERCP治療急性膽源性胰腺炎臨床研究[J].新中醫,2011,43(10):30-32.

