1,742例IV期非小細胞肺癌的預后分析
彭紅 馬美麗 韓寶惠
全世界范圍內(nèi)每年有超過100萬的患者被診斷為肺癌,其中80%為非小細胞肺癌(non-small cell lung cancer,NSCLC).目前NSCLC仍是導致癌癥死亡的首要原因[1].雖然手術是肺癌的首選治療手段,但75%以上的肺癌患者在確診時已為不可手術切除的IIIb期或IV期.近年來,由于有計劃、合理地綜合應用現(xiàn)有的幾種治療手段,晚期肺癌的生存有所延長.現(xiàn)回顧性分析2000年1月4日-2008年12月25日在我院治療的1,742例IV期NSCLC的預后因素,以便為臨床治療提供可參考的數(shù)據(jù).
1 材料與方法
1.1 臨床資料 2000年1月4日-2008年12月25日在上海交通大學附屬上海市胸科醫(yī)院住院、經(jīng)電話隨訪的1,742例IV期NSCLC患者.所有患者通過氣管鏡、肺穿刺、淋巴結(jié)穿刺、痰檢、縱隔鏡、胸腔鏡、胸水細胞學檢查等明確病理類型,同時胸部CT、腹部B超及上腹部CT、骨掃描、頭顱CT或MRI檢查或全身PET檢查明確重要器官包括肺、骨、腦、肝、腎上腺有無轉(zhuǎn)移.B超、PET或穿刺明確有無遠處淋巴結(jié)轉(zhuǎn)移,穿刺明確有無皮下轉(zhuǎn)移.所有患者均符合以下診斷標準:①經(jīng)細胞學或組織病理學檢查證實為NSCLC;②根據(jù)1997年國際抗癌聯(lián)盟公布的修訂后的肺癌國際分期,腫瘤分期為IV期;至隨訪結(jié)束時,死亡1,527例,存活215例,相關臨床特征見表1.全組男性1,132例,女性610例,男:女為1.86.年齡19歲-87歲,平均年齡為61.5歲.多器官轉(zhuǎn)移(發(fā)生轉(zhuǎn)移器官數(shù)目>1個)496例,單器官轉(zhuǎn)移(轉(zhuǎn)移器官數(shù)目=1)1,246例,其中骨轉(zhuǎn)移962例,肺轉(zhuǎn)移752例,腦轉(zhuǎn)移252例,肝轉(zhuǎn)移165例,腎上腺轉(zhuǎn)移79例,皮下轉(zhuǎn)移29例,遠處淋巴結(jié)轉(zhuǎn)移30例.治療方式包括化療、放療、靶向治療、手術、最佳支持治療等.未化療者491例,化療1,251例;放療422例;手術172例(其中包括同側(cè)兩葉肺切除或全肺切除或肺葉切除加楔形切除術83例,原發(fā)肺腫瘤伴肋骨轉(zhuǎn)移2例,肺腫瘤伴腦轉(zhuǎn)移瘤4例,剖胸探查、胸腔鏡、縱隔鏡探查32例,姑息性手術51例),靶向治療患者多為門診就診,資料不全,故未納入統(tǒng)計中.
1.2 方法 回顧性分析1,742例患者病歷資料,隨訪方式為電話隨訪,末次隨訪時間為2009年6月30日.本研究評估的主要研究終點為總生存期(overall survival, OS),即從確診日期開始至患者死亡或末次隨訪時間,以月為單位.次要研究終點為1年、2年、3年、4年、5年生存率.
1.3 統(tǒng)計學方法 應用SPSS 13.0統(tǒng)計軟件進行數(shù)據(jù)分析.單因素分析采用Kaplan-Meire方法和Log-rank檢驗,多因素分析采用Cox回歸模型.P<0.05為差異有統(tǒng)計學意義.
2 結(jié)果
2.1 生存情況 本組1,742例患者中位生存期為10.0個月(9.5個月-10.5個月),1年、2年、3年、4年、5年生存率分別為44%、22%、13%、9%、6%,生存曲線見圖1.本組晚期NSCLC常見轉(zhuǎn)移部位依次為骨(962例)、肺(752例)、腦(252例)、肝(165例)、腎上腺(79例)、遠處淋巴結(jié)(30例)、皮下轉(zhuǎn)移(29例),發(fā)生率分別為55%、43%、14%、8%、4.5%、1.6%、1.6%.單器官轉(zhuǎn)移中位生存期11個月(10.3個月-11.7個月),多器官轉(zhuǎn)移中位生存期7個月(6.1個月-7.8個月).不同器官發(fā)生轉(zhuǎn)移后生存期不同,中位生存期分別為肺12個月(11.0個月-12.9個月),骨9個月(8.3個月-9.6個月),腦8個月(6.8個月-9.1個月),肝、腎上腺、遠處淋巴結(jié)轉(zhuǎn)移均為5個月(3.8個月-6.1個月),皮下3個月(1.7個月-4.3個月).
2.2 預后因素分析
2.2.1 單因素分析 對性別、年齡、吸煙史、病理類型、臨床T分期、N分期、轉(zhuǎn)移器官數(shù)目、治療方法進行單因素分析結(jié)果顯示如表1. 腺癌患者1,086例(62%),鱗癌305例(17.5%),中位生存期分別為12個月vs 8個月,差異有統(tǒng)計學意義(P<0.001).化療與最佳支持治療者中位生存期分別為11個月vs 6個月,差異有統(tǒng)計學意義(P<0.001).放療與否的中位生存期分別為11個月vs 9個月,差異有統(tǒng)計學意義(P=0.017).
單因素分析顯示患者性別、年齡、吸煙史、病理類型、大體分型、臨床T分期、N分期、轉(zhuǎn)移器官數(shù)目、治療方法均與預后有關.其中女性、<65歲、無吸煙史、周圍型、腺癌、單器官轉(zhuǎn)移、TN分期較早且接受放化療治療者預后較好.
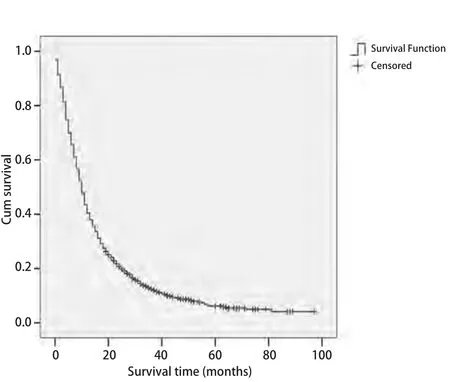
圖 1 1,742例IV期NSCLC的生存曲線Fig 1 1,742 cases of IV NSCLC survival curve
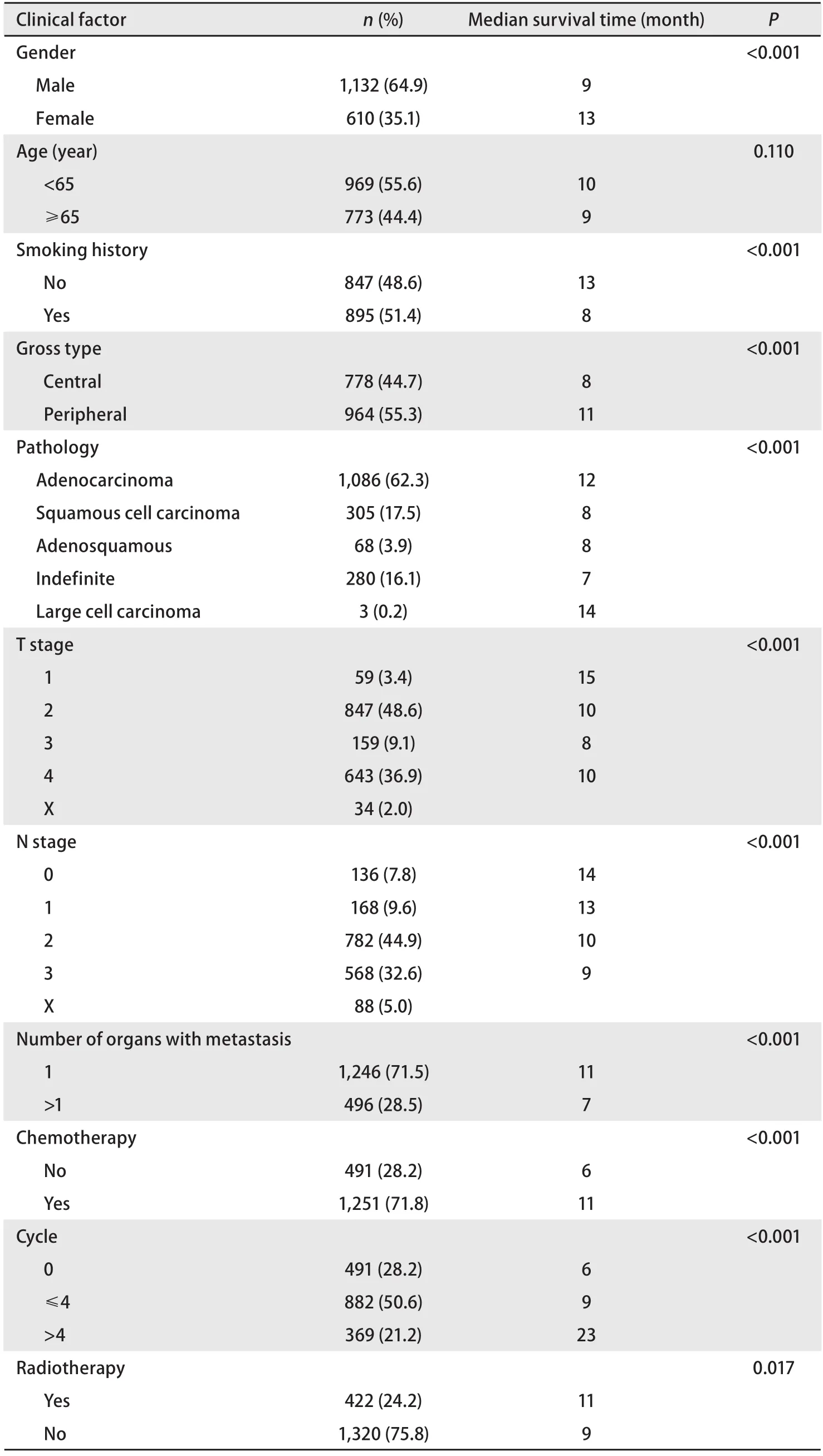
表 1 晚期NSCLC預后影響因素的單因素分析結(jié)果Tab 1 Advanced NSCLC prognostic factors in univariate analysis
2.2.2 多因素分析 將單因素分析有統(tǒng)計學意義的影響因素引入Cox回歸模型進行多因素分析,結(jié)果顯示性別、年齡、大體分型、病理類型、臨床T分期、N分期、轉(zhuǎn)移器官數(shù)目、吸煙史、治療方法是晚期NSCLC預后的獨立影響因素(表2).
3 討論
肺癌是目前發(fā)病率和死亡率增長最快、對人類健康和生命威脅最大的惡性腫瘤之一.肺癌預后差,長期生存率較低.本組1,742例患者中位生存期為10.0個月(9.5個月-10.5個月),1年、2年、3年、4年、5年生存率分別為44%、22%、13%、9%、6%.本文重點對Cox多因素分析有意義的獨立變量進行討論.
3.1 年齡 肺癌好發(fā)年齡為60歲-65歲,約50%病例>65歲,30%病例>70歲.本組肺癌患者平均年齡為61.5歲.本研究顯示<65歲肺癌預后優(yōu)于≥65歲患者,分析原因可能與老年人多數(shù)伴有不同程度的心腦血管病和潛在肝、腎功能儲備力降低有關,另外老年人對外科手術治療、放療、化療的耐受力較低[2].但研究[3]顯示對于行為狀態(tài)良好、東部協(xié)作組體能狀態(tài)評分(Eastern Cooperative Oncology Group Performance Status Scale, ECOG PS)0分-1分的老年患者,年齡不影響預后,故建議不要輕易放棄治療.
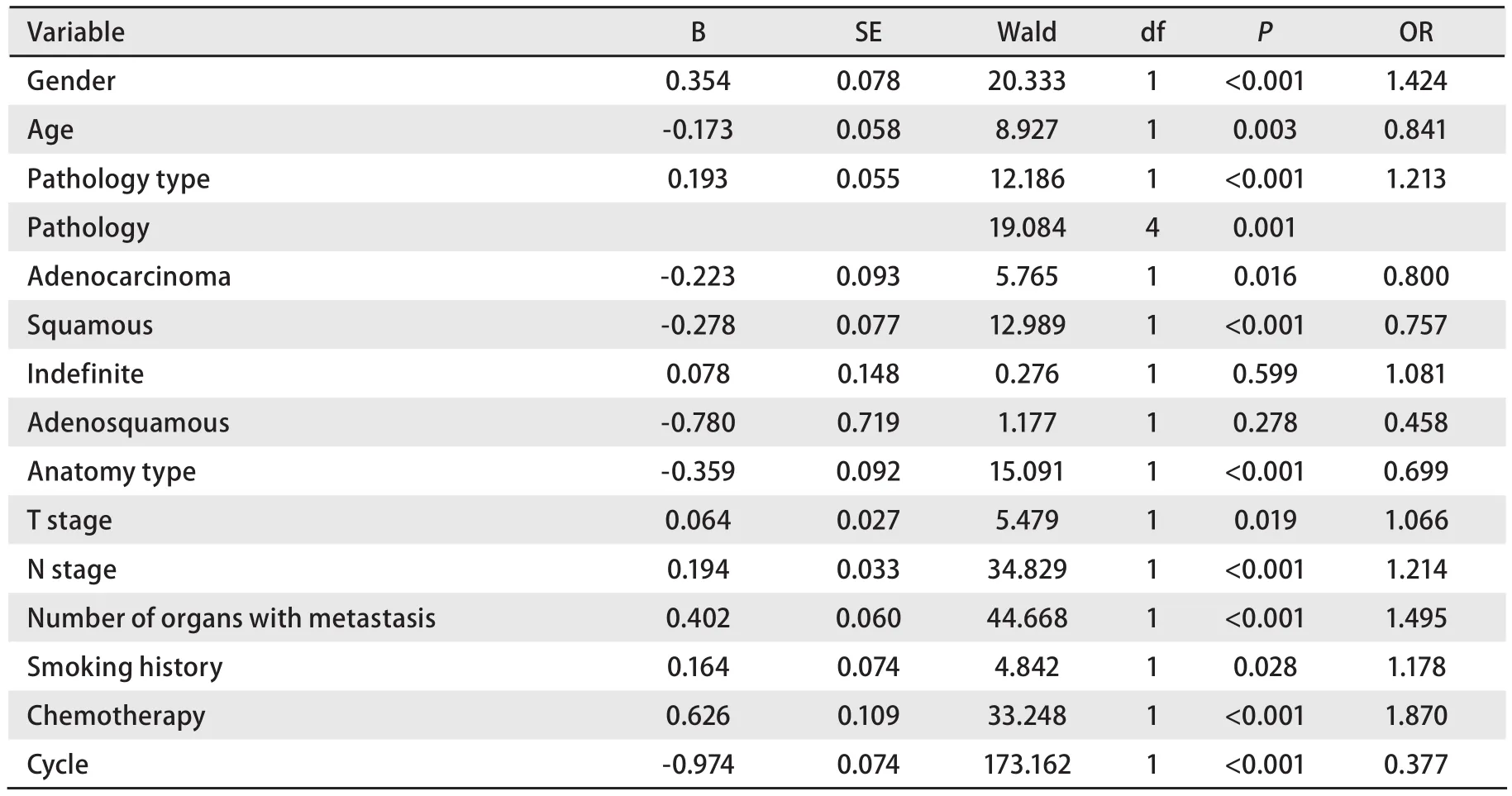
表 2 晚期NSCLC預后影響因素的COX多因素回歸分析結(jié)果Tab 2 Advanced NSCLC prognostic factors in multivariate regression analysis of COX
3.2 性別和吸煙 本組77%男性吸煙,3.7%女性吸煙.不吸煙者預后好于吸煙者,女性預后好于男性.吸煙對心肺功能均有非常不利的影響,而且不吸煙NSCLC原發(fā)病灶多位于肺外周,咯血風險低,少或無伴發(fā)疾病.故不吸煙者預后較吸煙者好.另外不吸煙和吸煙NSCLC患者表皮生長因子受體(epidermal growth factor receptor, EGFR)突變率分別為45%和7%,且EGFR突變率與吸煙數(shù)量呈負相關.EGFR激活型突變與表皮生長因子受體酪氨酸激酶抑制劑(epidermal growth factor receptor tyrosine kinase inhibitor, EGFR-TKI)療效明顯相關,是選擇進行EGFRTKI(如吉非替尼或厄洛替尼)治療和預測療效的重要指標[4].肺腺癌患者中K-ras的突變率為15%-30%.并且與吸煙相關.K-ras突變與原發(fā)性EGFR-TKI耐藥相關[5].隨著EGFR-TKI等靶向治療藥物的出現(xiàn),使EGFR突變者獲益,從而使女性、不吸煙者預后好轉(zhuǎn).然而靶向治療患者后續(xù)多為門診就診,隨訪較困難,本研究中靶向治療資料不全,故暫未納入統(tǒng)計中.
3.3 病理類型 本研究顯示腺癌預后好于非腺癌.分析原因可能與鱗癌患者多以中央型為主,易出血,病灶增大后易引起肺不張、阻塞性肺炎等并發(fā)癥多;對放化療、靶向治療的敏感性較腺癌差有關;另外鱗癌患者多有較長吸煙史,心肺功能受吸煙影響而減弱.對于腺鱗混合型患者,化療藥物不能同時有效抑制兩種不同細胞,療效較單純細胞類型癌差.另外治療方面,III期臨床研究ECOG[6]證實貝伐珠單抗可較為安全地為非鱗癌患者帶來生存獲益;研究[7]顯示培美曲塞均對非鱗癌患者表現(xiàn)出更好的療效,且腺癌較鱗癌在治療上更有優(yōu)勢.
3.4 TNM分期 第7版新TNM分期,內(nèi)容包括:T1分為T1a(≤2 cm)、T1b(>2 cm, ≤3 cm); T2分為T2a(>3 cm, ≤5 cm)、T2b(>5 cm, ≤7 cm);腫瘤>7 cm由原來的T2歸為T3.原發(fā)腫瘤同一肺葉出現(xiàn)其它癌結(jié)節(jié)由原來的T4歸為T3;原發(fā)腫瘤同側(cè)胸腔內(nèi)不同肺葉出現(xiàn)癌結(jié)節(jié)由原來的M1歸為T4;胸膜播散(惡性胸腔積液、心包積液或胸膜結(jié)節(jié))歸為M1[8].將原發(fā)腫瘤同側(cè)胸腔內(nèi)不同肺葉出現(xiàn)癌結(jié)節(jié)由原來的M1歸為T4,并將T4N0-1M0由IIIb期改為IIIa期,提示老分期標準中部分患者可以納入手術范圍,表明這類患者較以往認為有更好的預后,不應放棄手術治療.本回顧性研究的分期是采用第5、6版分期,研究結(jié)果顯示TN分期是預后的獨立影響因素,從而驗證了老版本分期標準的科學性.值得一提的是本研究中172例手術患者中有83例(同側(cè)兩葉肺切除或全肺切除或肺葉切除加楔形切除術)患者根據(jù)第5、6版分期為M1(同側(cè)胸腔內(nèi)不同肺葉出現(xiàn)癌結(jié)節(jié))患者,而根據(jù)第7版肺癌分期是可以手術.研究表明這些患者預后明顯好于其他患者,中位生存期為18個月(15個月-21個月).提示第7版肺癌分期標準能更準確地反映處于不同病期的患者預后,指導治療.
3.5 治療方式
3.5.1 一線治療
3.5.1.1 化療 與最佳支持治療(best suppottive care, BSC)比較,以鉑類為基礎的化療能夠延長患者的生存期、提高生活質(zhì)量.但含鉑兩藥方案的療效仍不令人滿意,其總體有效率為25%-35%,中位疾病進展時間為4個月-6個月,中位OS為8個月-10個月,2年生存率低于20%[9].美國國立綜合癌癥網(wǎng)絡(National Comprehensive Cancer Network, NCCN)指南強調(diào),化療只能使行為狀態(tài)良好(ECOG PS評分為0分-1分)者獲益;對于老年或ECOG PS評分為2分的患者,單藥化療或含鉑兩藥化療方案均可以選擇,應該根據(jù)患者的具體情況決定;全身化療不能使ECOG PS評分為3分-4分者獲益,所以不建議使用[10].本研究顯示化療與否、化療周期數(shù)是預后的獨立因素.最佳支持治療者的中位生存期為6個月,化療組為11個月(P=0.001).化療周期≤4組、>4組的中位生存期分別為9個月vs 23個月.
3.5.1.2 EGFR-TKI治療 OCHS等[11]的 EAP(expanded access pmgram) 臨床研究分層分析顯示女性、東方人/亞洲人種、不吸煙者、肺腺癌的中位生存期較長.Nokihara等[12]研究結(jié)果表明對于未接受過化療的患者,吉非替尼與含鉑化療方案的療效相近,而后的交叉用藥顯示,先用吉非替尼并未對后續(xù)的化療產(chǎn)生不良影響.故對伴有EGFR突變者,可以推薦一線使用吉非替尼.對于EGFR突變陰性或突變不明者,一線治療首選化療.
3.5.1.3 抗VEGF單抗治療 ECOG 4599研究[13]結(jié)果顯示,在卡鉑聯(lián)合紫杉醇方案的基礎上加用貝伐珠單抗(人源化抗VEGF單抗)一線治療IIIb期和IV期NSCLC,與單純卡鉑和紫杉醇方案化療比較,能夠提高有效率(27% vs 10%, P<0.000,1)、延長中位生存期(6.4個月 vs 4.5個月,P<0.000,1)和OS(12.5個月 vs 10.2個月,P=0.007,5).治療組的中位總生存期超過1年,提示抗血管生成治療具有重要作用.
3.5.2 二/三線治療 患者在一線治療過程中或結(jié)束后病情進展,可以應用多西紫杉醇、培美曲塞或厄洛替尼單藥作為二線治療.三線治療與安慰劑比較,厄洛替尼能夠使患者獲益[13].

