甲亢患者血清生化指標改變的臨床意義
楊瑛 黃曉輝 遲小偉 刁瑋鳳 欒琳
甲狀腺機能亢進癥,是由于甲狀腺腺體本身產生甲狀腺激素過多而引起的甲狀腺毒癥。甲狀腺功能亢進可累及身體多個器官,產生一系列生理病理變化,引起體內脂肪、蛋白質和糖代謝異常以及一系列生化指標的改變[1]。為了探討甲亢患者生化指標變化與疾病預后、轉歸的關系,本研究對108例甲亢患者甲狀腺激素水平、血糖、血脂、血清總蛋白、谷丙轉氨酶,肌酐同時進行檢測,并收集同期93例健康查體者為對照,現將結果報道如下。
1 資料與方法
1.1 一般資料 收集甲亢患者血液標本108例為甲亢組,均系我院2008年2月~2011年7月期間,門診、住院患者及健康查體篩查的甲亢患者。其中,男48例,女60例,年齡23~73歲,平均43.7歲,收集同期健康查體標本93例,其中,男43例,女50例,年齡21~55歲,平均39.2歲。
1.2 方法 清晨采集受試者空腹12h以上靜脈血,分離血清,檢測。TSH、FT3、FT4采用電化學發光法測定,儀器為羅氏E170,試劑均用羅氏原裝配套試劑。甘油三酯、膽固醇、血糖、肌酐、谷丙轉氨酶的檢測采用酶法,血清總蛋白采用雙縮脲法,儀器為羅氏Roche Cobas 800,試劑及定標液質控均為羅氏原裝配套試劑。
2 結果
甲亢組血清FT3、FT4均明顯高于對照組,TSH明顯低于對照組。甲亢組血清總蛋白、甘油三酯、膽固醇明顯低于對照組,空腹血糖含量高于對照組(P<0.05),血清谷丙轉氨酶、肌酐與對照組對比無顯著性差異(P>0.05),見表1和表2。
表1 甲亢組與對照組甲狀腺激素結果比較(±s)
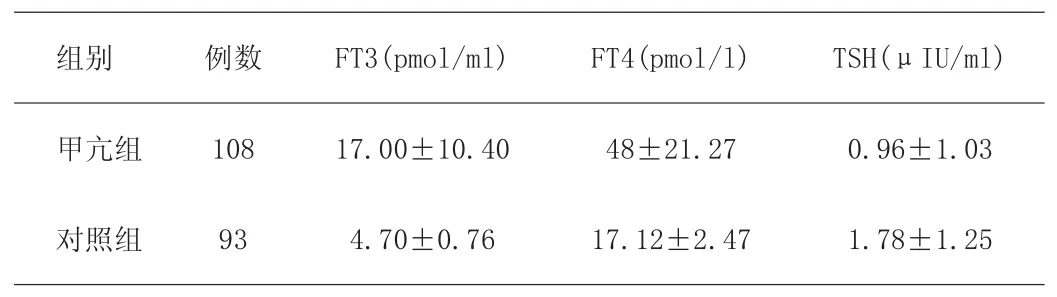
表1 甲亢組與對照組甲狀腺激素結果比較(±s)
注:經t檢驗,甲亢組與對照組比較,P<0.05。
組別 例數 FT3(pmol/ml) FT4(pmol/l) TSH(μIU/ml)甲亢組 108 17.00±10.40 48±21.27 0.96±1.03對照組 93 4.70±0.76 17.12±2.47 1.78±1.25

表2 甲亢組與對照組血脂、血糖、總蛋白、轉氨酶及肌酐結果比較
3 討論
在甲狀腺疾病的研究中,廣泛應用電化學發光法對甲狀腺激素FT3、FT4、TSH進行定量檢測。FT3、FT4、TSH是觀察甲狀腺功能較為有效的指標,血清中此類激素的水平與甲狀腺的功能狀態呈平行關系,反映甲狀腺的功能狀態,揭示下丘腦—垂體—甲狀腺軸系之間的調控關系和甲狀腺疾病的性質,有助于甲狀腺及有關疾病的診斷。
甲狀腺激素是調節糖、脂質、蛋白質分解代謝的重要物質。主要表現在調節糖、脂質、蛋白質的合成和分解速率方面,當甲狀腺功能亢進時,甲狀腺激素分泌處于高水平,過量的甲狀腺激素,促進脂肪和蛋白質的分解,導致一系列的病理變化,臨床上甲亢病人多表現為消瘦,就是甲狀腺激素增加導致的代謝紊亂造成的[2],因此,本研究以甲亢患者血脂、血糖、血清總蛋白、肌酐及丙氨酸氨基轉移酶作為觀察指標,探討甲狀腺激素對各種代謝的影響及其臨床意義。
本組甲亢患者108例,血清FT3、FT4均明顯高于健康對照組,TSH明顯低于對照組,兩組比較均有顯著性差異。甲亢組血清總蛋白、總膽固醇和甘油三酯明顯低于對照組,空腹血糖高于對照組,這提示甲狀腺激素對脂肪、蛋白質及糖的代謝均有明顯影響。甲亢時,甲狀腺激素促進脂肪合成、分解與氧化,由于膽固醇合成、轉化及排泄均加速,常致血總膽固醇、甘油三酯降低,蛋白質分解增強致負氮平衡,體重下降,尿肌酸排出增多[3]。同時,過多的甲狀腺激素通過促進腸道對糖的吸收,加強糖原分解和異生,通過CAMP激活腎上腺β受體,增加兒茶酚胺的敏感性使血糖升高[4-5],同時檢測的肌酐、丙氨酸氨基轉移酶水平兩組間無明顯差異。
綜上所述,甲狀腺激素水平的改變對體內脂肪、蛋白質、糖的代謝產生重要的影響,加強對甲亢患者血糖、血脂等生化指標的檢測對判斷該病的發展預后有一定臨床價值。
[1] 張凌云,金勇君,安新榮.甲亢患者脂聯素與胰島素抵抗的關系[J].當代醫學,2009,15(33):44-45.
[2] 蘇本飛.甲亢患者甲狀腺激素水平與血脂代謝關系的臨床探討[J].檢驗醫學與臨床,2010,7(4):317.
[3] 葉任高.內科學[M].5版.北京:人民衛生出版社,2000:733.
[4] 白艷峰.甲亢合并糖尿病臨床診治分析[J].中國實用醫藥,2010,5(36):132-133.
[5] BRENT GA.The molecular basis of thyroid hormone action[J].N Engl J Med,1994(331):847-8531.