基于Rood技術(shù)的共享照護(hù)計(jì)劃在腦卒中后病人吞咽感覺促進(jìn)中的應(yīng)用
劉馨 張莉華 錢靜蘭


作者簡(jiǎn)介?劉馨,主管護(hù)師,本科在讀
*通訊作者?錢靜蘭,E-mail:109300808@qq.com
引用信息?劉馨,張莉華,錢靜蘭.基于Rood技術(shù)的共享照護(hù)計(jì)劃在腦卒中后病人吞咽感覺促進(jìn)中的應(yīng)用[J].循證護(hù)理,2024,10(11):2008-2012.
摘要?目的:探討基于多感覺刺激技術(shù)(Rood技術(shù))的共享照護(hù)計(jì)劃在腦卒中后病人吞咽感覺促進(jìn)中的實(shí)踐效果。方法:選取江蘇省常州市中醫(yī)醫(yī)院腦病科2021年6月—2023年6月收治的122例腦卒中病人為研究對(duì)象,按照隨機(jī)數(shù)字匹配法分為傳統(tǒng)組和試驗(yàn)組,各61例。傳統(tǒng)組實(shí)施常規(guī)護(hù)理,試驗(yàn)組實(shí)施基于Rood技術(shù)的共享照護(hù)計(jì)劃,觀察兩組病人吞咽功能改善、營(yíng)養(yǎng)與食欲、生活質(zhì)量情況。結(jié)果:干預(yù)后,試驗(yàn)組吞咽功能改善總有效率明顯優(yōu)于傳統(tǒng)組,簡(jiǎn)化營(yíng)養(yǎng)食欲問卷評(píng)分明顯高于傳統(tǒng)組,吞咽障礙特異性生存質(zhì)量量表評(píng)分明顯高于傳統(tǒng)組(P<0.05)。結(jié)論:基于Rood技術(shù)的共享照護(hù)計(jì)劃對(duì)改善缺血性腦卒中后吞咽障礙病人吞咽功能,提高其營(yíng)養(yǎng)與食欲及生活質(zhì)量等方面均有優(yōu)勢(shì),可對(duì)病人總體康復(fù)與轉(zhuǎn)歸起積極作用。
關(guān)鍵詞?Rood技術(shù);共享照護(hù)計(jì)劃;缺血性腦卒中;吞咽障礙;營(yíng)養(yǎng)與食欲;生活質(zhì)量
doi:10.12102/j.issn.2095-8668.2024.11.021
缺血性腦卒中(cerebrovascular accident,CVA)是指腦部血液供應(yīng)受阻或中斷導(dǎo)致的腦組織缺血缺氧的病癥,在腦卒中類型中占85%[1]。吞咽障礙為該病急性期常見的并發(fā)癥,發(fā)病率為22%~65%,多由腦卒中后腦部損傷導(dǎo)致吞咽神經(jīng)和肌肉功能喪失所致,常表現(xiàn)為吞咽困難、咀嚼/吞咽疼痛、唾液分泌異常等,容易造成吸入性肺炎、誤吸、營(yíng)養(yǎng)不良等嚴(yán)重后果,影響病人整體康復(fù)與預(yù)后[2]。早期吞咽篩查和康復(fù)治療是臨床該類病人的康復(fù)重點(diǎn),但常規(guī)的康復(fù)護(hù)理較為被動(dòng),且吞咽功能訓(xùn)練無法滿足病人個(gè)體化需求,導(dǎo)致康復(fù)依從性和效果欠佳[3]。多感覺刺激(Rood)技術(shù)用于改善神經(jīng)肌肉系統(tǒng)受損或功能障礙病人的康復(fù)療法,核心理念是通過刺激感覺系統(tǒng)來影響和改善運(yùn)動(dòng)系統(tǒng)[4]。基于Rood技術(shù)的共享照護(hù)計(jì)劃是指針對(duì)病人吞咽障礙現(xiàn)象,利用多感覺刺激技術(shù)為病人制定全方位的康復(fù)照護(hù)計(jì)劃,目標(biāo)是通過刺激不同的感覺通路,促進(jìn)大腦皮質(zhì)的重組,促進(jìn)吞咽相關(guān)肌肉力量和吞咽器官感覺的恢復(fù),提高吞咽器官協(xié)調(diào)性[5]。本研究將對(duì)缺血性腦卒中病人實(shí)施基于Rood技術(shù)的共享照護(hù)計(jì)劃,觀察其應(yīng)用價(jià)值和效果,現(xiàn)報(bào)道如下。
1?資料與方法
1.1?一般資料
選取江蘇省常州市中醫(yī)醫(yī)院腦病科2021年6月—2023年6月122例腦卒中病人為研究對(duì)象,納入標(biāo)準(zhǔn):1)符合中國急性缺血性腦卒中診治指南2018中診斷標(biāo)準(zhǔn)[6];2)存在不同程度的吞咽障礙,洼田飲水試驗(yàn)法(Water Swallow Test,WST)[7]2~5級(jí);生命體征穩(wěn)定;3)病人與家屬自愿參與并簽署知情同意書。排除標(biāo)準(zhǔn):1)重要臟器功能衰竭者;2)非首次發(fā)病;3)非腦血管意外所致的吞咽障礙;4)嚴(yán)重的精神、心理疾病;5)中途退出或不配合者。采用隨機(jī)數(shù)字匹配法分為傳統(tǒng)組和試驗(yàn)組,各61例。傳統(tǒng)組中,男37例,女24例;年齡為48~75(65.58±8.34)歲;美國國立衛(wèi)生研究院卒中量表(NIHSS)[8]評(píng)分:重度12例,中度30例,輕度19例;WST分級(jí):Ⅱ級(jí)21例,Ⅲ級(jí)或Ⅳ級(jí)32例,Ⅴ級(jí)8例。試驗(yàn)組中,男38例,女23例;年齡為47~72(64.87±7.56)歲;NIHSS評(píng)分:重度11例,中度33例,輕度17例;WST分級(jí):Ⅱ級(jí)23例,Ⅲ~Ⅳ級(jí)31例,Ⅴ級(jí)7例。兩組一般資料比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性。
1.2?方法
1.2.1?傳統(tǒng)組
實(shí)施常規(guī)護(hù)理。1)入院對(duì)家屬進(jìn)行知識(shí)宣教,講解疾病發(fā)病原因、影響因素、治療方式、注意事項(xiàng)等;2)觀察病人生命體征(血壓、心率、體溫)及瞳孔、心電圖,并做好常規(guī)用藥、排痰處理、并發(fā)癥預(yù)防、呼吸道管理、體位護(hù)理、衛(wèi)生護(hù)理、遵醫(yī)用藥等護(hù)理指導(dǎo);3)病情穩(wěn)定后指導(dǎo)病人進(jìn)行吞咽功能訓(xùn)練,即從單音字節(jié)逐漸過渡至多音字節(jié)的發(fā)聲訓(xùn)練,以及點(diǎn)頭吞咽、轉(zhuǎn)頭吞咽、空吞咽為主的代償性訓(xùn)練;4)出院后定期隨訪,鼓勵(lì)病人居家堅(jiān)持訓(xùn)練,并定期復(fù)診,共隨訪3個(gè)月。
1.2.2?試驗(yàn)組
實(shí)施基于Rood技術(shù)的共享照護(hù)計(jì)劃,流程如下。
1.2.2.1?成立共享照護(hù)小組
組內(nèi)成員包含康復(fù)治療師1名、護(hù)士長(zhǎng)1名、主治醫(yī)生1名與責(zé)任護(hù)士4名,其中醫(yī)生負(fù)責(zé)病人病情的評(píng)估與診治,吞咽功能障礙的監(jiān)測(cè)和處理病人異常情況;康復(fù)治療師負(fù)責(zé)病人吞咽功能相關(guān)的康復(fù)指導(dǎo)訓(xùn)練;護(hù)士長(zhǎng)負(fù)責(zé)干預(yù)過程的協(xié)調(diào)工作以及護(hù)士培訓(xùn)工作,資料整理與收納工作;責(zé)任護(hù)士分別負(fù)責(zé)康復(fù)計(jì)劃的具體實(shí)施,以及問卷發(fā)放和回收工作。并對(duì)組內(nèi)成員進(jìn)行專業(yè)化培訓(xùn),包含本干預(yù)方案的內(nèi)容、實(shí)施方法、自身職責(zé)等,共2次,每次60 min,培訓(xùn)后分別進(jìn)行效果考核,以確保培訓(xùn)效果。
1.2.2.2?構(gòu)建基于Rood技術(shù)的共享照護(hù)計(jì)劃
小組成員通過檢索和分析國內(nèi)腦卒中后吞咽障礙病人康復(fù)護(hù)理與Rood技術(shù)的文獻(xiàn)[9],明確干預(yù)形式、干預(yù)內(nèi)容、干預(yù)周期和結(jié)局指標(biāo)等框架,最后再結(jié)合江蘇省常州市中醫(yī)醫(yī)院腦病科病人吞咽功能障礙程度和病情發(fā)展基礎(chǔ)上,制定涵蓋吞咽障礙篩查、綜合康復(fù)與Rood技術(shù)康復(fù)3個(gè)方面的照護(hù)計(jì)劃,見表1。
1.2.2.3?實(shí)施基于Rood技術(shù)的共享照護(hù)計(jì)劃
該護(hù)理計(jì)劃由小組成員在病人病情穩(wěn)定后開始實(shí)施。1)創(chuàng)建共享渠道:建立微信群,邀請(qǐng)病人家屬加入,用于其健康教育和信息共享。并在群內(nèi)推送圖文視頻,對(duì)家屬進(jìn)行基礎(chǔ)健康教育以及專業(yè)康復(fù)教育,基礎(chǔ)健康教育包含疾病知識(shí)、治療知識(shí)、吞咽障礙的原因、危害、本研究目的和共享照護(hù)計(jì)劃清單與流程、進(jìn)度;專業(yè)康復(fù)教育包含康復(fù)期的周期、康復(fù)重點(diǎn)以及吞咽康復(fù)的意義與項(xiàng)目,以及家屬配合事項(xiàng)。將各階段病人康復(fù)進(jìn)展和計(jì)劃同步給家屬,提高家屬的照護(hù)積極性。2)實(shí)施照護(hù)計(jì)劃:由小組成員根據(jù)計(jì)劃表進(jìn)行開展,其中Rood技術(shù)康復(fù)內(nèi)容作為貫穿本研究的重點(diǎn),也是吞咽障礙病人康復(fù)期的重點(diǎn),在病人病情穩(wěn)定后24 h內(nèi)開始,每天1次,每次60 min,具體干預(yù)內(nèi)容和流程見表2。訓(xùn)練期間需密切監(jiān)測(cè)病人脈率波動(dòng)情況,及時(shí)調(diào)整或終止,出院時(shí)發(fā)放康復(fù)手冊(cè)以及康復(fù)訓(xùn)練相關(guān)的每日核查表,在病人每次接受干預(yù)后核查是否完成每個(gè)訓(xùn)練內(nèi)容,并評(píng)估其掌握程度、記錄其存在的問題,及時(shí)糾正并答疑解惑,確保參與依從性。
1.3?觀察指標(biāo)
1.3.1?吞咽功能改善情況
采用WST[7]測(cè)定吞咽功能恢復(fù)情況,給予療效評(píng)定。讓病人喝下30 mL左右的水,觀察并記錄喝水時(shí)間與狀況,分5級(jí)。Ⅰ級(jí):1次喝完無嗆咳;Ⅱ級(jí):2次喝完無嗆咳;Ⅲ級(jí):1次喝完有嗆咳;Ⅳ級(jí):2次喝完有嗆咳;Ⅴ級(jí):無法喝完,嗆咳頻繁。吞咽功能無變化為無效、吞咽功能提高1級(jí)為有效、吞咽功能提高2級(jí)及以上為顯效。
1.3.2?簡(jiǎn)化營(yíng)養(yǎng)食欲問卷(Simplified Nutritional Appetite Questionnaire,SNAQ)
采用SNAQ[10]評(píng)價(jià)病人營(yíng)養(yǎng)與食欲狀況,包括食欲、飲食量、對(duì)食物味道的評(píng)價(jià)3個(gè)維度,共有6個(gè)條目。該問卷Cronbach′s α系數(shù)為0.71,采用Likert 5評(píng)分法,評(píng)分<14分代表該病人存在體重減輕高風(fēng)險(xiǎn)且伴隨著營(yíng)養(yǎng)狀況低下風(fēng)險(xiǎn)。
1.3.3?吞咽障礙特異性生存質(zhì)量量表(Swallowing Quality of-Life Instrument,SWAL-QOL)
采用SWAL-QOL[11]評(píng)估兩組病人干預(yù)后生存質(zhì)量,該量表包括進(jìn)食時(shí)間與意愿、食物選擇、吞咽負(fù)擔(dān)、飲食恐懼、語言交流、心理健康、社會(huì)功能、疲憊、睡眠、吞咽障礙癥狀頻率11個(gè)維度,共44個(gè)條目,采用Likert 5級(jí)評(píng)分法,總分為44~220分,得分越高,表示生存質(zhì)量越好。該量表Cronbach′s α系數(shù)為0.76。
1.4?統(tǒng)計(jì)學(xué)方法
采用SPSS 22.0統(tǒng)計(jì)軟件進(jìn)行數(shù)據(jù)分析,符合正態(tài)分布的定量資料用均數(shù)±標(biāo)準(zhǔn)差(x±s)表示,行t檢驗(yàn);定性資料用例數(shù)、百分比(%)表示,行χ2檢驗(yàn);以P<0.05表示差異有統(tǒng)計(jì)學(xué)意義。
2?結(jié)果
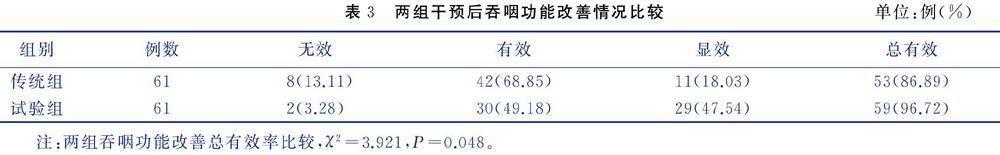
2.1?吞咽功能改善情況(見表3)
2.2?SNAQ評(píng)分(見表4)
3?討論
3.1?基于Rood技術(shù)的共享照護(hù)計(jì)劃能有效提高缺血性腦卒中后病人吞咽功能
改善腦卒中后吞咽障礙病人吞咽功能是預(yù)防相關(guān)并發(fā)癥、提高其營(yíng)養(yǎng)支持有效性及優(yōu)化生活質(zhì)量的基礎(chǔ)。本研究顯示,干預(yù)后,試驗(yàn)組吞咽功能改善總有效率明顯優(yōu)于傳統(tǒng)組(P<0.05),表明基于Rood技術(shù)的共享照護(hù)計(jì)劃能更有效地改善病人吞咽功能。分析原因?yàn)椋撼R?guī)的康復(fù)護(hù)理多根據(jù)病人主觀意愿開展,通過刺激病人的吞咽動(dòng)作和相關(guān)肌肉,促進(jìn)吞咽協(xié)調(diào)性和肌肉力量的提高,但干預(yù)形式較為單一且被動(dòng),病人參與度較低[12]。而本研究基于Rood技術(shù)的共享照護(hù)計(jì)劃、重視病人早期吞咽功能評(píng)估,并以評(píng)估結(jié)果為依據(jù),根據(jù)病人病情發(fā)展和康復(fù)目標(biāo)制定相應(yīng)的照護(hù)計(jì)劃,其中Rood技術(shù)康復(fù)模塊中,融入圖片視覺刺激、器官運(yùn)動(dòng)訓(xùn)練,能對(duì)病人吞咽功能產(chǎn)生以下積極影響。1)激活大腦:圖片視覺刺激中的運(yùn)動(dòng)想象訓(xùn)練可激活大腦中與吞咽相關(guān)的神經(jīng)通路,通過想象吞咽動(dòng)作并與刺激同時(shí)進(jìn)行,促進(jìn)神經(jīng)重塑和恢復(fù)吞咽功能。2)促進(jìn)神經(jīng)肌肉協(xié)調(diào):運(yùn)動(dòng)想象訓(xùn)練可幫助病人恢復(fù)吞咽時(shí)的神經(jīng)與肌肉協(xié)調(diào)性,提高吞咽的協(xié)同動(dòng)作,從而改善吞咽功能。3)增強(qiáng)肌肉力量:通過運(yùn)動(dòng)想象訓(xùn)練,病人可模擬鼓腮、縮唇、伸舌、咀嚼、吞咽等動(dòng)作,刺激大腦皮質(zhì)的功能重塑,使大腦和身體之間的信號(hào)傳遞更加順暢,有助于刺激相關(guān)的肌肉,提高吞咽肌肉的控制能力,增強(qiáng)吞咽肌肉的力量和活動(dòng)性,減少吞咽困難[13]。4)促進(jìn)吞咽機(jī)械性的改善:運(yùn)動(dòng)想象訓(xùn)練可幫助病人改善吞咽時(shí)的機(jī)械性問題,如吞咽動(dòng)作的協(xié)調(diào)性、咀嚼和咽喉運(yùn)動(dòng)等方面的改善。5)產(chǎn)生吞咽動(dòng)作:病人可通過想象喜歡的食物,從聽、嗅、味覺入手,刺激相應(yīng)腦區(qū)的激活,促進(jìn)受損的神經(jīng)功能重建,從而產(chǎn)生相應(yīng)的吞咽動(dòng)作,對(duì)改善腦卒中病人的吞咽功能具有積極的影響。孫莉敏等[14]發(fā)現(xiàn),對(duì)吞咽障礙的腦卒中病人實(shí)施6周的常規(guī)康復(fù)聯(lián)合運(yùn)動(dòng)想象訓(xùn)練后,能有效改善病人的吞咽功能,與本研究結(jié)果相似。
3.2?基于Rood技術(shù)的共享照護(hù)計(jì)劃能有效改善缺血性腦卒中后病人營(yíng)養(yǎng)、食欲及生活質(zhì)量
本研究結(jié)果顯示,干預(yù)后試驗(yàn)組SNAQ評(píng)分明顯高于傳統(tǒng)組,這表明了基于Rood技術(shù)的共享照護(hù)計(jì)劃的優(yōu)勢(shì)和價(jià)值,分析得出該結(jié)果的原因有以下幾點(diǎn)。1)提升吞咽功能:基于Rood技術(shù)的康復(fù)可通過肌肉的激活和協(xié)調(diào)訓(xùn)練,提升病人的吞咽能力和協(xié)調(diào)性,改善吞咽障礙,有助于病人更好地咀嚼和吞咽食物,提高飲食效率。2)增加營(yíng)養(yǎng)攝入:通過改善吞咽功能和食欲,可幫助病人更好地?cái)z取食物和飲水,增加營(yíng)養(yǎng)物質(zhì)的攝入量,從而有效避免營(yíng)養(yǎng)不良和體重下降等問題。3)提升食欲:基于Rood技術(shù)的康復(fù)通過刺激和調(diào)節(jié)病人的口腔感覺和咀嚼反射,增強(qiáng)食物的味覺和咀嚼體驗(yàn),從而提升食欲,改善口腔干燥、味覺變化等問題,增強(qiáng)病人對(duì)食物的興趣和食欲,有助于病人更愿意攝取食物[15]。4)減少嗆咳和窒息風(fēng)險(xiǎn):通過Rood技術(shù)的訓(xùn)練和康復(fù)護(hù)理,病人的吞咽協(xié)調(diào)性和肌肉協(xié)調(diào)性得到改善,能有效減少食物誤入氣道造成嗆咳和窒息風(fēng)險(xiǎn)。
本研究結(jié)果也顯示,干預(yù)后試驗(yàn)組SWAL-QOL評(píng)分也明顯高于傳統(tǒng)組(P<0.05),該結(jié)果與李夢(mèng)潔等[16]研究相似,但高于其干預(yù)效果,原因與基于Rood技術(shù)的共享照護(hù)計(jì)劃具有以下優(yōu)勢(shì)與特點(diǎn)有關(guān)。1)康復(fù)護(hù)理的全面性:以往臨床針對(duì)病人康復(fù)護(hù)理內(nèi)容和層面較為單一,而本研究以綜合性康復(fù)為主,重視病人的全方位康復(fù),結(jié)合病人吞咽功能障礙程度和病情發(fā)展,制定涵蓋吞咽障礙篩查、綜合康復(fù)與Rood技術(shù)康復(fù)3個(gè)方面的照護(hù)計(jì)劃,使病人的照護(hù)服務(wù)更為全面和個(gè)體化。2)提高飲食多樣性:吞咽障礙會(huì)導(dǎo)致病人食物選擇受限,只能攝入軟食或半流質(zhì)食物,通過實(shí)施相應(yīng)的照護(hù)和康復(fù)護(hù)理,病人吞咽功能的改善,飲食多樣性增加,使病人具有更豐富的飲食選擇和更好的口味感受,提高生活質(zhì)量[17]。3)增加社交參與:吞咽障礙可導(dǎo)致病人避免在社交場(chǎng)合吃飯或參加聚餐活動(dòng),限制社交參與,通過康復(fù)護(hù)理,吞咽功能的改善可使病人更自信地參與社交活動(dòng),并享受與他人共同進(jìn)餐的樂趣,提高生活質(zhì)量。4)降低焦慮和抑郁:吞咽障礙病人的焦慮和抑郁情緒增加,主要是擔(dān)心吞咽困難而導(dǎo)致窒息或誤吸,通過針對(duì)性的康復(fù)護(hù)理,吞咽功能的改善可減輕病人的焦慮和抑郁,提升心理健康水平,提高生活質(zhì)量[18]。5)恢復(fù)自信和獨(dú)立性:吞咽障礙會(huì)導(dǎo)致病人的自信心和獨(dú)立性降低,使其對(duì)日常活動(dòng)感到局促不安,而本研究目標(biāo)是通過恢復(fù)吞咽功能和提高肌肉控制,幫助病人恢復(fù)自信心和獨(dú)立性,并重新獲得對(duì)吞咽活動(dòng)的控制感,從而提高生活質(zhì)量。
4?小結(jié)
綜上所述,吞咽障礙為缺血性腦卒中病人常見不良癥狀,且與病人營(yíng)養(yǎng)與食欲狀態(tài)和生活質(zhì)量密切相關(guān),本研究實(shí)施基于Rood技術(shù)的共享照護(hù)計(jì)劃能有效改善病人吞咽功能,有利于疾病早期康復(fù)。本研究為單中心研究,樣本量有限,雖然證實(shí)了基于Rood技術(shù)的共享照護(hù)計(jì)劃在改善吞咽障礙中的作用,但其長(zhǎng)期效果和安全性仍需要大規(guī)模、多中心的隨機(jī)對(duì)照試驗(yàn)驗(yàn)證,這也是今后的重點(diǎn)研究方向。
參考文獻(xiàn):
[1] 《中國腦卒中防治報(bào)告》編寫組.《中國腦卒中防治報(bào)告2019》概要[J].中國腦血管病雜志,2020,17(5):272-281.
[2] 吳文秀,余見蒼,周雪珍,等.腦卒中后不同程度吞咽障礙患者的表面肌電圖特點(diǎn)[J].浙江醫(yī)學(xué),2020,42(15):1618-1623.
[3] 肖靜怡,謝小華.腦卒中吞咽障礙識(shí)別與管理循證護(hù)理實(shí)踐的研究進(jìn)展[J].護(hù)理學(xué)報(bào),2020,27(10):32-35.
[4] 徐蘭,邱笑玲,盧梅兆.Rood技術(shù)聯(lián)合任務(wù)導(dǎo)向訓(xùn)練對(duì)偏癱患者運(yùn)動(dòng)功能的影響[J].中外醫(yī)學(xué)研究,2020,18(30):179-181.
[5] 薛芬,楊付連,魯娟娟,等.Rood技術(shù)聯(lián)合經(jīng)口間歇胃管置管在腦卒中后吞咽障礙患者康復(fù)治療中的應(yīng)用[J].臨床醫(yī)學(xué)研究與實(shí)踐,2019,4(23):27-28.
[6] 中華醫(yī)學(xué)會(huì)神經(jīng)病學(xué)分會(huì),中華醫(yī)學(xué)會(huì)神經(jīng)病學(xué)分會(huì)腦血管病學(xué)組.中國急性缺血性腦卒中診治指南2018[J].中華神經(jīng)科雜志,2018,51(9):666-682.
[7] WAKASUGI Y,TOHARA H,IIDA T,et al.Water Swallowing Test as a screening for aspiration in elderly patients with aspiration pneumonia[J].Geriatrics & Gerontology International,2008,8(4):215-221.
[8] 蔡業(yè)峰,賈真,張新春,等.美國國立衛(wèi)生院卒中量表(NIHSS)中文版多中心測(cè)評(píng)研究——附537例缺血中風(fēng)多中心多時(shí)點(diǎn)臨床測(cè)評(píng)研究[J].北京中醫(yī)藥大學(xué)學(xué)報(bào),2008,31(7):494-498.
[9] 王攀.Rood技術(shù)聯(lián)合針灸治療腦梗死運(yùn)動(dòng)功能障礙的臨床研究[J].現(xiàn)代醫(yī)學(xué)與健康研究電子雜志,2022,6(19):24-27.
[10] WILSON M M G,THOMAS D R,RUBENSTEIN L Z,et al.Appetite assessment:simple appetite questionnaire correlates with 24-h caloric intake and predischarge requirement predictions[J].Journal of the American Geriatrics Society,2005,53(8):1270-1274.
[11] 譚嘉升,丘衛(wèi)紅,劉中良,等.中文版吞咽生命質(zhì)量量表信度和效度的研究[J].中華物理醫(yī)學(xué)與康復(fù)雜志,2016,38(9):669-673.
[12] 李聰.吞咽功能障礙評(píng)定及康復(fù)措施[J].特別健康,2020(35):220-226.
[13] 曲斯偉,宋為群.運(yùn)動(dòng)想象聯(lián)合優(yōu)化運(yùn)動(dòng)技能訓(xùn)練對(duì)腦卒中患者上肢運(yùn)動(dòng)功能的影響[J].中國康復(fù)醫(yī)學(xué)雜志,2020,35(2):151-155.
[14] 孫莉敏,楊浩,孫長(zhǎng)慧,等.運(yùn)動(dòng)想象聯(lián)合常規(guī)康復(fù)促進(jìn)腦卒中患者上肢運(yùn)動(dòng)功能恢復(fù)的fMRI研究[J].中華物理醫(yī)學(xué)與康復(fù)雜志,2020,42(6):493-499.
[15] 柴菊愛,徐秀萍,方紅葉,等.Rood技術(shù)聯(lián)合任務(wù)導(dǎo)向訓(xùn)練對(duì)腦卒中患者治療后肢體功能恢復(fù)的影響[J].中國現(xiàn)代醫(yī)生,2020,58(9):44-47.
[16] 李夢(mèng)潔,朱宏偉.吞咽器官功能訓(xùn)練在老年吞咽障礙患者吞咽功能改善中的應(yīng)用[J].中華現(xiàn)代護(hù)理雜志,2020,26(8):1064-1068.
[17] 黃軍軍,曹常娥,張雷,等.綜合康復(fù)訓(xùn)練對(duì)腦卒中后吞咽功能障礙患者的治療效果研究[J].中國衛(wèi)生統(tǒng)計(jì),2021,38(4):563-565.
[18] 韓容,曹小琴.早期吞咽功能訓(xùn)練對(duì)腦卒中合并吞咽障礙患者的干預(yù)研究[J].川北醫(yī)學(xué)院學(xué)報(bào),2021,36(1):130-132.
(收稿日期:2023-10-28;修回日期:2024-03-15)
(本文編輯薛佳)

