心電散點圖及逆向技術對陣發性房顫的快速診斷分析
劉倩
摘要:目的 探討心電散點圖及逆向技術對陣發性房顫的快速診斷效果。方法 選取2021年10月~2022年12月我院收治的60例心律失常患者為研究對象,其中30例未合并陣發性房顫,設為對照組;30例合并陣發性房顫,設為分析組。兩組均予以心電散點圖及逆向技術進行快速診斷,比較兩組診斷結果。結果 分析組Pmax、Pmin及Pd指標均顯著高于對照組(P<0.05);兩組房性早搏起源部位均以左房上部最多,兩組間房性早搏起源部位比較均無統計學意義(P>0.05);分析組診斷準確率顯著高于對照組(P<0.05);兩組Lorenz散點圖均以傘形最多,感嘆號形最少;兩組Lorenz散點圖各類型分布情況比較均無顯著性差異(P>0.05)。結論 心電散點圖和逆向技術的臨床價值確切,可在較大程度上保證PAF診斷的有效率和準確性。
關鍵詞:陣發性房顫;心電散點圖;逆向技術;應用價值
房顫(AF)是一種常見的心律失常,不僅會引起心悸,還會引起左房室內的血栓,從而引起體循環栓塞、中風等并發癥,嚴重者還會出現嚴重的室性心律失常。由于具有高致殘率和高發病率,房顫一直是心律失常領域的研究熱點[1]。
陣發性房顫(PAF)是一種難以確診的疾病,部分患者無臨床表現。陣發性房顫往往突發突止且持續時間短(發作時間<7 d),24 h動態心電圖是其最常用的診斷方法。在臨床實際中,合并II度房室傳導阻滯的PAF患者居多,傳統的診斷方法日益受到挑戰[2]。本研究主要探討心電散點圖及逆向技術對陣發性房顫的快速診斷效果。
1資料和方法
1.1 一般資料
選取2021年10月~2022年12月我院收治的60例心律失常患者為研究對象,其中30例未合并PAF,設為對照組;30例合并PAF,設為分析組。對照組男15例,女15例;年齡40~60歲,平均年齡(50.68±5.91)歲;病程5~7年,平均病程(6.71±4.33)年。分析組男16例,女14例;年齡42~60歲,平均年齡(51.07±1.20)歲;病程6~8年,平均病程(7.09±0.13)年。兩組一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 方法
1.2.1 檢測儀器
使用12導聯24 h動態心電圖儀,監測時間在22 h以上,軟件能夠自動繪制所有心搏的Lorenz散點圖和時間散點圖。
1.2.2 散點圖構成及逆向技術
(1)Lorenz散點圖構成:在鄰近的RR間期當中,X值為之前1個RR間期,Y值為后1個RR間期(RRn+1),通過非線性混沌方式完成持續跟蹤作圖,自主形成24 h心電散點圖。
(2)時間散點圖構成:縱坐標為RR間期,橫坐標為R波產生的時間,生成RR間期散點趨勢圖,將時間當作順序。
(3)逆向技術:于散點圖的分析界面上,選取其中1個或是幾個點集,逆向追蹤,生成這一點集的實時心電縮略圖。
1.2.3 心電散點圖獨立診斷要點
(1)Lorenz散點圖診斷要點:1)竇性心律順45°線分布為棒球拍形,細端與坐標系原點相近,粗端朝著遠側。2)房顫順45°線對稱分布,為扇形。3)室性及室上性早搏,呈多分布或是2、3分布圖形。為方便描述,在X軸和Y軸的1000 ms位置,分別設置垂直線處于相交狀態,劃分4個單象限圖區,開始于左下原點,根據逆時針分別確定為1~4區。
(2)時間散點圖診斷要點:1)竇性心律點集,以致密波浪形細實線表示。2)房顫點集,以下緣低位、寬、平直條表示。3)早搏的時間散點圖存在分層情況,即為上層、中間層、近低層,分別表示代償間期、竇律周期及早搏聯律間期。
1.3 觀察指標
(1)比較兩組P波時限,包括P波最大時限(Pmax)、最小 P 波時限(Pmin)及P波離散度(Pd)。(2)比較兩組房性早搏起源部位。(3)比較兩組診斷準確率:包括確診、漏診和誤診。總診斷準確=確診+漏診。(4)比較兩組Lorenz散點圖各類型分布情況:包括扇形、蘑菇形、傘形、感嘆號形和多分布形。
1.4 統計學方法
數據處理采用SPSS21.0統計學軟件,計量資料以(±s)表示,采用t檢驗,計數資料用比率表示,采用χ2檢驗,P<0.05為差異具有統計學意義。
2結果
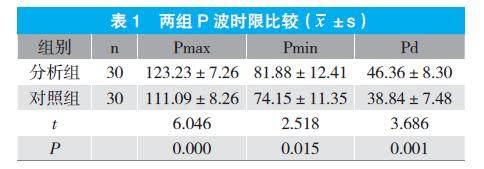
2.1 兩組P波時限比較
分析組Pmax、Pmin及Pd指標均顯著高于對照組(P<0.05)。見表1。
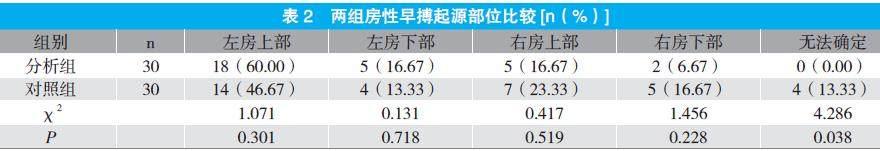
2.2 兩組房性早搏起源部位比較
兩組房性早搏起源部位均以左房上部最多,兩組間房性早搏起源部位比較均無統計學意義(P>0.05)。見表2。
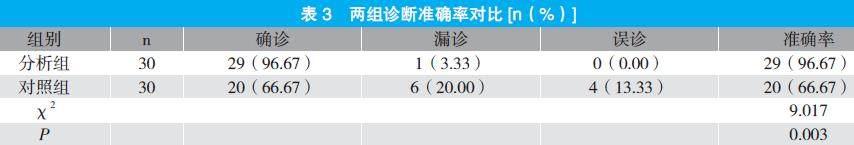
2.3 兩組診斷準確率對比
分析組診斷準確率為96.67%,顯著高于對照組的66.67%,兩組比較差異具有統計學意義(P<0.05)。見表3。
2.4 兩組Lorenz散點圖各類型分布情況比較
兩組Lorenz散點圖均以傘形最多,感嘆號形最少。兩組Lorenz散點圖各類型分布情況比較均無顯著性差異(P>0.05)。見表4。
3討論
AF是一種比較常見的心律失常,多見于老年人群,并隨著年齡的增長,AF在普通人群中的發生率也隨之增高。PAF是由多個折返小波誘發的間歇性快速不規則的心房節律心動過速,在房顫過程中,心房肌電活動及多部位的生理活動發生變化,心電圖表現為P波彌散度增大,最大持續時間延長[3]。房顫會嚴重影響患者的生活質量,還可引起心力衰竭、血栓形成、腦卒中等并發癥,其發生率、致殘率隨年齡增加而升高。因此,提高AF檢出率是防治中風的首要任務[4]。
心電散點圖的診斷依據是子圖的數量、形狀和位置。通過搜集、歸納、總結了大量國內研究成果,并結合臨床經驗,將PAF分為4類:完全分離型、部分融合型、完全融合型和多分布型。無論是單個還是多個PAF都可以用散點圖表現,且大部分PAF的子圖依然按照其形態特征,呈現出扇形或似扇形的形態,沿45°直線的近端點分布。
心電散點成像最大的優點是可以實時顯示24 h以上的心律變化,提高對PAF的診斷和工作效率,但其也存在兩個不足之處:第一,房顫發作時間短,發作次數少,其 RR間期變化較小,散點圖不易區分,易漏診;第二,在大多數情況下,散點圖不能準確地判斷出房顫的起止點[5]。
多分布形是指以PAF為基礎,合并頻發的房性和(或)室性早搏而形成的一種多分布形,當這些多分布形的散點相互重疊時,通過時間散點圖和反向技術,可以實現對患者的快速診斷。時間散點圖是指按照時間順序,實時記錄RR間期變化的散點趨勢圖,它被高度壓縮后會形成一定的圖形,也就是心率趨勢圖。它可以“濃縮”“拉伸”,通過對24 h趨勢圖中1 hRR間期的散點進行放大,分析散點稠密、虛實、層化等特征,可以判斷出心臟節律的本質[6]。
由于人體受到神經體液的調控,竇性心律點集呈密集的點集狀,呈細而實的波狀。房顫發生時,血液自心房快速流入心室,因為房室結的不應期阻礙了一部分心房波的向下傳播,因此,盡管心房速率很快,但仍然處于某一區域,其散點條帶的下邊緣很低、很直;上部邊緣條帶振幅顯著加寬,呈“針狀”,其原因為房室結內的潛伏性傳導使RR間期非常不規則。因此,當 PAF發生的時候,時間散點圖會呈現出細實線和寬條帶之間的相互轉換。在細、寬條帶連接區用鼠標選擇,逆向技術就會顯示出該區域的心電圖片段,可以清楚地顯示竇性節律和心房顫動的起始點或終止點。用鼠標選擇所有寬條帶區域,并將其添加到房顫事件中,可以得到房顫發生持續的時間,電腦會自動計算出心房顫動發生的總負荷量。
RR間期的時間散點圖呈現出一種“分層”的特征,即“層間”間距的高低,與 RR間期的屬性密切相關。同時,時間散點圖還可用于心電信號的檢測,且相對于傳統的模版,其在心電信號的檢測上有較大的優勢。
本研究結果顯示,分析組Pmax、Pmin及Pd指標均顯著高于對照組(P<0.05);兩組房性早搏起源部位均以左房上部最多,兩組間房性早搏起源部位比較均無統計學意義(P>0.05);分析組診斷準確率顯著高于對照組(P<0.05);兩組Lorenz散點圖均以傘形最多,感嘆號形最少;兩組Lorenz散點圖各類型分布情況比較均無顯著性差異(P>0.05)。
綜上所述,心電散點圖和逆向技術的臨床價值確切,可在較大程度上保證PAF診斷的有效率和準確性。
參考文獻
[1]劉東庭.心電散點圖鑒別診斷房顫伴寬QRS波心動過速的臨床應用價值[J].醫學信息,2022,35(11):157-160.
[2]魏哲,焦華琛,李運倫.Poincaré散點圖及時間RR間期散點圖在房顫評估中的應用[J].實用心電學雜志,2018,27(4):284-287.
[3]陳文霞.心電散點圖合并動態心電圖診斷病竇綜合征的聯合價值[J].世界最新醫學信息文摘,2017,17(16):7-8.
[4]張麗霞,何英平,潘雙花.動態心電圖在檢測陣發性房顫中的作用[J].名醫,2021,(23):54-55.
[5]張婉馨,彭麗艷,賀巍,等.沙庫巴曲纈沙坦聯合胺碘酮對老年HF伴PAF患者心功能、炎癥因子及神經內分泌激素的影響[J].現代生物醫學進展,2021,21(2):254-258.
[6]張悅,陳真誠,梁永波,等.基于光電容積脈搏波的心房顫動識別方法[J].中國醫學物理學雜志,2020,37(11):1416-1420.

