硫酸慶大霉素調節大鼠腸道菌群影響糖脂代謝和炎癥改善高血壓的研究*
歐陽輝,陳桂秀,熊什銳,朱興春
(1.重慶市開州區人民醫院檢驗醫學科,重慶 405400;2.達州市中心醫院心內科,四川達州 635000;3.川北醫學院病理生物學與免疫學實驗教學中心,四川南充 637000)
高血壓不僅是心血管疾病和卒中的危險因素,也是代謝綜合征的危險因素之一,而代謝綜合征與肥胖和糖尿病密切相關[1]。既往研究表明,遺傳易感性和環境因素促進高血壓的發生、發展[2]。近年來越來越多的研究顯示,高血壓與腸道菌群的改變有關[3],而口服抗生素和益生菌都可以通過改變腸道菌群從而控制血壓升高[4]。近期研究表明,高血壓患者血清脂多糖(LPS)水平升高[5]。高脂肪飲食(HFD)會增加腸道來源的LPS,進而引發體內胰島素抵抗和低級別炎癥[6],腸道菌群改變或促進腸道通透性可以增加循環LPS水平。抗生素治療可以極大地改變小鼠的腸道菌群,從而降低循環LPS水平,最終改善胰島素抵抗和慢性炎癥[7],而胰島素抵抗和慢性炎癥在高血壓的發病機制中起著重要作用[8-9]。
腸道菌群對HFD喂養大鼠血壓影響的潛在機制是復雜的。硫酸慶大霉素是氨基糖苷類抗生素的一種,口服硫酸慶大霉素不會經消化道吸收入血,而是直接作用于腸道的革蘭氏陰性菌[10],而革蘭氏陰性菌占腸道菌群中所有細菌的99%以上。故本研究通過比較正常飲食(ND)、HFD、HFD聯合硫酸慶大霉素干預后血壓、血脂、血糖水平和大鼠腸道菌群的變化,以及內毒素、炎癥因子、胰島素抵抗等指標,探討HFD對腸道菌群的影響,現報道如下。
1 材料與方法
1.1 材料
從川北醫學院實驗動物中心獲得8周齡雄性Sprague-Dawley大鼠37只[SYXK(川)2013-076]。
1.2 方法
1.2.1實驗動物分組與飼養
將大鼠適應性地喂食ND 1周,然后分為3組:ND組(n=11)、HFD組(n=13)和HFD聯合硫酸慶大霉素灌胃組(GS組,n=13)。第2~13周,HFD組、GS組喂食HFD,ND組接受ND。第9~13周,GS組通過灌胃額外給予硫酸慶大霉素(四川長征制藥有限公司,7.2 mg/kg,每周1次),HFD組和ND組接受相同劑量的生理鹽水。ND、HFD膳食營養成分的比例見表1。ND中脂肪供能10.5%,碳水化合物供能62.5%,蛋白質供能27.0%。HFD中脂肪供能40.0%,碳水化合物供能42.5%,蛋白質供能17.5%。
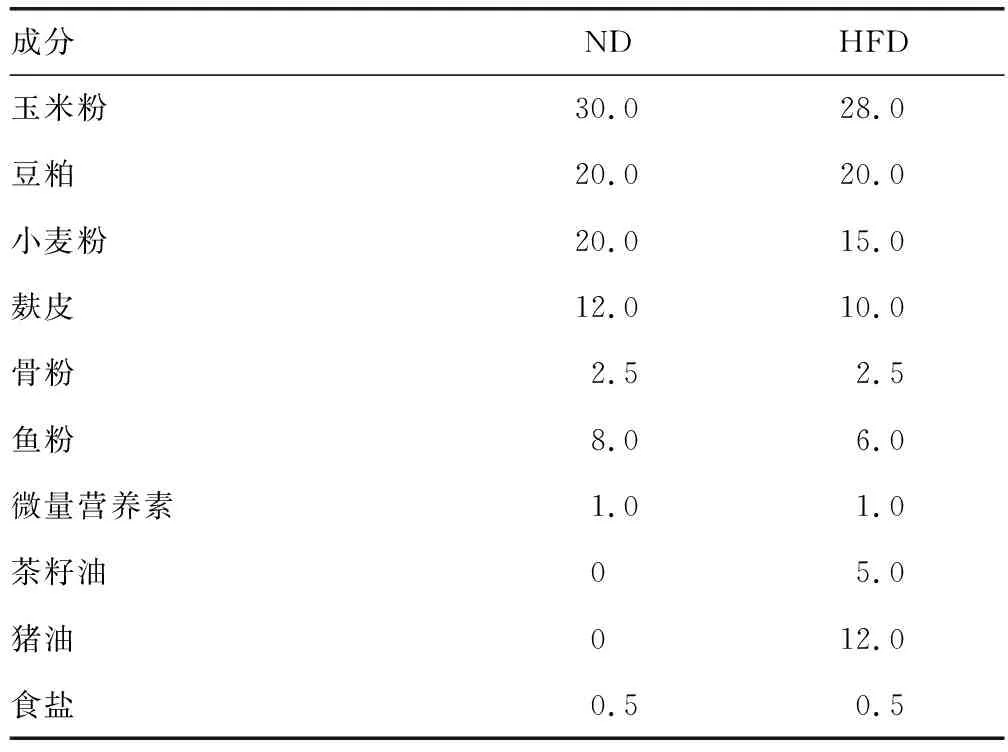
表1 ND、HFD膳食營養成分(g/100 g)
1.2.2血壓測量
大鼠適應性喂養1周后的清晨,用血壓計系統(BP6A,四川成都泰盟科技有限公司)給大鼠尾部阻斷氣囊充氣加壓,當阻斷器放氣減壓至脈搏波剛開始出現時記錄為收縮壓,繼續減壓出現的波峰處記錄為舒張壓,再繼續減壓隨即出現平均動脈壓(或計算平均動脈壓=1/3收縮壓+2/3舒張壓)。每只大鼠連續測定3次,取其安靜狀態下的血壓計算平均值,每周測1次。第1周測得3組大鼠血壓值作為基線水平,第5周開始下一次血壓測量,直至第13周,每周測量每只大鼠的血壓,記錄血壓水平進行評估。
1.2.3標本采集
在第13周結束時,大鼠麻醉后頸椎脫臼,立即對其進行右心室穿刺,采集血液標本到肝素真空管,離心1 000×g 15 min,收集血漿于-80 ℃儲存。隨即解剖大鼠采集結腸部分的糞便標本,并在液氮中冷凍,于-80 ℃儲存。
1.2.4ELISA分析
ELISA用于測定血漿胰島素(CEA448Ra,武漢云克隆科技股份有限公司)、白細胞介素(IL)-1β(KGEHC002b/KGEHC002b-1,江蘇凱基生物技術股份有限公司)、IL-6[KGEHC007(HS)/KGEHC007(HS)-1,江蘇凱基生物技術股份有限公司]和腫瘤壞死因子-α(TNF-α,KGEHC103a/KGEHC103a-1,江蘇凱基生物技術股份有限公司)。
1.2.5血漿LPS和生化指標測定
按照試劑說明書,用鱟試劑測定法(EC32545S,廈門生物科技有限公司)對血漿LPS進行定量。自動生化分析儀(bs-420,深圳邁瑞生物醫療電子股份有限公司)通過化學發光法測定血漿總膽固醇(TC)、甘油三酯(TG)、低密度脂蛋白-膽固醇(LDL-C)、高密度脂蛋白-膽固醇(HDL-C)和穩態模型胰島素抵抗指數(HOMA-IR),HOMA-IR=空腹血清胰島素(mU/L)×空腹血糖(mmol/L)/22.5。
1.2.6宏基因組分析
按照說明書,用TIAN amp Stool DNA試劑盒(DP328)提取結腸糞便的DNA,DNA標本在上海美吉生物醫學科技有限公司進行宏基因組分析。
1.3 統計學處理
2 結 果
2.1 硫酸慶大霉素可改變高脂血癥引起的血壓升高
第1周,3組血壓比較差異無統計學意義(P>0.05)。第5~10周,GS組血壓高于ND組,差異有統計學意義(P<0.05)。第5~13周,HFD組血壓高于ND組,差異有統計學意義(P<0.05)。第10~13周,GS組血壓低于HFD組,差異有統計學意義(P<0.05),見圖1。
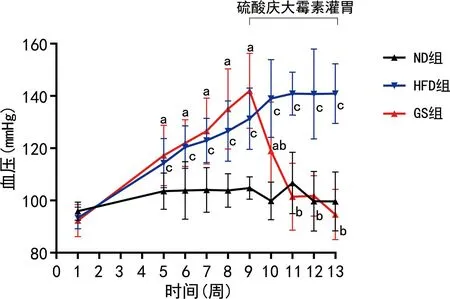
a:P<0.05,GS組與ND組比較;b:P<0.05,GS組與HFD組比較;c:P<0.05,HFD組與ND組比較。
2.2 硫酸慶大霉素可改變HFD誘導的糖脂代謝紊亂
與ND組比較,HFD組TC、TG、LDL-C水平、HOMA-IR更高,HDL-C水平更低,差異有統計學意義(P<0.05)。與HFD組比較,GS組TG、LDL-C水平、HOMA-IR更低,差異有統計學意義(P<0.05),見表2。
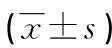
表2 3組大鼠生化和糖脂代謝指標比較
2.3 硫酸慶大霉素改變HFD誘導的腸道微生物群相關的LPS和炎癥因子水平
HFD組LPS、IL-1β、IL-6、TNF-α水平高于ND組,而GS組低于HFD組(P<0.05),見圖2。
2.4 硫酸慶大霉素改變HFD喂養小鼠的微生物群結構
偏最小二乘判別分析結果表明,HFD組、GS組腸道微生物群在結構上與ND組不同,表明本研究中的分類模型在區分ND、HFD和GS組方面具有令人滿意的性能,見圖3。
紅色:ND組;藍色:HFD組;綠色:GS組;每個點代表1個標本,點密度越大,標本之間的差異就越小。
2.5 腸道微生物群落豐富度(家族水平)
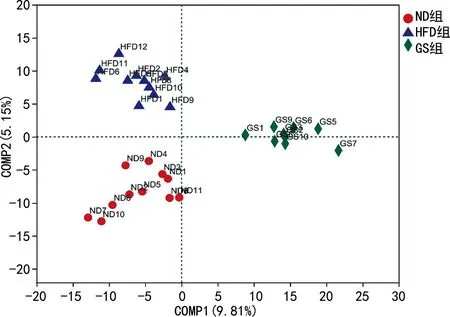
家族水平結果顯示,3組腸道微生物群結構發生了變化,包括24個發生明顯變化的微生物群。層次分析結果顯示,HFD組f-脫硫弧菌比例高于ND組,而GS組低于HFD組,差異有統計學意義(P<0.05),見圖4。
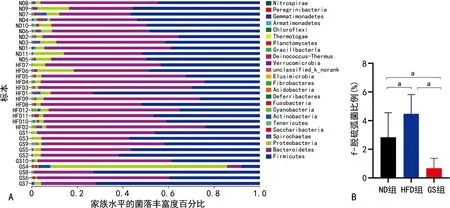
A:3組腸道菌群的家族水平分析;B:3組腸道f-脫硫弧菌的家族水平分層分析;a:P<0.05。
3 討 論
人體腸道具有復雜的微生物群落結構,是人體及其代謝過程的重要組成部分,與健康密切相關[11]。據報道,腸道菌群及其代謝產物與心血管疾病相互作用,包括動脈粥樣硬化、高血壓、心力衰竭、肥胖、2型糖尿病和慢性腎臟疾病[3]。超過60%的高血壓危險因素與代謝紊亂有關。因此,有學者認為腸道菌群通過影響宿主代謝和能量吸收、破壞腸道屏障和影響炎癥因子的釋放來影響血壓[12-13]。故本研究比較了ND、HFD和HFD聯合硫酸慶大霉素喂養的大鼠在血壓、HOMA-IR、LPS、炎癥因子和腸道菌群方面的差異,還探討了硫酸慶大霉素降低血壓的可能機制和途徑。
既往研究表明,HFD誘導的腸道菌群直接促進肥胖發生、發展[14]。肥胖會刺激交感神經系統,增加身體對鈉和水的吸收及血管緊張素Ⅱ的形成,從而增加患高血壓的風險[15]。本研究結果表明,HFD會升高血壓,這與既往研究[15]結果一致。已經發現口服益生菌或口服抗生素可以通過改變腸道菌群來緩解大鼠原發性高血壓的發生、發展[16]。然而,腸道菌群是否通過細菌及其代謝產物或基因調節高血壓的發生和發展尚不清楚。既往研究已經證實,f-脫硫弧菌是一種革蘭氏陰性腸道厭氧細菌[17],與腸道中LPS的產生密切相關[18]。LPS通過腸道黏液進入腸道,導致短鏈脂肪酸的分解和硫化氫的產生[19]。同時,LPS激活Toll樣受體4(TLR4)信號通路,增加IL-1β、IL-6、TNF-α和巨噬細胞趨化因子-1(MCP-1)等炎癥因子的形成和釋放。炎癥因子直接作用于血管內皮細胞,從而促進血管平滑肌細胞的增殖,增加血管阻力并導致高血壓[20]。
本研究腸道菌群測序結果顯示,與ND組比較,HFD組f-脫硫弧菌的比例更高,而GS組則較低。此外,第5~13周,HFD組血壓高于ND組。這一結果表明,HFD喂養可能通過增加腸道菌群中f-脫硫弧菌的豐度來促進炎癥,從而增加血漿LPS和作用于血管內皮細胞并升高血壓的炎癥因子水平。這些發現與上述既往研究結果一致。另一項研究發現,抗生素改變了腸道菌群,從而改善了代謝內毒素血癥,降低了慢性炎癥引起的胰島素抵抗[21]。TLR4信號通路的激活與胰島素抵抗密切相關[22]。TNF-α結合胰島素受體并使其失活,IL-18和IL-1β等炎癥因子也可導致胰島素抵抗,其具體分子機制尚不清楚[23]。胰島素抵抗也被認為會損害內皮依賴性血管舒張,從而升高血壓[24]。因此作者推測,與ND組比較,HFD組f-脫硫弧菌的富集增加了LPS的合成,破壞了腸上皮,增加了腸通透性,從而升高了IL-1β、IL-6和TNF-α水平。在HFD喂養的大鼠中灌胃硫酸慶大霉素降低了腸道菌群中f-脫硫弧菌的豐度,從而降低了HOMA-IR、LPS、炎癥并最終降低了血壓。
既往研究證實,慶大霉素是一種針對革蘭氏陰性菌的廣譜抗菌劑[25],但對有益的厭氧菌無效,可以有效保護體內的益生菌,且口服后被快速代謝,不會被腸道吸收。一些研究發現,細菌在死亡、自溶、繁殖或黏附在其他細胞上時往往會釋放LPS,從而導致毒性[26]。從本研究結果推斷,HFD可能會增加革蘭氏陰性菌f-脫硫弧菌的菌群豐度,而硫酸慶大霉素可能會抑制革蘭氏陰性菌的豐度,從而釋放大量LPS。因此,GS組LPS水平高于ND組。在GS組中,盡管LPS水平未降至與ND組相同的水平,但血壓已降至與ND組幾乎相同的水平。這些結果提示,當體內的LPS超過一定水平時,可能會增加炎癥因子水平并升高血壓,但將LPS水平控制在一定范圍內是否對防治高血壓有益還需深入研究。
綜上所述,口服抗生素硫酸慶大霉素可改善HFD引起的糖脂代謝異常和炎癥,機制可能為通過調節腸道菌群結構、豐度及LPS水平來緩解高血壓。