急性腦梗死患者血清miR-22-3p、NLRP3水平與炎性因子及預后不良的關系
凌雪輝,許文杰,秦勇,王楓
腦卒中因其高發病率、高殘疾/病死率、高復發率等特點成為嚴重危害我國居民生命健康的慢性非傳染性疾病[1]。急性腦梗死(acute cerebral infarction,ACI)占腦卒中的69.6%~70.8%,主要因腦血管閉塞導致局部腦血液灌注中斷引起[2],目前患者預后仍然較差[3-4]。準確評估ACI患者預后對促進其預后改善非常重要。炎性反應在ACI發生發展中扮演重要角色[5]。研究表明,微小核糖核酸(micro RNA,miRNA)能通過調控炎性反應參與ACI發生發展[6]。miR-22-3p是一個炎性相關miRNA,能通過調控多種靶基因抑制炎性反應[7]。有學者發現miR-22-3p與ACI患者免疫浸潤相關[8]。NOD樣受體熱蛋白結構域相關蛋白3(NOD-like receptor thermal protein domain associated protein 3,NLRP3)是一種炎性小體,能通過促進促炎細胞因子釋放參與炎性反應過程[9]。實驗發現NLRP3在ACI小鼠腦組織中高表達[10]。本研究擬探討ACI患者血清miR-22-3p、NLRP3水平與炎性因子及預后不良的關系,報道如下。
1 資料與方法
1.1 臨床資料 選取2021年1月—2022年12月上海中醫藥大學附屬第七人民醫院神經內科收治ACI患者106例為ACI組,女46例,男60例,年齡33~81(59.61±8.85)歲;另選取同期體檢健康者60例為健康對照組,女26例,男34例,年齡18~73(57.13±12.67)歲;2組人員性別、年齡比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院倫理委員會批準(2021-02-034),全部受試者或家屬均知情同意并簽署知情同意書。
1.2 病例選擇標準 (1)納入標準:①有完整的臨床和隨訪資料;②符合《中國急性缺血性腦卒中診治指南2018》ACI診斷標準[11];③接受靜脈溶栓或血管內治療或聯合靜脈溶栓。(2)排除標準:①已知明顯出血傾向、嚴重活動性出血、既往顱內出血病史;②既往腦部手術史或近3個月內腦外傷史;③惡性腫瘤;④院內死亡;⑤有嚴重的心、肝、腎功能不全;⑥合并自身免疫性疾病;⑦年齡<18歲;⑧妊娠及哺乳期婦女;⑨合并血液系統疾病。
1.3 觀測指標與方法
1.3.1 血清miR-22-3p水平檢測:收集ACI患者治療前和健康對照組體檢時空腹肘靜脈血3 ml,離心留存血清。部分血清使用TRIzol試劑盒(購自北京簡石生物技術有限公司,貨號TR205)提取總RNA,取部分樣本使用紫外分光光度儀器(購自日本日立公司,型號 3900H)鑒定純度和完整性合格后。剩余RNA使用TaKaRa逆轉錄試劑盒(購自賽默飛世爾科技公司,貨號 4366597)逆轉錄為cRNA,再使用實時熒光定量聚合酶鏈式反應儀(購自上海伯樂生命醫學產品有限公司,型號 CFX96 Touch)按照聚合酶鏈式反應試劑盒(購自上海捷瑞生物工程有限公司,貨號 GK0221)說明書進行檢測。miR-22-3p上游引物5’-ATGGCATAATCCGGGTGCAA-3'、下游引物5’-TGTCGCAGATCCAGTCTGATG-3';內參U6上游引物5’-GCTTCGGCAGCACATATACTAAAAT-3'、下游引物5’-CGCTTCACGAATTTGCGTGTCAT-3';反應總體積共25 μl,cDNA 1 μl、上下游引物各1 μl、2×Hieff?PCR Master Mix 10 μl、去離子水7 μl;循環參數:95℃ 5min 1次,94℃ 30 s、58℃ 30 s、72℃ 30 s,共計40次。以2-ΔΔCT法計算血清miR-22-3p相對表達量。
1.3.2 血清NLRP3、炎性因子水平檢測:剩余血清采用酶聯免疫吸附試劑盒(購自北京伊塔生物科技有限公司,貨號 YK-06198、YK-00656、YK-00504、YK-00440)檢測NLRP3和炎性因子[白介素(interleukin,IL)-1β、IL-18、腫瘤壞死因子-α(tumor necrosis factor-α,TNF-α)]水平。
1.3.3 資料收集:收集ACI患者性別、年齡、吸煙、飲酒、合并癥、梗死部位、Org 10172在急性腦卒中治療中的試驗(TOAST)分型[12]、美國國立衛生研究院卒中量表(NIHSS)[13]、收縮壓、舒張壓、血糖、血脂四項、血紅蛋白、白細胞計數、血小板計數、淋巴細胞計數、中性粒細胞計數等資料。
1.3.4 隨訪和分組:通過門診或電話對患者出院后隨訪3個月,使用改良Rankin量表評估預后,總分值0~6分,≥3分表示預后不良[14]。根據改良Rankin量表評分將ACI患者分為預后不良亞組和預后良好亞組。
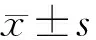
2 結 果
2.1 2組血清miR-22-3p、NLRP3和炎性因子水平比較 ACI組血清miR-22-3p水平低于健康對照組,血清NLRP3、IL-1β、IL-18、TNF-α水平高于健康對照組(P<0.01),見表1。
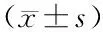
表1 ACI組與健康對照組血清miR-22-3p、NLRP3和炎性因子水平比較Tab.1 Comparison of serum levels of miR-22-3p, NLRP3 and inflammatory factors between the ACI group and the healthy control group
2.2 ACI患者血清miR-22-3p、NLRP3與炎性因子水平的相關性 Pearson相關性分析顯示,血清miR-22-3p與NLRP3、IL-1β、IL-18、TNF-α水平均呈負相關(r=-0.733、-0.719、-0.683、-0.680,P均<0.001),血清NLRP3與IL-1β、IL-18、TNF-α水平均呈正相關(r=0.716、0.715、0.707,P均<0.001)。
2.3 2亞組ACI患者血清miR-22-3p、NLRP3及臨床資料比較 隨訪3個月,106例ACI患者預后不良37例(34.91%)。 預后不良亞組患者年齡大于預后良好亞組,血管內治療或聯合靜脈溶栓比例、NIHSS評分、IL-1β、IL-18、TNF-α、NLRP3水平高于預后良好亞組,miR-22-3p水平低于預后良好亞組(P<0.01),2亞組患者性別、吸煙、飲酒、合并癥、梗死部位、TOAST分型、血脂、血壓、血糖、白細胞、血小板、淋巴細胞、中性粒細胞計數等資料比較,差異無統計學意義(P>0.05),見表2。

表2 預后不良亞組和預后良好亞組ACI患者臨床資料比較Tab.2 Comparison of clinical data of ACI patients with poor prognosis and good prognosis
2.4 ACI患者預后不良的多因素Logistic回歸分析 以ACI患者預后情況(賦值:不良=1,良好=0)為因變量,以上述結果中P<0.05項目為自變量,建立多因素Logistic回歸模型。結果顯示:NIHSS評分高、IL-1β高、IL-18高、TNF-α高、NLRP3升高為ACI患者預后不良的獨立危險因素(P<0.05),miR-22-3p升高為保護因素(P<0.05),見表3。

表3 ACI患者預后不良的多因素Logistic回歸分析Tab.3 Multivariate logistic regression analysis of poor prognosis of ACI patients
2.5 血清miR-22-3p、NLRP3水平預測ACI患者預后不良的價值 繪制血清miR-22-3p、NLRP3水平預測ACI患者預后不良價值的ROC曲線,并計算AUC,結果顯示:血清miR-22-3p、NLRP3水平聯合預測ACI患者預后不良的AUC為0.875,大于血清miR-22-3p、NLRP3水平單獨預測的0.786、0.759(Z=2.405、2.517,P=0.016、0.012),見表4和圖1。

圖1 血清miR-22-3p、NLRP3水平預測ACI患者預后不良的ROC曲線Fig.1 ROC curves of serum miR-22-3p and NLRP3 levels predicting poor prognosis in ACI patients

表4 血清miR-22-3p、NLRP3水平對ACI患者預后不良的預測價值Tab.4 Predictive value of serum miR-22-3p and NLRP3 levels in poor prognosis of ACI patients
3 討 論
ACI是顱內供血動脈血栓閉塞導致的局限性腦組織缺血、缺氧或壞死并引起相應神經癥狀的急性腦血管疾病,及時恢復受損腦組織供血和挽救尚未死亡的神經組織是改善ACI患者神經功能的重要治療目的[11]。近年來隨著藥物、技術和材料的改進,ACI患者靜脈溶栓或血管內治療后預后得以顯著改善,但仍有部分患者因ACI后缺血再灌注損傷、血腦屏障破壞、凝血功能紊亂等原因導致神經損傷加重,進而降低預后[4,15]。本組ACI患者預后不良發生率為34.91%,與王麗香等[16]報道的36.74%接近,說明ACI患者預后不良發生率較高。
炎性反應貫穿ACI發生發展全過程,在ACI發病初期炎性反應能損傷血管內皮促進動脈粥樣硬化和血栓形成,導致ACI發生;ACI發病后炎性反應又能加劇神經損傷、缺血再灌注損傷、血腦屏障破壞等導致患者預后降低[5]。IL-1β、IL-18、TNF-α是ACI病理過程中常見的促炎細胞因子,本研究結果顯示,IL-1β、IL-18、TNF-α升高為ACI患者預后不良的獨立危險因素,說明炎性反應增強會降低ACI患者預后,符合上述研究報道。miRNA是一種非編碼小RNA,能通過結合靶基因3'-非翻譯端抑制蛋白質翻譯,負向調控靶基因表達進而參與ACI炎性反應過程[17]。miR-22-3p定位于人染色體9q34.3,最初研究發現miR-22-3p能特異性抑制內皮細胞炎性反應,因而近年來多項研究報道了miR-22-3p的抗炎作用,如miR-22-3p能靶向高遷移率族蛋白B1/ Toll樣受體4/核因子-κB信號通路,進而緩解膿毒癥誘導的腎細胞炎性反應[18];miR-22-3p還能靶向上調沉默信息調節因子2相關酶1減輕鉛誘導的神經細胞炎性反應[19]。同時Zhang等[20]實驗指出,上調miR-22-3p能抑制ACI大鼠神經細胞IL-1β、IL-18表達,進而改善腦缺血/再灌注損傷。本研究結果也顯示,ACI患者血清miR-22-3p與IL-1β、IL-18、TNF-α水平呈負相關。基于此推測miR-22-3p可能通過炎性反應影響ACI患者預后。本研究結果顯示,ACI患者血清miR-22-3p水平降低,miR-22-3p水平升高是ACI患者預后不良的獨立保護因素,說明血清miR-22-3p水平升高能降低ACI患者預后不良風險。其原因可能是miR-22-3p水平升高能通過靶向多種基因抑制神經炎性反應和血腦屏障破壞,縮小梗死面積并增強神經細胞活性,進而改善ACI患者預后[21]。
NOD樣受體是真核生物免疫細胞感知危險的主要途徑,機體在免疫反應起始階段能通過NOD樣受體等損傷相關模式分子介導免疫炎性反應過程[22]。NLRP3是NOD樣受體家族研究最多的成員,主要表達于皮膚、眼睛、肝、腎、肺、結腸等,在被炎性反應等危險信號分子或病原體激活后能募集前體半胱氨酸蛋白酶-1聚集形成NLRP3炎性小體,促進IL-1β、IL-18、TNF-α等炎性因子成熟和分泌,促進炎性反應發展和細胞炎性壞死(細胞焦亡)[23-25]。蔣潔等[26]實驗報道,抑制NLRP3表達能抑制炎性反應,進而改善腦缺血再灌注大鼠神經功能。王麗軒等[27]研究指出,血清NLRP3水平與ACI患者惡性腦水腫發生獨立相關。同時本研究結果顯示,ACI患者血清NLRP3與IL-1β、IL-18、TNF-α水平呈正相關。因此推測NLRP3可能通過炎性反應影響ACI患者預后。本研究結果顯示,血清NLRP3水平升高是ACI患者預后不良的獨立危險因素,說明血清NLRP3水平升高會增加ACI患者預后不良風險。其原因可能是NLRP3水平升高能通過內外源性損傷相關分子模式完成自身組裝活化,促進IL-1β、IL-18、TNF-α等炎性因子分泌,加劇神經炎性反應和血腦屏障破壞,導致預后不良風險增加[28-29]。
本研究相關性分析發現,ACI患者血清miR-22-3p與NLRP3水平呈負相關,提示miR-22-3p和NLRP3可能共同影響ACI患者預后。最近李利超等[30]實驗也報道,上調miR-22-3p能靶向下調NLRP3抑制腦缺血再灌注損傷大鼠神經細胞炎性壞死,進一步佐證了本研究結果。此外本研究結果還顯示,NIHSS評分升高反映神經缺損更嚴重,故預后更差。通過繪制ROC曲線發現,血清miR-22-3p、NLRP3水平為0.89、152.84 ng/L時,預測ACI患者預后不良的AUC分別為0.786、0.759;血清miR-22-3p、NLRP3水平聯合預測的AUC為0.875,大于miR-22-3p、NLRP3單獨預測。說明檢測血清miR-22-3p、NLRP3水平有助于ACI患者預后預測,且聯合檢測血清miR-22-3p、NLRP3水平能提升預測價值。但本研究結果還需多中心研究進一步驗證。
綜上所述,血清miR-22-3p水平降低和NLRP3水平升高與ACI患者炎性因子水平升高有關,是預后不良的獨立危險因素。血清miR-22-3p、NLRP3水平預測ACI患者預后不良的價值較高,可能成為ACI患者預后不良的輔助預測指標。
利益沖突:所有作者聲明無利益沖突
作者貢獻聲明
凌雪輝:設計研究方案,實施研究過程,論文撰寫;許文杰:實施研究過程,資料搜集整理,論文修改;秦勇:資料搜集整理,進行統計學分析;王楓:提出研究思路,分析試驗數據,論文審核

