腫瘤體積對(duì)適型調(diào)強(qiáng)放療中晚期直腸癌患者預(yù)后的影響
張曉霞 王 婷 張 蕾
作者單位:450000 鄭州大學(xué)附屬腫瘤醫(yī)院,河南省腫瘤醫(yī)院
直腸癌是一種原發(fā)于直腸黏膜上皮的惡性腫瘤,好發(fā)于中老年男性[1],早期無(wú)明顯癥狀,后期才可出現(xiàn)大便性狀和排便習(xí)慣的改變,因此大部分患者確診時(shí)已發(fā)展至中晚期,預(yù)后效果較差[2-3]。調(diào)強(qiáng)放療是治療中晚期直腸癌的主要方案,可提高生存率,但仍有部分患者可出現(xiàn)遠(yuǎn)處轉(zhuǎn)移[4]。目前直腸癌預(yù)后主要以TNM分期進(jìn)行評(píng)估,而腫瘤最大徑在Ⅰ期直腸癌中起到關(guān)鍵作用[5]。但一些不規(guī)則腫瘤,腫瘤體積是無(wú)法進(jìn)行評(píng)估的。隨著醫(yī)學(xué)影像技術(shù)的進(jìn)步,腫瘤體積計(jì)算已經(jīng)能夠進(jìn)行有效的計(jì)算[6]。目前關(guān)于腫瘤體積對(duì)于接受適型調(diào)強(qiáng)放療的直腸癌患者預(yù)后評(píng)估仍鮮有報(bào)道,因此本研究選取我院收治患者的臨床資料進(jìn)行分析,以探討腫瘤體積對(duì)適型調(diào)強(qiáng)放療中晚期直腸癌患者預(yù)后的影響。
1 資料與方法
1.1 一般資料
回顧性選取2019年11月至2021年11月收治的96例中晚期直腸癌患者作為研究對(duì)象,其中男性66例,女性30例,年齡51~69歲,平均年齡(59.58±5.77)歲,其中臨床分期:Ⅱ期30例,Ⅲ期51例,Ⅳ期15例。納入標(biāo)準(zhǔn):①均符合《實(shí)用結(jié)直腸癌外科學(xué)》[7]關(guān)于中晚期直腸癌的診斷標(biāo)準(zhǔn);②卡氏評(píng)分≥70分;③均接受適型調(diào)強(qiáng)放療治療;④初次接受治療;⑤可定期完成隨訪調(diào)查。排除標(biāo)準(zhǔn):①合并其他腫瘤病史;②腫瘤阻塞腸腔合并腸梗阻;③對(duì)適型調(diào)強(qiáng)放療存在禁忌證;④臨床資料不完整。
1.2 方法
1.2.1 治療方法 所有患者均接受手術(shù)、適型調(diào)強(qiáng)放療和化療治療。治療前均需要完善肝腎功能、血糖和血常規(guī)等檢查。引導(dǎo)患者俯臥在模擬機(jī)上方,將雙手放于頦下,放療的下界是閉孔下緣,上界是L5椎體的下緣。將患者與中線對(duì)齊后,90°以及270°旋轉(zhuǎn)機(jī)架角,將前后界調(diào)整好。后野兩側(cè)界距離骨盆外2 cm,上下界兩側(cè)野均一致。患者的整個(gè)盆腔三野與中心放射治療一樣。采用美國(guó)瓦里安技術(shù)中國(guó)有限公司的放射治療直線加速器,劑量為40 Gy。盆腔放射治療后,再對(duì)殘余腫瘤病灶進(jìn)行陰極射線管加量照射,劑量為25 Gy,同時(shí)將CT重建圖傳到系統(tǒng)內(nèi),以直方圖對(duì)放療劑量進(jìn)行調(diào)控,對(duì)于脊髓和膀胱的劑量需要低于10 Gy。患者在適型調(diào)強(qiáng)放療后12天明確不存在手術(shù)禁忌證時(shí),接受根治切除術(shù)治療,術(shù)后獲得病理標(biāo)本并明確病理分期。在放療治療的首日即同步口服卡培他濱,1650 mg/m2/d,早晚各服用一次,服用日期與放療同步。
1.2.2 腫瘤體積計(jì)算方法 患者在放療定位前需要口服20 mL泛影葡胺和480 mL水,將膀胱充盈并顯影小腸,1 h后以俯臥位在腹部運(yùn)用帶孔托架接受胸腹熱塑面罩固定,在固定后完成模擬CT平掃和增強(qiáng)掃描定位,自第一腰椎上緣掃描到坐骨結(jié)節(jié)下15 cm,層厚為5 mm。將掃描圖像傳到系統(tǒng)中,由放療科醫(yī)師結(jié)合MRI、CT、腸鏡等檢查,勾畫(huà)出直腸腫瘤的侵犯范圍,隨后由上級(jí)醫(yī)師對(duì)勾畫(huà)的靶區(qū)進(jìn)行審核。當(dāng)腫瘤的受累部位或圖像不清楚的時(shí)候,需要和放療科醫(yī)師進(jìn)行溝通并確認(rèn)靶區(qū)范圍。靶區(qū)勾畫(huà)成功后則由放射治療計(jì)劃系統(tǒng)自動(dòng)完成三維重建以及腫瘤體積的計(jì)算,腫瘤體積包括原發(fā)直腸腫物,并包括轉(zhuǎn)移淋巴結(jié)。
1.2.3 隨訪方法 患者在治療后對(duì)患者展開(kāi)隨訪,2年內(nèi)3個(gè)月復(fù)查一次,2年后則6個(gè)月復(fù)診一次。復(fù)診時(shí)需要進(jìn)行直腸指檢、血常規(guī)、生指標(biāo)、腫瘤標(biāo)志物、胸部X線、胸部CT、腹部CT、腹部MRI,必要時(shí)可進(jìn)行直腸腔內(nèi)超聲、骨掃描以及全身PET金叉。隨訪截止時(shí)間2022年8月。
1.3 觀察指標(biāo)
分析患者臨床資料,以ROC曲線分析腫瘤體積臨界值,以Kaplan-Meier生存分析對(duì)患者的預(yù)后進(jìn)行分析。
1.4 統(tǒng)計(jì)學(xué)方法
2 結(jié)果
2.1 患者腫瘤體積分析
通過(guò)繪制ROC曲線確定腫瘤體積對(duì)于患者預(yù)后死亡的診斷價(jià)值,結(jié)果發(fā)現(xiàn)腫瘤體積的臨界值為81.68 mL,靈敏度為75.0%,特異度為87.5%,AUC面積為0.804,見(jiàn)圖1。
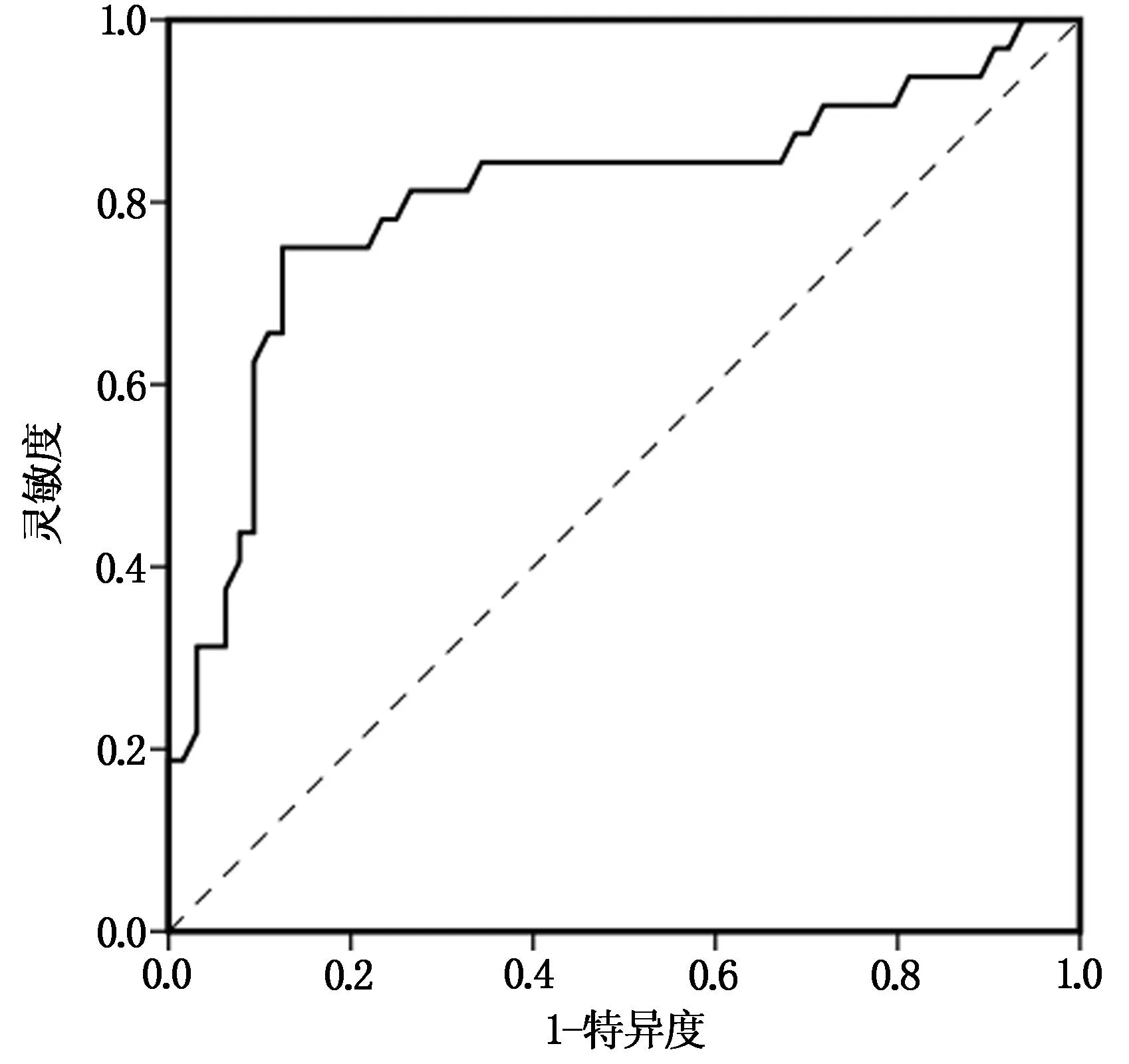
圖1 ROC曲線分析腫瘤體積診斷患者預(yù)后死亡的價(jià)值
2.2 不同腫瘤體積患者的病理特征分析
不同腫瘤體積患者年齡和腫瘤下段距肛緣距離比較,差異不具有統(tǒng)計(jì)學(xué)意義(P>0.05);不同腫瘤體積患者TNM分期、分化程度以及淋巴結(jié)轉(zhuǎn)移情況比較,差異具有統(tǒng)計(jì)學(xué)意義(P<0.05)。見(jiàn)表1。
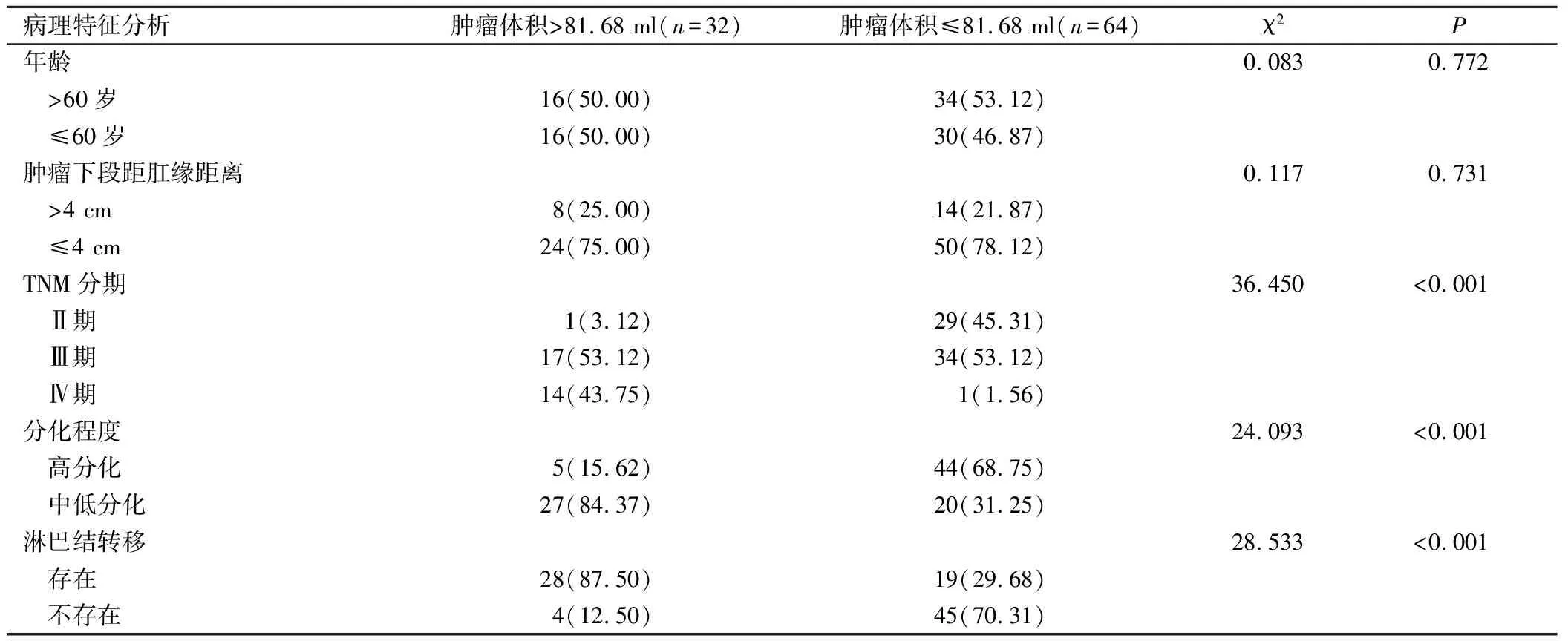
表1 不同腫瘤體積患者的病理特征分析(例,%)
2.3 腫瘤體積與臨床病理特征的相關(guān)性
將腫瘤體積與TNM分期、淋巴結(jié)轉(zhuǎn)移、以及分化程度進(jìn)行相關(guān)性分析發(fā)現(xiàn),腫瘤體積與TNM分期、淋巴結(jié)轉(zhuǎn)移呈正相關(guān)性(P<0.05),與分化程度呈負(fù)相關(guān)性(P<0.05)。見(jiàn)表2。

表2 腫瘤體積與臨床病理特征相關(guān)性分析
2.4 不同腫瘤體積患者的生存情況對(duì)比
96例中晚期直腸癌隨訪時(shí)間為16~58月,平均隨訪時(shí)間為(37.98±5.43)月,其中13例患者死亡,2例為局部復(fù)發(fā)。腫瘤體積>81.68 ml(n=32)和腫瘤體積≤81.68 ml(n=64)生存率分別為65.63%(21/32)和96.87%(62/64)(P<0.05),見(jiàn)圖2;7例患者存在遠(yuǎn)處轉(zhuǎn)移,4例肝轉(zhuǎn)移,3例肺轉(zhuǎn)移。
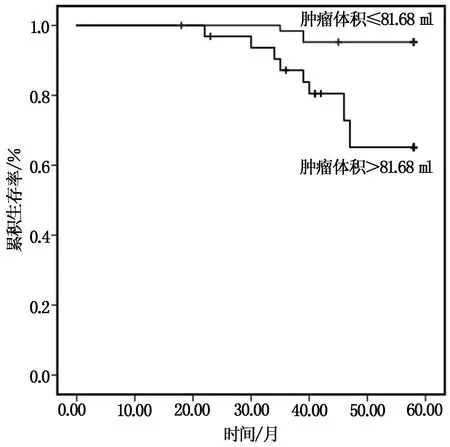
圖2 不同腫瘤體積患者的生存曲線圖
3 討論
直腸癌是消化系統(tǒng)常見(jiàn)的惡性腫瘤,具有較高的發(fā)病率[8]。由于早期直腸癌并無(wú)明顯癥狀,多數(shù)患者在確診時(shí)已經(jīng)發(fā)展至中晚期。隨著新輔助化療的逐漸運(yùn)用,其在中晚期直腸癌的使用也在不斷的深入[9]。有研究認(rèn)為,術(shù)前同步放化療能夠有效降低腫瘤分期、提升手術(shù)的切除率以及保肛的效果[10]。但部分患者的預(yù)后仍不理想,因此對(duì)于患者預(yù)后的評(píng)估是極為重要的。
目前認(rèn)為對(duì)于中晚期直腸癌預(yù)后影響因素包括遺傳、分子標(biāo)志物以及臨床病理特征,其中臨床病理特征是最主要的預(yù)后影響因素。傳統(tǒng)T分期僅限于腫瘤向腸周所侵犯的位置,而直腸作為空腔臟器并且腫塊也能夠沿著腸腔內(nèi)和縱軸生長(zhǎng)這一些因素并未考慮[11]。直腸癌原發(fā)腫瘤體積和腫瘤細(xì)胞放射耐受性、乏氧和遠(yuǎn)處轉(zhuǎn)移存在一定的關(guān)系,而這些關(guān)系又可對(duì)臨床療效和生存造成影響[12]。本研究結(jié)果顯示,不同腫瘤體積患者TNM分期、分化程度以及淋巴結(jié)轉(zhuǎn)移情況比較差異具有統(tǒng)計(jì)學(xué)意義。這是因?yàn)?往往腫瘤體積較大患者,通常病情已經(jīng)進(jìn)展至中晚期,腫瘤存在時(shí)間也相對(duì)更久。進(jìn)一步展開(kāi)相關(guān)性分析發(fā)現(xiàn),腫瘤體積與TNM分期、淋巴結(jié)轉(zhuǎn)移、以及分化程度均存在相關(guān)性,這也進(jìn)一步證實(shí)了腫瘤體積的檢測(cè)價(jià)值。同時(shí)本研究為了進(jìn)一步探討腫瘤體積對(duì)于患者預(yù)后的影響,通過(guò)基線資料分析腫瘤體積對(duì)于患者預(yù)后死亡診斷的臨界值。腫瘤的體積和腫瘤負(fù)荷存在關(guān)系,是原發(fā)病灶腫瘤負(fù)荷的直觀指標(biāo)。腫瘤的生長(zhǎng)由腫瘤血管為其提供養(yǎng)分,但腫瘤血管往往不成熟,存在明顯的結(jié)構(gòu)異常[13]。當(dāng)腫瘤體積較大的時(shí)候,血供往往難以達(dá)到腫瘤生長(zhǎng)的需求,導(dǎo)致該部位出現(xiàn)明顯的乏氧組織,這也會(huì)使腫瘤細(xì)胞對(duì)射線產(chǎn)生抗性。本研究結(jié)果顯示,腫瘤體積>81.68 mL(n=32)和腫瘤體積≤81.68 mL(n=64)生存率分別為68.75%和96.87%。提示,腫瘤體積較大的患者往往預(yù)后效果更差。進(jìn)一步推測(cè),腫瘤體積較大說(shuō)明腫瘤的生長(zhǎng)速度也更快,通常已經(jīng)出現(xiàn)腫瘤微血管和神經(jīng)浸潤(rùn);大腫瘤體積處于乏氧環(huán)境,而乏氧環(huán)境下的腫瘤細(xì)胞通常需要接受更高的X線照射,進(jìn)而出現(xiàn)抗拒射線的情況[14-15]。因此臨床上對(duì)于大腫瘤體積患者應(yīng)更加關(guān)注術(shù)后的轉(zhuǎn)移和復(fù)發(fā)情況。本次研究通過(guò)分析接受適型調(diào)強(qiáng)放療中晚期直腸癌患者腫瘤體積發(fā)現(xiàn),腫瘤體積的運(yùn)用價(jià)值較高,值得臨床推廣及運(yùn)用。但本次研究是基于單一機(jī)構(gòu)數(shù)據(jù),尚需要大型隊(duì)列的中心研究加以驗(yàn)證。
綜上所述,腫瘤體積與接受適型調(diào)強(qiáng)放療的中晚期直腸癌患者預(yù)后密切相關(guān),且其大小與TNM分期、分化程度以及淋巴結(jié)轉(zhuǎn)移存在明顯相關(guān)性。臨床上對(duì)于該類患者應(yīng)當(dāng)更加注重術(shù)后的復(fù)查和藥物用量,以降低復(fù)發(fā)和轉(zhuǎn)移的情況。

