血液流變學檢測在小兒肺炎支原體肺炎病情判斷中的應用
冉 靜,張若林,馮 娜,張 丹
(1.深圳市南山區婦幼保健院兒科,廣東 深圳 518067;2.深圳市南山區婦幼保健院新生兒科,廣東 深圳 518067;3.深圳市南山區婦幼保健院保健部,廣東 深圳 518067)
肺炎支原體肺炎(MPP)是兒童常見的肺部感染性疾病,約占兒童社區獲得性肺炎的20%~40%[1]。近年來重癥MPP(SMPP)病例日益增多[1, 2]。SMPP病情嚴重,還常常累肺外組織,可致多器官功能障礙,甚至導致死亡[3]。因此,臨床醫師對MPP的病情做出正確判斷具有重要的臨床意義。血液流變學是研究血液及其有形成分的流動性、聚集性和變形性等規律的一門學科。曹建偉等[4]報道MPP患兒與非支原體感染性肺炎患兒及健康兒童的血液流變學存在差異。黃景霞等[5]報道輕癥肺炎與重癥肺炎患兒血液流變學亦存在差異。目前國內外尚無不同病情MPP患兒的血液流變學研究報道,因此,本研究擬通過收集、分析急性期普通MPP(GMPP)與SMPP患兒的血液流變學資料,探討血液流變學檢測對MPP病情輕重的判斷價值,以期及時發現SMPP患兒并給予臨床干預,減少嚴重器官損害的發生。
1 對象與方法
1.1研究對象:2020年1月1日~2021年12月31日在深圳市南山區婦幼保健院兒科住院治療的急性期MPP患兒112例為研究對象。其中普通肺炎支原體肺炎組(CMPP)57例和重癥肺炎支原體肺炎組(SMPP)55例。男65例(58%),女47例(42%);平均年齡25(10,42)個月。本次研究經過我院醫學倫理委員會同意(批準文號:NSFYEC-KY-2020017),患兒監護人對所做研究均知情同意,并簽署知情同意書。
1.2方法
1.2.1納入標準及分組:GMPP組納入標準:符合《兒童肺炎支原體肺炎診治專家共識(2015年版)》的肺炎支原體肺炎診斷標準[6],病原學診斷依據:①酶聯免疫吸附試驗(ELISA)分別檢測MP-IgM和MP-IgG,單次測定MP-IgM陽性考慮MP近期感染,恢復期和急性期MP-IgM或IgG抗體滴度呈4倍或4倍以上增高或減低時,可確診MP感染;②聚合酶鏈式反應方法檢測患兒咽拭子核酸定量陽性。SMPP組納入標準:根據《中國兒童肺炎支原體感染實驗室診斷規范和臨床實踐專家共識(2019年)》中SMPP的判斷標準[7],將在確診為MPP的基礎上,符合下列標準中的任意1條作為SMPP納入標準:①一般情況差;②意識障礙;③拒食或脫水征;④超高熱或持續高熱>5 d;⑤低氧血癥[紫紺;呼吸增快,呼吸頻率(RR)≥70次/min(嬰兒),RR≥50次/min(>1歲);輔助呼吸(呻吟、鼻扇、三凹征);間歇性呼吸暫停;氧飽和度<92%];⑥肺部浸潤呈多肺葉或≥2/3一側肺受累、胸腔積液、氣胸、肺不張、肺壞死、肺膿腫;⑦存在肺外并發癥。
1.2.2排除標準:①合并細菌、病毒、真菌、衣原體、結核等其他病原體感染;②入院時處于疾病恢復期者或住院時間<3 d者,疾病早期使用免疫抑制劑者;③因嘔吐、腹瀉所致脫水者;④合并免疫性疾病、血液系統疾病、惡性腫瘤、糖尿病、高血壓、高血脂、肥胖等;⑤臨床資料不完整者;⑥拒絕參與臨床研究者。
1.2.3觀察指標:所有受試者于入院24 h內抽取清晨、空腹、安靜狀態下的肘前靜脈全血5 ml,并以肝素鈉抗凝,4 h內使用普利生LBY-N6C型全自動血流變儀檢測血液流變學12項,包括全血高切黏度(200/S)、全血中切黏度(50/S)、全血低切黏度(1/S)、全血高切還原黏度(200/S)、全血中切還原黏度(50/S)、全血低切還原黏度(1/S)、血漿黏度、血細胞比容(Hct)、紅細胞聚集指數、紅細胞剛性指數、紅細胞變形指數及紅細胞電泳時間。
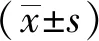
2 結果
2.1兩組患兒一般資料比較:GMPP組患兒年齡[20(10~45)個月]、性別(男33例,女24例)、體重指數(BMI)(15.72 kg/m2)與SMPP組年齡[27(9~41)個月]、性別(男32例,女22例)及BMI(15.26 kg/m2)差異均無統計學意義(P>0.05)。
2.2兩組患兒血液流變學比較:SMPP組患兒的全血黏度(高、中、低切)、低切還原黏度、血漿黏度、紅細胞聚集指數、紅細胞電泳時間及Hct均高于GMPP組患兒,而紅細胞變形指數低于GMPP組患兒,差異均具有統計學意義(P<0.001)。見表1。

表1 兩組患兒血液流變學比較
2.3多因素Logistic回歸分析:因還原黏度、紅細胞聚集指數、紅細胞剛性指數、紅細胞變形指數均由全血黏度、血漿黏度、Hct計算得出,故不納入logistic回歸分析。將GMPP組與SMPP組患兒具有顯著統計學差異的全血黏度(高、中、低切)、血漿黏度、紅細胞電泳時間及Hct作為自變量,SMPP為因變量,采用Enter法進行多因素logistic回歸分析。結果顯示低切黏度(OR=1.537,95%CI:1.073~2.201)及血漿黏度(OR=1.568,95%CI:1.163~2.114)是SMPP發生的獨立危險因素,差異有統計學意義(P<0.05)。見表2。
2.4ROC曲線分析:繪制低切黏度、血漿黏度判斷SMPP的ROC曲線,根據約登指數最大原則計算最佳臨界值及相應的靈敏度和特異度,結果顯示低切黏度>14.77 mPa·s、血漿黏度>2.00 mPa·s對判斷SMPP有較高價值(AUC分別為0.87、0.86,P均<0.001)。見表3,圖1。

圖1 低切黏度、血漿黏度預測SMPP的ROC曲線

表3 低切黏度、血漿黏度預測SMPP的ROC曲線結果分析
3 討論
近年來血液流變學檢測在各種疾病的診療中應用越來越廣泛,其對疾病的嚴重程度和療效的評估也顯現出越來越重要的價值[8]。血液的黏度可反映血液的流動性大小,黏度越高流動性越小,反之越大。血液黏度主要由Hct、血漿黏度、紅細胞聚集性和變形性等因素決定。Hct是影響全血黏度最主要的因素,在同一切變率下全血黏度隨Hct的增高,呈指數增高。還原黏度是單位Hct的血液黏度,僅與紅細胞自身流變性質,如聚集性、變形性等有關。SMPP患兒的全血黏度(高切、中切)及Hct均較GMPP患兒增高,而還原黏度(高切、中切)無顯著差異,說明SMPP患兒的全血黏度(高切、中切)異常增高,且主要與Hct增高有關。低切黏度主要反映紅細胞的聚集程度。SMPP患兒的低切黏度及低切還原黏度均較GMPP患兒增高,紅細胞聚集指數、紅細胞電泳時間也較GMPP患兒增高,說明SMPP患兒低切黏度異常增高,且主要與紅細胞聚集性異常增高相關。高切黏度主要反映紅細胞變形性,其值增高表明紅細胞變形性不好。SMPP患兒的高切黏度較GMPP患兒增高,而紅細胞變形指數較GMPP患兒降低,說明SMPP患兒的紅細胞變形性降低,紅細胞可能存在不同程度硬化。本研究還發現SMPP患兒的血漿黏度較GMPP患兒明顯增高。血漿黏度是影響全血黏度的重要因素,纖維蛋白原是對血漿黏度影響最大的蛋白質,有研究發現SMPP患兒纖維蛋白原較GMPP患兒增高更顯著[9]。結合臨床分析,急性期SMPP患兒與GMPP血液流變學變化不同可能與以下原因相關。SMPP患兒肺部炎性滲出及機體炎性反應均較GMPP患兒更嚴重[10, 11],肺部通換氣功能降低更明顯,肺動脈血氧飽和度降低,刺激機體紅細胞生成增多,Hct明顯增高,因而血液黏度顯著增加。血液黏度異常增高時血液流動性異常降低,肺部換氣功能障礙將進一步加劇,組織缺氧和酸中毒也加劇,紅細胞聚集性隨酸中毒加劇而進一步增高,全血黏度也隨紅細胞聚集性增高而進一步增高,形成惡性循環,最終致循環阻力異常增高,血液流動性明顯減弱,微循環灌流量明顯下降,組織因缺血、缺氧而發生器官功能障礙或衰竭,出現SMPP的各種臨床表現。
SMPP的致病機制尚不明確,臨床上尚缺乏直接提示SMPP的生物學指標。本研究從血液流變學變化的角度切入,發現血液流變學指標在急性期不同病情的MPP患兒中改變不同,全血低切黏度、血漿黏度是SMPP發生的獨立危險因素,且二者作為急性期MPP病情輕重的判斷指標,其敏感度及特異度均較高,對臨床診療具有一定指導意義。研究中我們觀察到急性期SMPP患兒隨全血黏度的增高可出現頭暈、眼花、胸悶、氣短、乏力等高黏滯血癥的臨床表現,但由于人員及時間的限制,本研究未對SMPP患兒高黏滯血癥帶來的影響進一步研究,這是今后研究的方向。此外,由于本研究中樣本量小,收集到的研究對象以嬰幼兒為主,其他年齡段兒童是否存在同樣變化,亟待多中心、大樣本的研究進一步驗證。

