反向穿刺引導裝置在腹腔鏡全腹膜外疝修補術中的應用價值分析
趙 安,周明亮,郝 博,王逸童,高 磊,溫賀新
(蚌埠醫學院第一附屬醫院胃腸外科,安徽 蚌埠,233004)
腹股溝疝是普通外科常見病,隨著微創技術的發展,全腹膜外疝修補術(totally extraperitoneal,TEP)已成為腹腔鏡下治療腹股溝疝的主流術式[1]。第二、第三穿刺點的建立是TEP的操作難點,處于學習曲線早期的術者穿刺時容易發生腹膜損傷、腹直肌損傷,導致小血管滲血等穿刺相關并發癥,可影響手術進程,甚至導致手術失敗、中轉手術。臨床上主流的正向穿刺法在直視下完成,但手術初始時狹窄的腹膜外空間存在穿破腹膜的風險[2]。蔣會勇等[3]于2015年提出了逆向穿刺法,降低了操作難度,一定程度上減少了腹膜穿破的發生率,但整體穿刺過程在盲視下完成,設計上仍存在損傷腹膜、腹壁血管的可能。本研究應用反向穿刺引導裝置完成第二、第三穿刺點的建立,使用效果較好,現將結果報道如下。
1 資料與方法
1.1 臨床資料
選取2021年10月至2022年10月蚌埠醫學院第一附屬醫院收治的原發性腹股溝疝行TEP的80例患者,實驗組使用反向穿刺引導裝置完成第二、第三穿刺點的建立,對照組采用正向穿刺法。本研究經過醫院倫理委員會審核與批準。
1.2 納入與排除標準
納入標準:(1)參照《成人腹股溝疝診斷和治療指南(2018年版)》[4],根據查體、影像學檢查明確診斷腹股溝疝;(2)術前胸片、心電圖、凝血功能等檢查正常,理解并簽署手術及倫理知情同意書;(3)手術均由同一名副主任醫生完成;(4)術后隨訪超過3個月,患者聯系方式齊全。排除標準:(1)合并腸梗阻或絞窄,或并發急性腹膜炎不宜行腹腔鏡手術;(2)存在腹股溝復發疝或手術史;(3)下腹部有中大型手術史或瘢痕增生嚴重;(4)伴有重要臟器功能障礙或基礎疾病較多,難以耐受全麻手術;(5)低于18歲的兒童與青少年。
1.3 手術方法
兩組均采用氣管插管靜吸復合麻醉,患者取Trendelenburg體位,手術臺略向健側偏斜,術區消毒鋪巾,根據預估手術時間決定是否留置導尿。第一穿刺點的建立遵循2017年腹腔鏡腹股溝疝操作指南[5],采用開放法于患側臍旁處做長約1 cm縱行切口,拉鉤鈍性分離皮下組織顯露前鞘,偏患側切開前鞘,暴露患側腹直肌,用皮膚拉鉤將腹直肌、前鞘向外側牽開,進入腹直肌背側與腹直肌后鞘之間的間隙,穿刺10 mm Trocar,建立氣腹,壓力維持在12 mmHg。置入腹腔鏡,直視下沿腹直肌后鞘向恥骨聯合方向推行,在弓狀線下方進入腹膜前間隙,分離Retzius間隙,直至見到恥骨聯合,初步完成腹膜前間隙的拓展與建立。實驗組與對照組均選擇臍與恥骨聯合中上、中下1/3處作為第二、第三穿刺點。實驗組首先在預定的第二穿刺點處手指按壓作為引導,鏡推法直視下向外推開患側腹直肌內緣,確保預穿刺點處無肌肉組織,切開全層皮膚,鏡頭回退至10 mm Trocar內,直視下內推10 mm Trocar,使套管抵達預穿刺點處,緩慢退出鏡頭,套管仍固定在預定穿刺點處不動,將反向穿刺引導裝置中的釘桿沿10 mm Trocar置入腹膜前間隙,釘桿的釘身部分刺穿筋膜,從預定穿刺點處反向穿出,在體外將5 mm Trocar與釘身插合,并對合在釘桿橫截面上,回抽釘桿,在釘桿的引導下將5 mm Trocar引入10 mm Trocar管腔內,隨后在鏡頭直視下回抽10 mm Trocar,并調整5 mm Trocar至適當位置,完成第二穿刺點的建立(圖1~圖9)。同法完成第三穿刺點的建立。對照組采用標準的正向穿刺法,應用鏡推法初步拓展腹膜前間隙,將鏡頭置入腹直肌與后鞘間的間隙,隨后按中線位的操作孔布局在第二、第三穿刺點,鏡頭直視下由外向內穿刺,完成操作孔的建立。此后的步驟遵循2017年腹腔鏡下腹股溝疝操作指南[5],分別分離中央Retzius間隙、外側Bogros間隙,剝離疝囊,完成精索腹壁化,將10 cm×15 cm補片平鋪覆蓋在游離好的肌恥骨孔內,鏡頭直視下緩慢撤去氣腹,確保補片未發生移位或卷曲,隨后撤去腹腔鏡器械,縫合切口,完成手術。

圖1 整套裝置自上而下依次為5 mm Trocar、釘桿、10mm Trocar圖2 釘桿釘身部分細節圖(中間器械)圖3 釘桿置入10 mm Trocar實物圖

圖4 釘桿置入10 mm Trocar模式圖圖5 釘桿的釘身部分與5 mm Trocar插合實物圖圖6 釘桿的釘身部分與5 mmTrocar插合模式圖

圖7 釘桿將5 mm Trocar引入10 mm Trocar內實物圖圖8 釘桿將5 mm Trocar引入10 mm Trocar內模式圖圖9 退出釘桿,完成10 mm與5 mm Trocar放置
1.4 術后處理
患者術中、術后均予以常規補液,不常規使用抗生素,麻醉清醒后6 h予以半流質飲食,術后第1天予以普食。
1.5 觀察指標
(1)效果評價指標:包括穿破腹膜率、損傷腹直肌率、損傷腹壁小血管導致出血率、擦拭鏡頭次數。(2)手術評價指標:包括建立腹膜前間隙的時間、手術時間、術后12 h與24 h疼痛視覺摸擬評分、術后住院時間。(3)術后并發癥指標:術后血清腫、尿潴留、陰囊氣腫、術后短期疼痛等近期并發癥及術后復發、慢性疼痛等遠期并發癥。
1.6 統計學處理
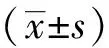
2 結 果
兩組患者基本資料差異無統計學意義(P>0.05)。見表1。78例患者完成TEP,實驗組無中轉手術,對照組2例中轉為經腹腹膜前修補術。實驗組腹直肌損傷率、腹壁小血管損傷導致出血率、術中擦拭鏡頭次數、建立腹膜前間隙時間、手術時間均低于對照組,差異有統計學意義(P<0.05)。兩組腹膜穿破率、術后住院時間、術后12 h與24 h疼痛評分、術后近遠期并發癥發生率差異無統計學意義(P>0.05)。見表2、表3。
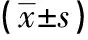
表1 兩組患者臨床資料的比較
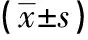
表2 兩組患者手術相關指標的比較
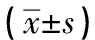
表3 兩組患者術后相關指標的比較
3 討 論
隨著我國人口老齡化的進程,腹股溝疝的發病率逐年升高。外科手術是目前治愈腹股溝疝的唯一方式[6],腹腔鏡腹股溝疝修補術具有手術創傷小、術后疼痛輕、術后康復快、并發癥發生率低等優勢[7-8],已成為治療腹股溝疝的首選術式[9]。2021年在我國的開展比例達到了48%[10]。
TEP與經腹腹膜前疝修補術是目前腹腔鏡治療腹股溝疝的兩種標準術式[11],TEP由于完全在腹膜前間隙操作,保留了腹膜的完整性,相較經腹腹膜前疝修補術,對腹腔的干擾更少,操作更為合理[12],因此受到最新的歐洲疝協會指南推薦[13]。最新研究顯示[14],與經腹腹膜前疝修補術相比,TEP治療成人腹股溝疝可縮短手術時間,減少手術創傷,減輕術后疼痛,而并發癥、復發率差異無統計學意義。但由于TEP需要在腹膜前間隙的狹窄空間內完成空間建立、疝囊分離、補片放置等復雜操作,因此操作難度較高[15],學習曲線較長[16],手術存在一定的失敗率與中轉率[17],這也限制了TEP的普及,臨床上TEP的普及程度不及經腹腹膜前疝修補術[18]。TEP的操作重點與難點主要在于腹膜前間隙的建立與疝囊的處理[19],如果在腹膜前間隙建立早期發生腹膜破裂,會使原本狹小的空間更加難以維持,操作空間不能保證,影響手術進程,甚至不得不中轉經腹腹膜前疝修補術。Hannan等[20]的研究顯示,穿破腹膜會使空間變窄,增加手術難度,延長學習曲線。血管損傷會使血液流入建立的空間內,不僅會影響操作過程中解剖結構與層次的辨認,增加手術誤損傷的風險,同時還會導致鏡頭污染及不停的塞入紗布止血,這些都會增加手術工作量,延長手術時間。在觀摩各平臺推出的手術演示視頻后發現,即使是經驗豐富的醫師,也會發生穿刺過程中損傷肌間小血管導致出血的情況。因此,如何實現安全、準確的穿刺,減少穿刺誤損傷,縮短學習曲線是目前尚未妥善解決的問題。
目前Trocar的穿刺方法包括正向穿刺與逆向穿刺[21],兩種方法均存在一定的穿刺相關風險。在上述研究的基礎上,我們設計了本裝置,優勢在于:(1)無腹膜穿破風險:本研究中,實驗組未穿破腹膜,對照組2例穿破腹膜;兩組腹膜穿破率差異無統計學意義(P>0.05)。作者認為原因在于兩組樣本例數均較少,同時本研究術者具有一定的TEP手術經驗,實際操作中,由于在腹腔鏡直視下確定穿刺點位置,釘桿置入、逆向穿刺時均是在套管保護下進行,因此不存在穿破腹膜的情況。(2)腹直肌及血管損傷率低:實驗組腹直肌及血管損傷率低于對照組(P<0.05),正向穿刺法在穿刺過程中由于套管需要進入患側的腹直肌與后鞘之間的間隙,因此套管穿刺方向需要向患側偏斜,向外側偏斜的過程中常會經過腹直肌進入間隙;使用本裝置是從腹直肌與后鞘的間隙由內向外逆向穿出,腹腔鏡直視下確定好腹直肌與白線之間的間隙,穿刺時首先避開的層面即為腹直肌,因此損傷腹直肌及血管損傷出血的風險較低(圖10~圖11)。本研究中,實驗組2例損傷腹直肌均是因直視下確定穿刺位置后,推出鏡頭后套管位置發生滑動,滑向患側腹直肌,釘桿穿刺經過腹直肌導致損傷。(3)建立腹膜前間隙時間、手術時間短:腹腔鏡手術中的手術視野、手術空間都會對手術時間產生影響。本研究中,實驗組建立腹膜前間隙時間、手術時間均短于對照組,差異有統計學意義(P<0.05);實驗組由于術中損傷小血管導致出血的概率較低,因此術中反復擦拭鏡頭、反復填塞紗布止血的次數較少,手術視野更加清晰,對于解剖結構的辨認更加準確,可縮短建立腹膜前間隙的時間及手術時間。使用本裝置早期,由于需要增加使用裝置的操作步驟,建立腹膜前間隙的時間長于對照組,但隨著使用熟練度的增加,建立腹膜前間隙的時間逐漸縮短,并且由于小血管損傷出血率較低,因此實驗組整體建立腹膜前間隙時間短于對照組。

圖10 正向穿刺法示意圖(向患側偏斜穿過腹直肌導致腹直肌損傷)圖11 采用反向穿刺裝置示意圖(逆向穿刺從腹直肌與后鞘之間避開腹直肌內緣穿出)
本研究的不足在于:(1)樣本例數較少,遠期隨訪的時間較短,后續需要更多的臨床數據、遠期隨訪來支撐。(2)本研究所收集的樣本均來自蚌埠醫學院第一附屬醫院,單中心缺乏樣本多樣性,可能存在一定的偏倚。(3)本研究所用裝置在確定穿刺點后需退出鏡頭,實際穿刺過程中為盲視穿刺,后續需通過臨床試驗完成產品的改進與創新,實現完全可視的逆向穿刺方法。
綜上所述,使用反向穿刺引導裝置在TEP術中完成套管穿刺具有顯著效果,能提高套管穿刺的安全性,降低腹直肌、腹壁小血管損傷率,縮短手術時間,值得臨床推廣應用。

