結核性胸膜炎合并肺部感染病原菌特點、耐藥性及影響因素分析
江海燕,楊 敏,江 雪,鄧 強,顏 璐
(1.廣安市人民醫院檢驗科,四川 廣安 638000;2.廣安市人民醫院急診科,四川 廣安 638000)
世界衛生組織報告顯示,2019年全球有966萬例新發結核病患者,121萬例病死,結核病仍是全球范圍內主要健康問題之一[1]。肺結核又可劃分為結核性胸膜炎、原發性肺結核、氣管支氣管結核等類型,其中結核性胸膜炎多發于中青年人群,常表現為發熱、畏寒、干咳、呼吸困難等癥狀,其主要臨床體征為胸腔積液,是引起呼吸困難的重要原因[2-4]。目前絕大部分結核患者使用抗生素治療,由于廣譜抗生素的長期使用和濫用,導致病原菌耐藥性增加,抗結核藥物易造成菌群失調,導致大部分結核患者呼吸系統生理功能和免疫能力下降,加之胸腔積液易導致肺擴張不良,損傷肺功能,極易誘發肺部感染[5-6]。據統計,結核性胸膜炎合并肺部感染的發病率正不斷攀升,為最大限度地降低該病造成的損傷,提前采取預防措施尤為重要[7]。故本研究納入103例結核性胸膜炎合并肺部感染患者,觀察其病原菌特點、耐藥性及影響因素,旨在為臨床用藥和預防提供依據。
1 對象與方法
1.1 研究對象 選取2018年5月至2023年5月收治的結核性胸膜炎疑似肺部感染患者200例為研究對象,其中男性118例,女性82例;年齡25~71歲,平均(59.89±5.41)歲。以痰液培養結果為金標準,將其分為感染組(132例)和未感染組(68例)。病例納入標準:結核性胸膜炎診斷標準參照《新編結核病學》(第2版)[8];肺部感染相關診斷標準參照《肺部感染性疾病的診治進展》[9];臨床資料全面;知曉研究目的并自愿參與本研究。排除標準:其他原因導致的肺部感染或嚴重全身感染性疾病者;合并肝、腎功能不全者;合并其他結核病者。
1.2 研究方法
1.2.1 標本采集和藥敏試驗:指導患者于清晨使用0.9%氯化鈉溶液漱口后深咳出新鮮痰液,并留取放置于無菌廣口瓶中立即送檢,針對無法自主咳痰的患者可使用吸痰器吸取。將合格的痰標本使用三線分離法分別接種于血平皿,并按照《全國臨床檢驗操作規范》(第2版)[10],使用0.9%氯化鈉溶液洗滌2次后加入10 ml進行稀釋,加入胰蛋白酶溶液消化,將痰標本分別接種于血平皿、麥康凱培養基和沙堡弱培養基,培養24 h,根據細菌生長情況和菌落特征進行鑒別分群。在鑒定的同時,使用相應藥敏卡,放入全自動微生物分析儀,依照操作過程進行藥敏試驗,并對耐藥性高的菌株做紙片擴散法,真菌使用酵母菌ATB藥敏板檢測。質量控制菌株為標準菌株金黃色葡萄球菌ATCC 25923、肺炎克雷伯菌ATCC 700603、銅綠假單胞菌ATCC 27853、大腸埃希菌ATCC 25922。
1.2.2 資料收集:記錄患者臨床資料,包括性別、年齡、生活史、病史、用藥、結核病治療史和基礎疾病患病情況。
1.2.3 觀察指標:主要為結核性胸膜炎合并肺部感染的病原菌分布情況及耐藥情況。
1.3 統計學方法 用SPSS 19.0統計學軟件分析數據。計數資料比較采用χ2檢驗;危險因素分析采用Logistic回歸;P<0.05為差異有統計學意義。
2 結 果
2.1 結核性胸膜炎合并肺部感染病原菌分布情況 132例患者的痰液中共分離出138株病原菌,其中革蘭陰性菌88株(63.77%),革蘭陽性菌42株(30.43%),真菌8株(5.80%)。88株革蘭陰性菌中,銅綠假單胞菌43株(31.26%),肺炎克雷伯菌26株(18.84%),鮑曼不動桿菌14株(10.14%),陰溝腸桿菌5株(3.62%)。42株革蘭陽性菌中,金黃色葡萄球菌26株(18.84%),肺炎鏈球菌12株(8.70%),流感嗜血桿菌2株(1.45%),表皮葡萄球菌2株(1.45%)。8株真菌中,白色假絲酵母菌6株(4.35%),熱帶假絲酵母菌2株(1.45%)。
2.2 結核性胸膜炎合并肺部感染病原菌耐藥情況 見表1~3。革蘭陰性菌對氨芐西林、左氧氟沙星、磺胺甲惡唑等耐藥率較高,革蘭陽性菌對青霉素、紅霉素、利福平耐藥率較高,真菌對酮康唑、氟康唑、伏立康唑耐藥率較高。在革蘭陰性菌的抗生素中,與氨芐西林比較,其他抗生素的耐藥率較低(均P<0.05)。在革蘭陽性菌的抗生素中,與青霉素比較,其他抗生素的耐藥率較低(均P<0.05)。在真菌的抗生素中,與酮康唑比較,僅有兩性霉素B耐藥性較低(P<0.05)。

表1 革蘭陰性菌耐藥情況[例(%)]
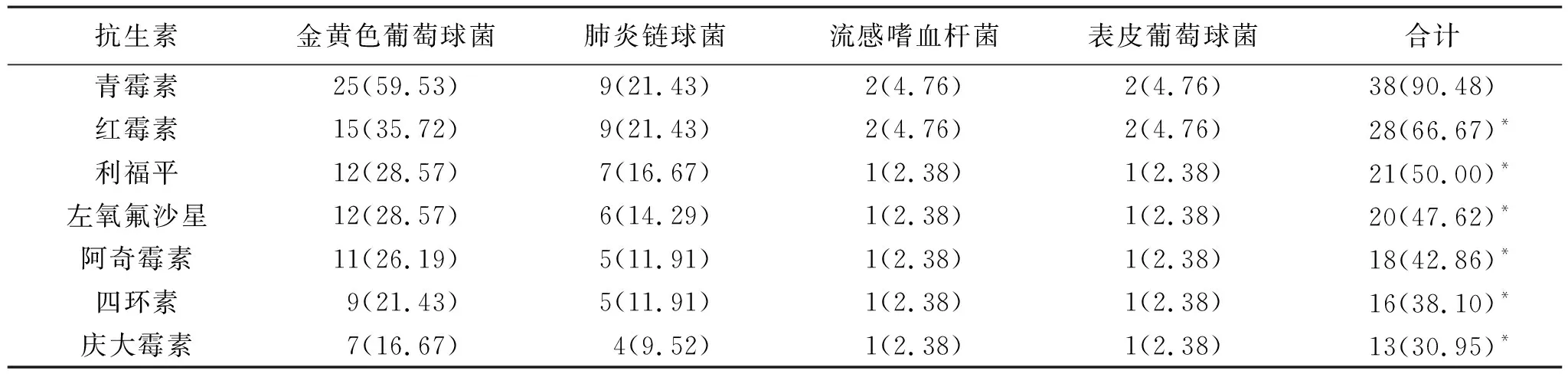
表2 革蘭陽性菌耐藥情況[例(%)]

表3 真菌耐藥情況[例(%)]
2.3 結核性胸膜炎合并肺部感染單因素分析 見表4。年齡、合并糖尿病、咯血、侵入性操作、長期使用糖皮質激素和廣譜抗生菌等因素在兩組間比較差異有統計學差異(均P<0.05)。
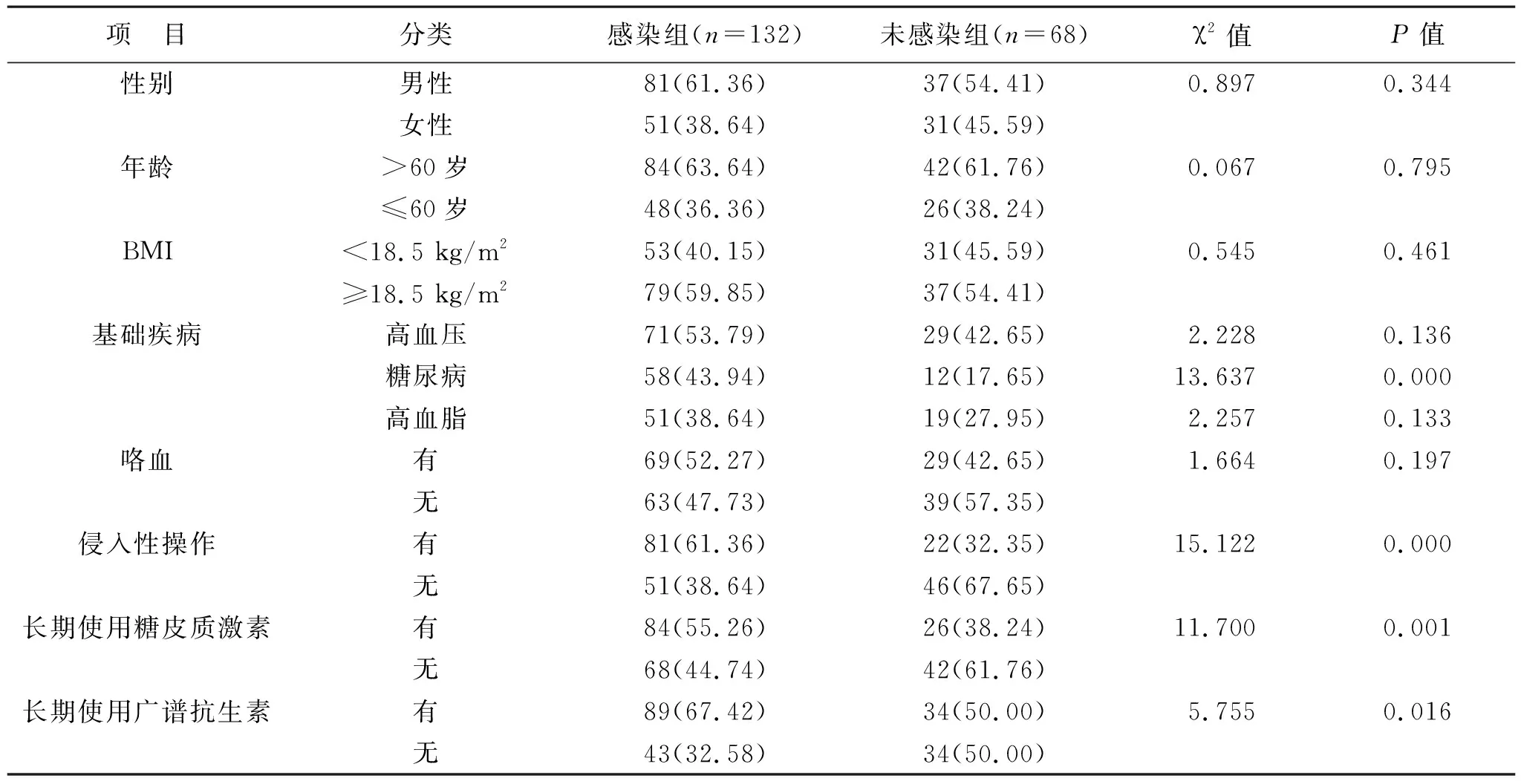
表4 結核性胸膜炎合并肺部感染單因素分析[例(%)]
2.4 結核性胸膜炎合并肺部感染多因素Logistic回歸性分析 見表5。以是否發生肺部感染為因變量(未發生肺部感染=0,肺部感染=1),以年齡(≤60歲=0,>60歲=1)、合并糖尿病(無=0,有=1)、咯血(無=0,有=1)、侵入性操作(無=0,有=1)、長期使用糖皮質激素(無=0,有=1)、長期使用廣譜抗生素(無=0,有=1)為自變量,進行Logistic回歸分析。結果顯示,年齡>60歲、合并糖尿病、侵入性操作、長期使用糖皮質激素和廣譜抗生素為結核性胸膜炎合并肺部感染發生的獨立危險因素(均P<0.05)。
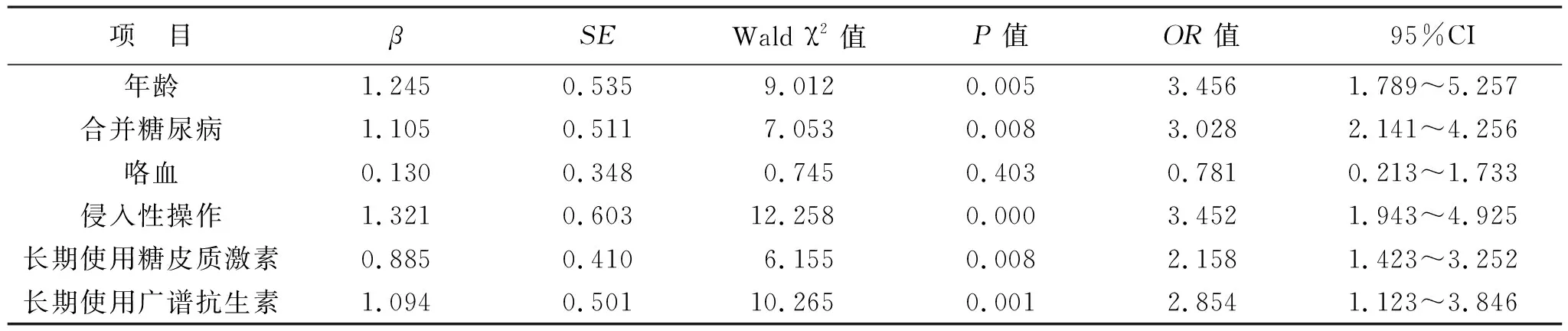
表5 結核性胸膜炎合并肺部感染多因素Logistic回歸分析
3 討 論
在我國等發展中國家,結核病發病率較高且呈不斷上升趨勢,發病后患者機體免疫受損,營養狀態低下,加之患者病程長、肺部功能受損和長期使用抗生素,易合并各種病原體的肺部感染[11-15]。采取有效的防治措施是降低結核性胸膜炎合并肺部感染患者的重要措施,但目前由于廣譜抗生素的濫用,導致病原菌不斷變遷及耐藥率增加,進行病原菌及耐藥性分析,不僅可以指導臨床合理用藥,還可以改善治療效果,促進患者病情改善[16-17]。本研究采集了103例結核性胸膜炎合并肺部感染患者的痰液標本,發現其中革蘭陰性菌占比63.77%,明顯高于革蘭陽性菌30.43%和真菌5.80%,分析原因可能為長期使用抗結核藥物導致機體微生態平衡失調,這類藥物對革蘭陽性菌抑制作用相較于革蘭陰性菌更為明顯[18]。臨床用藥可根據病原菌分布特征調整用藥。
對138株病原菌進行耐藥性測試發現,革蘭陰性菌對氨芐西林、左氧氟沙星、磺胺甲惡唑耐藥率最高,革蘭陽性菌對青霉素、紅霉素、利福平耐藥率最高,真菌對酮康唑、氟康唑、伏立康唑耐藥率最高,可能是因為氨芐西林、左氧氟沙星、青霉素、紅霉素和酮康唑等藥物的大量使用使得大部分病原菌對其產生了耐藥性,表明這類藥物已不適于結核性胸膜炎合并肺部感染患者的臨床治療。在革蘭陰性菌的抗生素中,與氨芐西林比較,其他抗生素的耐藥率較低。在革蘭陽性菌的抗生素中,與青霉素比較,其他抗生素的耐藥率較低。在真菌的抗生素中,與酮康唑比較,僅有兩性霉素B耐藥性較低。張培等[19]研究顯示,革蘭陰性菌對亞胺培南耐藥率較低,革蘭陽性菌對左氧氟沙星耐藥率較低,真菌對兩性霉素B耐藥率較低,與本研究結果一致,臨床可結合藥敏試驗選擇合理藥物進行治療。
Logistic回歸性分析結果顯示,影響疾病發生的獨立危險因素有年齡>60歲、合并糖尿病、侵入性操作、長期使用糖皮質激素和廣譜抗生素。分析其原因,可能有:①患者年齡越大,機體免疫能力越差,呼吸系統功能減弱,加之合并各類基礎疾病,使>60歲患者合并肺部感染的可能性增加[20];②糖尿病患者機體高糖環境為細菌定植提供了良好的生存環境,同時該類患者白細胞吞噬能力較弱,細菌清除能力較弱[21];③侵入性操作容易對患者造成創傷,增加感染的發生概率,此外還對患者呼吸系統功能有一定損傷[22];④長期使用糖皮質激素可抑制免疫反應,降低患者機體免疫能力,從而無法抵擋病原菌侵襲;⑤長期使用廣譜抗生素會造成機體正常菌群失調,加快體內病原菌繁殖速度[23]。為有效預防結核性胸膜炎并發肺部感染,應切實加強醫者無菌操作的理念,落實醫院消毒工作的實施,加強長期住院患者的預防措施。
綜上所述,結核性胸膜炎合并肺部感染的主要病原菌為革蘭陰性菌,對氨芐西林、青霉素、酮康唑等藥物具有較高的耐藥性。結核性胸膜炎合并肺部感染的危險因素較多,可根據實際情況采取針對性預防措施,以預防肺部感染。

