養陰解毒消癌方聯合化學療法治療晚期肺癌陰虛熱毒證的研究
梁 冰,張 振
(南陽市第一人民醫院腫瘤內二科,河南 南陽 473000)
肺癌被稱為“眾癌之首”,發病率和致死率較高[1]。全球每年新增肺癌患者高達180萬例,因肺癌死亡人數達159萬例[2]。我國惡性腫瘤分地區調查[3-4]顯示:2014 年、2015年我國惡性腫瘤新增分別為380.4 萬例、392.9萬例,肺癌均位居首位,分別新增約 78.1 萬例、78.7 萬例;2014年、2015年我國惡性腫瘤死亡分別為229.6萬例、233.8萬例,其中因肺癌死亡人數分別為62.6 萬例、63.1萬例,均位居惡性腫瘤致死病例首位。腫瘤切除術是治療早、中期肺癌的首選方案,亦是臨床治愈腫瘤的重要手段,但由于肺癌初期臨床特異性指征不明顯,極易被漏診、誤診,多數患者確診時病程已進入晚期,錯失最佳腫瘤切除時機[5]。肺癌晚期治療主要有化學療法、放射治療、分子靶向療法和免疫療法,其中最主要的方法是藥物化學療法。但化學療法易引起白細胞和血小板降低、胃腸道反應、肝功能異常、骨髓抑制、外周神經損傷等嚴重不良反應[6]。中醫藥治療腫瘤具有長期的臨床實踐,著重抑癌結合扶正,在抑制腫瘤增殖、提高機體免疫力、降低化學療法所致不良反應、延長生存時間、提高生命質量等方面具有獨特療效[7-8]。2017年1月—2022年6月,筆者觀察養陰解毒消癌方聯合化學療法治療晚期肺癌陰虛熱毒證的療效及對血清腫瘤標志物、免疫功能、凝血功能的影響,總結報道如下。
1 一般資料
選擇南陽市第一人民醫院收治的晚期肺鱗癌患者106例,按隨機數字表法分為治療組和對照組。治療組53例,男30例,女23例;年齡46~75歲,平均(64.13±5.39)歲;病程4~12個月,平均(7.68±1.67)月;病變部位屬周圍型者22例,中心型者31例。對照組53例,男32例,女21例;年齡45~74歲,平均(63.64±5.21)歲;病程5~11個月,平均(7.71±1.62)月;病變部位屬周圍型者24例,中心型者29例。兩組患者一般資料對比,差異無統計學意義(P>0.05),具有可比性。
2 病例選擇標準
2.1 西醫診斷標準
按照《中國原發性肺癌診療規范(2015版)》[9]關于原發性肺癌的相關診斷標準。①臨床表現:咳嗽,咯血,喘鳴,胸痛,胸悶,胸腔積液,呼吸困難。②影像學檢查:X線胸片和CT檢查可見肺部不規則塊影,密度高而不均勻,邊緣有毛刺,肺門或縱隔淋巴結腫大。③病理學檢查:組織病理學確診。
2.2 中醫辨證標準
按照《中藥新藥臨床研究指導原則(試行)》[10],辨證屬肺癌陰虛熱毒證。癥見:痰少,痰中有血,胸悶氣短,咳喘,潮熱盜汗,心煩少寐,口干舌燥,大便干,舌紅、苔少,脈細數。
3 試驗病例標準
3.1 納入病例標準
①符合上述西醫診斷標準和中醫辨證標準者;②年齡45~75歲者;③腫瘤分期為ⅢB~Ⅳ期,生存時間預計≥6個月者;④簽署知情同意書者。
3.2 排除病例標準
①繼發性肺癌、凝血功能障礙、嚴重肺部感染、肺水腫、肺纖維化患者;②有化學療法禁忌證者;③入組前曾進行化療。
4 治療方法
對照組給予GP方案。第1天、第8天給予注射用鹽酸吉西他濱(由江蘇豪森藥業集團有限公司生產,產品批號 20161021,1 g/瓶),劑量為1 000.0 mg/m2,靜脈滴注30 min;第1天、第2天給予注射用順鉑(由齊魯制藥有限公司生產,產品批號 20161103,1 mg/瓶),劑量為75 mg/m2,靜脈滴注2.5 h。
治療組在對照組治療基礎上給予養陰解毒消癌方,藥物組成:炙鱉甲15 g,南沙參12 g,北沙參12 g,天冬10 g,麥冬10 g,仙鶴草15 g,白及10 g,魚腥草20 g,白花蛇舌草20 g,半枝蓮20 g,山慈菇15 g,制膽南星12 g,澤漆15 g,炙僵蠶10 g,蜂房10 g,太子參15 g。以上中藥飲片由南陽市第一人民醫院中藥房統一煎制,每劑取藥液400 mL,200 mL/袋。早晚溫服。
兩組均以21 d為1個治療周期,連續治療4個周期。
5 觀測指標及方法
5.1 生活質量
治療前及治療2、4個周期,分別采用生活質量問卷Core-30 (EORTC QLQ-C30,第3版)[11]評價患者的軀體功能、情緒功能、認知功能、角色功能、社會功能積分。分值越高表示生活質量越高。
5.2 腫瘤標志物
治療前及治療2、4個周期,分別采用電發光法檢測血清腫瘤標志物[細胞角蛋白19片段抗原21-1(cyto-keratin 19 fragment antigen 21-1,CYFRA21-1)、糖類抗原125(carbohydrate antigen 125,CA125)、癌胚抗原(carcinoembryonic antigen,CEA)、鱗狀上皮細胞癌抗原(squamous cell carcinoma antigen,SCCAg)]。
5.3 淋巴細胞
治療前及治療4個周期,分別抽取患者外周血5 mL,以離心半徑10 cm、轉速3 000 r/min的速度離心10 min,取血清。采用流式細胞儀(丹麥ChemoMetec公司,型號 CM159)檢測淋巴細胞(CD3+、CD4+、CD8+、CD4+/CD8+)。CD3+正常參考區間為60.8%~75.4%,分值降低表示免疫功能減弱。CD4+正常參考區間為29.4%~45.8%,分值降低表示免疫功能減弱。CD8+正常參考區間為18.2%~32.8%,分值升高表示免疫功能減弱或免疫缺陷。CD4+/CD8+正常參考區間為1.2~2,分值降低表示免疫功能減弱。
5.4 凝血功能
治療前及治療4個周期,分別抽取清晨空腹血5 mL,采用全自動血凝分析儀(法國 Stato公司,型號 PTK-1620)檢測患者凝血功能[凝血酶原片段1+2檢測(F1+2)、纖溶蛋白原(fibrinogen,FIB)、 凝血酶-抗凝血酶復合物測定(thrombin-antithrombin test,TAT)、凝血酶原時間(prothrombin time,PT)]。F1+2正常參考區間為4.26~5.38 mg/L,分值增加表示凝血亢進。FIB正常參考區間為2.38~4.98 mg/L,分值降低影響凝血功能。TAT正常參考區間為5.26~8.52 mg/L,分值增加表可誘發血栓。PT正常參考區間為12.0~15.8 s,時間縮短表示血液凝集加快。
5.5 血液流變學指標
治療前及治療4個周期,分別采用KJ-2V1M型彩色經顱多普勒血流分析儀檢測血液流變學指標[高切還原黏度(high shear reduction viscosity,HSRV),中切還原黏度(mid-shear reduction viscosity,MSRV),低切還原黏度(low shear reduction viscosity ,LSRV)和紅細胞壓積(hematocrit,HTC)]。
5.6 毒副反應
參照《國際腫瘤化療藥物不良反應評價系統:通用不良反應術語標準4.0版》[12],觀察治療期間出現的毒副反應,將毒副反應劃分為0、I、Ⅱ、Ⅲ、Ⅳ度。
6 療效判定標準
按照參考文獻[13]中相關標準。完全緩解:目標結節大小恢復正常,其他瘤體消失。部分緩解:瘤體直徑總和縮小>30%。進展:瘤體直徑總和增加>20%,且直徑總和增加≥0.5 cm,或增加新病灶。穩定:瘤體直徑總和縮小未達到部分緩解標準,增加未達到進展的標準,且無增加新病灶。
7 統計學方法
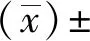
8 結 果
8.1 兩組療效對比
兩組對比,經Ridit分析,u=2.72,P<0.01,差異有統計學意義。見表1。

表1 兩組晚期肺癌陰虛熱毒證患者療效對比 例
8.2 兩組治療前后EORTC QLQ-C30量表對比
治療后,兩組軀體功能、情緒功能、認知功能、角色功能、社會功能評分較治療前均升高(P<0.01),且同一時間點治療組高于對照組(P<0.01)。見表2。
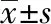
表2 兩組晚期肺癌陰虛熱毒證患者治療前后EORTC QLQ-C30量表對比 分,
8.3 兩組治療前后血清腫瘤標志物對比
兩組治療后,CYFRA21-1、CA125、CEA、SCCAg較治療前均下降(P<0.01),且治療組低于對照組(P<0.01)。見表3。
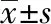
表3 兩組晚期肺癌陰虛熱毒證患者治療前后血清腫瘤標志物對比
8.4 兩組治療前后T淋巴細胞對比
治療4個周期,治療組CD3+、CD4+、CD4+/CD8+較治療前均升高,但CD3+和CD4+/CD8+差異無統計學意義(P>0.05);CD8+較治療前下降,但差異無統計學意義(P>0.05)。對照組CD8+較治療前升高,CD3+、CD4+和CD4+/CD8+較治療前均下降,但CD4+/CD8+差異無統計學意義(P>0.05)。見表4。
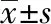
表4 兩組晚期肺癌陰虛熱毒證患者治療前后T淋巴細胞對比
8.5 兩組治療前后凝血功能對比
治療后,治療組F1+2、TAT、PT較治療前均下降,但F1+2差異無統計學意義(P>0.05)。FIB較治療前升高,差異有統計學意義(P<0.01)。對照組F1+2和TAT較治療前均升高,差異有統計學意義(P<0.01)。FIB和PT較治療前下降,但PT差異無統計學意義(P>0.05)。見表5。
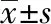
表5 兩組晚期肺癌陰虛熱毒證患者治療前后凝血功能對比
8.6 兩組治療前后血液流變學對比
治療后,兩組HSRV、WBRV、LSRV、HTC較治療前均下降(P<0.01),且治療組低于對照組(P<0.01)。見表6。
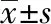
表6 兩組晚期肺癌陰虛熱毒證患者治療前后血液流變學對比
8.7 兩組治療后毒副反應對比
治療組治療期間白細胞降低、血小板降低、胃腸道反應、肝功能異常、骨髓抑制、外周神經損發生例數Ⅱ、Ⅲ、Ⅳ度均少于對照組。見表7。
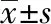
表7 兩組治療后毒副反應對比 例,
8.8 兩組治療后毒副反應發生率對比
治療后,治療組白細胞降低、血小板降低、胃腸道反應、肝功能異常、骨髓抑制、外周神經損傷發生率低于對照組,差異有統計學意義(P<0.01)。見表8。
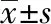
表8 兩組治療后毒副反應發生率對比
9 討 論
調查顯示:肺癌是臨床最常見的惡性腫瘤,好發于45歲以上人群,每年新增病例占全部惡性腫瘤新增病例的19.3%~21.4%[14]。肺癌的危險因素有吸煙(包括被動吸煙)、飲食習慣、慢性肺梗阻、肺部慢性感染、職業暴露(如粉塵、室內煤煙、氡等惰性氣體)、激素狀態、免疫功能、基因易感性等,預后較差[15-16]。肺癌臨床表現具有多樣性,包括胸痛、咳嗽、咯血、發熱、喘鳴、反復肺部感染、呼吸困難,極易侵襲鄰近組織器官,導致胸腔積液、心包積液、膈神經麻痹、上腔靜脈梗阻、喉返神經性吞咽困難等[17]。另外,10%~20%的肺癌患者伴有明顯遠端肺外表現,如免疫功能降低、異位內分泌、凝血功能障礙、骨代謝指標紊亂、靜脈血管炎、肌肉神經傳導異常等[18-20]。約1/4的肺癌晚期患者被確診后生存年限不足5年。目前,以鉑類為基礎的化學療法是治療晚期肺癌的重要手段,但其對癌細胞的選擇性弱,常在殺傷癌細胞的同時殺滅正常細胞,誘發多種嚴重的毒副反應,使患者不能耐受毒副反應而終止治療[21]。近年來,具有增效減毒作用的中醫藥聯合化學療法治療腫瘤可有效殺傷腫瘤細胞,抑制病情進展,延長患者生存時間,提高患者生命質量[22]。
肺癌屬中醫學“肺積”“咯血”范疇[23],分為陰虛熱毒證、氣虛痰濁證、氣陰兩虛證、氣虛瘀滯證,其中陰虛熱毒證為肺癌晚期的主要證型。患者熱邪余毒深伏陰分,加之溫病津傷,無力驅邪外出。單純養陰易滋膩戀邪,單用苦寒之品易寒燥傷陰,應養陰、解毒、透邪并用。養陰解毒消癌方中炙鱉甲養陰潛陽,軟堅消癰,解毒透熱,直入陰分,養陰透熱于內;南沙參、北沙參、天冬、麥冬養陰潤肺,益胃生津;仙鶴草、白及收斂止血,解毒消癰;魚腥草、白花蛇舌草、半枝蓮、山慈菇清虛熱,解熱毒,其中魚腥草專治肺癰濁毒,白花蛇舌草專治疾熱瘀毒,半枝蓮專治瘡瘍頑毒,山慈菇清癰腫疔毒;制膽南星、澤漆、炙僵蠶消痞散結,其中制膽南星消痞通絡止痛,澤漆善治痰濁癰疽瘰疬,炙僵蠶擅長化瘀通絡消腫;蜂房攻毒瀉熱,助炙鱉甲透熱外出;太子參補益脾氣,生津潤燥,助炙鱉甲驅邪外出。諸藥合用,養、消、透三法并施,養中有消,消中寓透,養陰液,消癰毒,透伏熱,使養陰而不戀邪,消癰而不集余熱,透熱而不傷陰。
本研究結果顯示,治療組治療后EORTC QLQ-C30評分較對照組升高(P<0.01),其作用機制可能與養陰解毒消癌方聯合化療具有提高機體免疫力、抑制癌細胞擴散、維持正常新陳代謝、為機體自我修復提供必要的營養供給、促進病灶的軟化和吸收、緩解患者疲勞感的作用有關。
腫瘤標志物為監測腫瘤存在及活躍程度的重要指標。CYFRA21-1是腫瘤細胞骨架蛋白的構成部分,分布在上皮細胞的胞質內,是肺癌早期診斷的首選標志物,靈敏度為60%,特異性高達95%,對肺癌的臨床診斷、療效評估及預后判定具有重要意義[24]。CA125分布在上皮腫瘤細胞及腫瘤患者的血液中,敏感性高,但特異性差,主要用于腫瘤患者的病情檢測及療效評價[25]。CEA是胚胎發育過程中生成的一類癌胚型抗原,是一種廣譜性腫瘤標志物,可反映多種腫瘤細胞的存在;但特異性不強,靈敏度較差,不具備早期診斷腫瘤的價值,可用于監測肺癌、宮頸癌及肝癌等多種腫瘤的病情進展及預后評估[26]。血清CYFRA21-1 、CA125、CEA、SCC-Ag水平均與肺癌患者腫瘤細胞的活躍程度密切關系,此4項聯合檢測對肺癌的臨床診斷及療效評價具有重要價值[27]。本研究結果顯示,治療組治療后血清CYFRA21-1、CA125、CEA、SCC-Ag水平低于對照組(P<0.01),提示養陰解毒消癌方聯合化學療法可有效降低晚期肺癌陰虛熱毒證患者腫瘤標志物水平。血黏度增加與肺癌的發病及腫瘤轉移密切相關,也是肺癌晚期患者病死的重要誘因[28]。肺癌晚期,患者血液黏度增加,血液微循環受阻,使癌細胞接觸血管壁的時間延長,更易黏附在血管壁,導致癌栓[29]。治療組患者治療后HSRV、HSRV、LSRV和HTC指標低于對照組(P<0.01),提示養陰解毒消癌方輔助化學療法可有效降低晚期肺癌陰虛熱毒證患者血液黏度,改善血液流變功能。
肺癌晚期患者具有不同程度的免疫功能低下和凝血-造血功能紊亂,表現為CD3+、CD4+、CD4+/CD8+水平降低,CD8+水平升高,T淋巴細胞自身的免疫調節能力下降[30]。吉西他濱聯合順鉑在殺傷癌細胞的同時可破壞正常細胞的免疫功能和凝血平衡,降低機體免疫調節能力和抗血栓活性。F1+2、FIB、TAT、PT是臨床檢測凝血功能的重要指標。本研究結果顯示,治療后治療組血清CD3+、CD4+、CD4+/CD8+、FIB、PT水平較對照組升高(P<0.01),CD8+、F1+2、TAT水平較對照組降低(P<0.01),提示與單純使用化學療法比較,養陰解毒消癌方聯合化學療法可提高患者的免疫功能,改善凝血狀態。
綜上所述,養陰解毒消癌方聯合化學療法可明顯提高晚期肺癌陰虛熱毒證患者的生活質量,降低化學療法的毒副反應,其作用可能與降低血清腫瘤標志物、調節機體免疫、改善凝血功能和血液流變學有關。

