早產兒重力喂養安全高度的臨床研究
楊麗娟,徐 兵,戴明紅,楊麗君,黃輝芳
(蚌埠醫學院第一附屬醫院 兒科,安徽 蚌埠 233004)
早產兒的生存與結局嚴重依賴于成功的腸內喂養[1]。與新生兒相比,其吸吮、吞咽及呼吸之間協調不成熟,給護士臨床喂養帶來了挑戰與思考。近年來,重力喂養被大量學者研究并廣泛應用,有研究[2]指出在右側臥位與俯臥位時重力喂養的效果優于其他體位,但是對于重力喂養高度設定目前尚無統一規范。Dawson、孫海潔等[3-4]研究指出重力喂養高度設置在15 cm,賈芳芳、馬小風等[5-6]設置高度為20 cm,而陳小霞等[7]設置高度為25 cm,由此可見早產兒臨床重力喂養高度設置存在差異,且關于高度設置缺乏依據與分析。因此,本研究就重力喂養的高度進行探索,以期為臨床早產兒重力喂養選擇安全的高度提供理論依據。現報道如下。
1 資料與方法
1.1 一般資料 選取2021年1月~2022年4月蚌埠醫學院第一附屬醫院新生兒監護室收治的早產兒為研究對象。納入標準:①胎齡<37周;②出生后5 min Apgar評分>5分;③每3 h腸內喂養1次,每次喂養量>10 mL;④嬰兒臨床情況穩定,24 h總胃殘留量<50%。排除標準:①先天性疾病或畸形;②胃腸道系統相關性疾病;③嬰兒在接受研究期間要求轉院或自動出院者。本研究經我院醫學倫理委員會批準,患兒家屬同意并簽署知情同意書。本研究共納入27例研究對象,剔除轉院1例,自動出院1例,共獲取25例患兒1 516次重力喂養資料,每位嬰兒按照預設15、20、25 cm的喂養順序實施,共收集15 cm高度重力喂養502次,20 cm高度重力喂養508次,25 cm高度重力喂養506次。其中男15例,女性10例,胎齡(31.40±1.23)周,體質量(1 549.60±159.88)g。
1.2 方法 25例患兒均實施腸內管飼喂養,選擇6號硅膠胃管(胃管總長度為45 cm),經口插入胃管,插入深度采用從患兒一側耳垂到鼻尖再到劍突的距離。喂養步驟:將患兒置于右側臥位,暖箱床頭抬高15~30度,喂養前用5 mL或10 mL的帶有2~3 mL空氣的注射器連接胃管尾端輕輕推入空氣再緩慢回抽,確認胃管是否在位,并觀察胃內殘留奶量。當胃管在位且未出現喂養不耐受時,再取一支拔出活塞的空20 mL注射器連接于胃管尾端,將所需的定量奶液倒入注射器筒內,抬高注射器高度(即注射器乳頭至早產兒嘴唇上方垂直距離)為15、20、25 cm。重力喂養不同高度實施順序為15 cm×2次、20 cm×2次、25 cm×2次3個階段循環進行,每3 h喂養1次,每種高度連續2次喂養為1個喂養階段,喂養前30 min至喂養后30 min內沒有突發緊急事件不改變患兒體位。喂養過程嚴格遵守操作規范,密切觀察患兒喂養后情況。若出現1/2總量>胃殘留量>1/3總量時及時匯報醫生,并遵醫囑采取相應處理措施;若24 h胃殘留量≥24 h總量的1/2時,剔除該研究對象。責任護士使用《重力喂養患兒一般信息與喂養觀察記錄表》當日當班完成記錄,記錄內容包括喂養高度、喂養奶量、喂養開始時間、喂養結束時間、患兒性別、胎齡、Apgar評分、分娩類型、出生時體質量、研究時體質量、父母年齡及每次喂養后嘔吐、腹脹及喂養不耐受、喂養前30 min嚴重心肺報警次數、喂養期間與喂養后30 min內嚴重心肺報警次數。
1.3 評價指標 ①3種高度重力喂養下的平均喂養速度;②3種高度重力喂養前30 min,喂養期間與喂養后30 min內的嚴重心肺報警事件的發生率;嚴重心肺報警事件是指心率<100次/分鐘,或血氧飽和度<80%的報警事件[8];③3種高度重力喂養后嘔吐、腹脹、胃潴留(1/2總量>胃殘留量>1/3總量)。
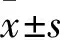
2 結果
2.1 25例研究對象的一般資料 早產兒胎齡為(31.40±1.23)周,研究時胎齡為(31.84±1.03)周,出生時體質量為(1 549.60±159.88)g,研究時體質量為(1 572.36±254.49)g,5 min Apgar評分為(7.84±0.99)分,患兒父母年齡分別為(29.64±4.08)歲和(27.96±3.58)歲,患兒性別男15例、女10例,分娩方式陰道分娩12例、剖宮產分娩13例。
2.2 3種重力喂養高度下喂養速度比較 15、20、25 cm重力喂養高度下早產兒喂養速度均依次升高,差異均有統計學意義(P<0.05)。見表1。
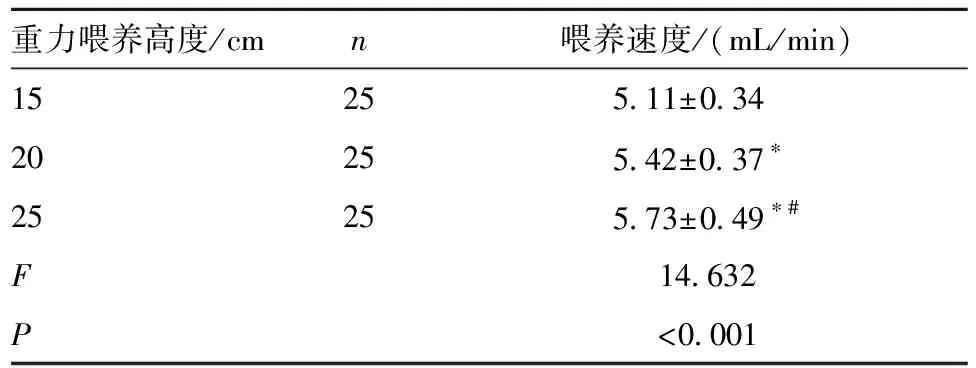
表1 3種重力喂養高度下喂養速度比較
2.3 3種重力喂養高度下嚴重心肺報警發生率比較 3種重力喂養高度下早產兒喂養前30 min心肺報警發生率差異均無統計學意義(P>0.05)。喂養期間至喂養后30 min內,25 cm重力喂養高度下早產兒心肺報警發生率均高于15、20 cm重力喂養高度,差異有統計學意義(P<0.05),見表2。
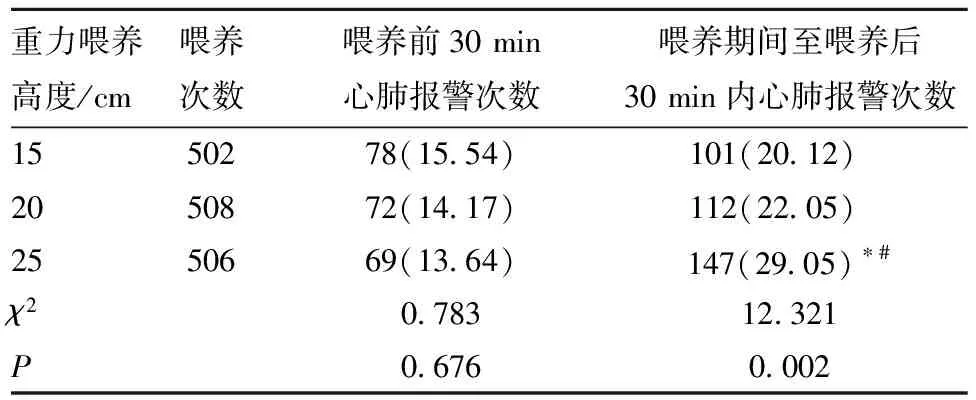
表2 3種重力喂養高度下喂養前后的心肺報警發生率情況比較[n=25,n(%)]
2.4 3種重力喂養高度下喂養后并發癥發生率比較 3種重力喂養高度下喂養后早產兒嘔吐、腹脹、胃潴留的發生率比較,差異均無統計學意義(P>0.05),見表3。
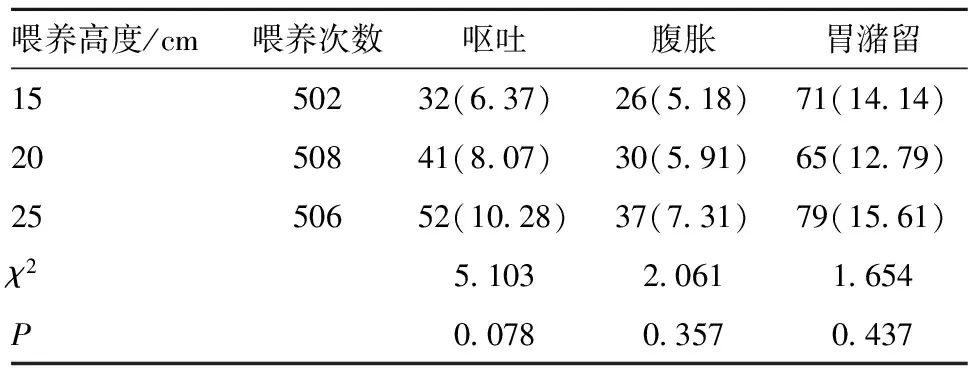
表3 3種重力喂養高度下喂養后的并發癥發生率[n=25,n(%)]
3 討論
早產兒重力喂養速度隨著重力喂養高度的升高而加快。早產兒胃腸功能發育不完善,易出現嘔吐、腹脹、胃潴留等喂養不耐受[9]。重力喂養是一種利用奶液自身重力勻速流入胃內的喂養方式,較手動推注喂養可減少喂養不耐受的風險[10]。重力喂養實踐在不同的新生兒監護室中有明顯的差異[11]。大多重力喂養研究關注喂養方法與體位,較少關注重力喂養的速度。有研究指出快速喂食會導致腹脹、不適和返流,而緩慢喂食可能由于喂食間隔太短而消化不良[12]。本研究結果顯示15、20、25 cm 3種高度時重力喂養速度差異有統計學意義(P<0.05),且每種高度時到達胃內的奶液速度均顯著不同,其原理符合能量守恒定律,速度隨著高度的變化而變化[13]。
重力喂養高度對早產兒心率、血氧飽和度嚴重心肺報警存在著影響,本研究結果顯示3種高度重力喂養前30 min心肺報警的發生率差異無統計學意義(P>0.05),而喂養開始至喂養后30 min內3種高度下心肺報警的發生率差異有統計學意義(P<0.05),尤其25 cm高度時心肺報警事件的發生率高于15 cm與20 cm時(P<0.05)。造成這一差異的原因可能是25 cm高度時重力喂養速度過快,使胃快速擴張,對胃黏膜及血管的沖擊較大,患兒不適而產生心肺報警[12]。20 cm與15 cm高度重力喂養相比,心肺報警事件的發生率差異無統計學意義(P>0.05)。換言之,這兩種高度重力喂養對患兒的生理刺激是相當的,可能原因是早產兒的胃黏膜及血管可耐受的液體沖力或速度刺激是有閾值的,只有當喂養時速度與沖力在此閾值范圍內,才利于胃黏膜與胃腸道發育,減輕胃部負擔,降低喂養期間心肺報警事件,這與李衛林[14]研究中提出的低速滴注腸內營養能夠降低急性胰腺炎喂養不耐受情況的發生,促進胃腸功能恢復的原理相吻合。
同時,本研究結果也顯示15、20、25 cm高度喂養時,隨著喂養高度的增加,嘔吐、腹脹、胃潴留并發癥的發生率也在增高,但是3組之間比較差異無統計學意義(P>0.05)。換言之,早產兒重力喂養高度在15、20、25 cm時,高度的變化對早產兒喂養后并發癥的發生率影響差異無統計學意義。分析原因可能是因為早產兒喂養并發癥發生的影響因素包含很多,比如患兒自身因素、環境因素及醫護人員因素等,而且胃本屬于容量適應性空腔臟器,早產兒胃黏膜所承受的液體注入速度可能存在一定范圍,只有當胃黏膜超過一定的承受能力時,早產兒才會出現嘔吐、腹脹、胃潴留等并發癥,這也與新生兒營養指南[15]中關注“腸內營養推注速度”觀點一致。
綜上所述,15、20 cm重力喂養高度有利于減少早產兒喂養后30 min內報警次數,且未增加喂養后嘔吐、腹脹、胃潴留并發癥的發生。由于本研究樣本量較少,高度對早產兒的深遠影響尚未可知。因此,后期仍需要多中心、大樣本研究來驗證結果,為早產兒重力喂養實踐安全高度選擇提供依據。

