血清PCT、NT-proBNP及TCD在膿毒癥相關性腦病監測中的應用及對其轉歸的預測價值*
何文 高媛媛 柳梅 范學朋 胡述立
(武漢市第一醫院重癥醫學科,湖北 武漢 430030)
膿毒癥相關性腦病(Sepsis-associated encephalopathy, SAE)是常見的一種膿毒癥并發癥,是全身炎癥反應導致的急性彌漫性腦功能障礙性疾病[1-2]。臨床調查數據[3]表明,綜合重癥監護病房的SAE發生率達50%左右,且呈上升趨勢,已成為國內外學者現階段研究的重要課題之一。SAE診斷方式主要是排除性診斷,即膿毒癥非中樞神經系統疾病情況下,出現的意識障礙或精神方面則診斷為SAE[4]。SAE臨床表現主要為易激惹、不能集中注意力、定向障礙、記憶力下降等認知性功能障礙[5]。因此,采取及時有效地監測SAE方法及預測其轉歸方法具有重要意義。降鈣素原(Procalcitonin,PCT)是一種糖蛋白,其說與病毒、細菌及微生物等感染程度有關。N前端腦鈉肽(N-terminal forebrain natriuretic peptide,NT-proBNP)是主要從心室分泌的一種多肽類激素,近年來將其作為預測SAE的新型標志物之一[6]。經顱多普勒超聲(Transcranial Doppler ultrasound,TCD)由于可床旁實時及移動性監測腦血管血流動力學水平,故而認為可能為SAE患者腦血流動力學提供有價值的信息。基于此,本研究探討血清PCT、NT-proBNP及TCD對SAE的監測中的應用及對其轉歸的預測價值,以期為SAE及其轉歸預測提供參考。
1 資料與方法
1.1 一般資料 選擇本院于2020年1月—2022年4月收治的膿毒癥患者148例作為研究對象,其中男94例,女54例;年齡35~72歲,平均(54.84±8.21)歲;體質量(62.01±8.65)kg;基礎疾病:高血壓病16例,糖尿病11例;根據是否合并SAE分為SAE組(67例)與無SAE組(81例)。納入標準:①依據《中國膿毒癥/膿毒性休克急診治療指南(2018)》[7]關于膿毒癥診斷標準,并符合Papadopoulos等[8]提出的關于SAE診斷標準。②無中樞神經系統感染者。③臨床資料完整。④均簽訂知情同意書。排除標準:①伴顱內器質性病變、腦血管意外及其他代謝性腦病者。②伴隨多臟器功能衰竭者。③伴中樞神經系統感染者。④合并自身免疫性疾病、血液系統疾病及惡性腫瘤者。本研究經我院倫理委員會批準。
1.2 方法
1.2.1 收集資料 記錄患者性別、年齡、體質量、基礎疾病、急性生理與慢性健康狀況評分系統(APACHE Ⅱ)等,APACHE Ⅱ評分系統[6]由急性生理學評分APS、年齡評分、慢性健康狀態評分三部分組成,最后得分為三者之和,理論最高分71分,其中APS包含12項生理參數,評分越高病情越重。
1.2.2 血清標本采集 收集所有患者入院后第3 d清晨空腹外周血5 mL,離心10 min,離心半徑10.5 cm,離心轉速2500 r/min,收集血清,于-70 ℃保存待測。
1.2.3 血清PCT和NT-proBNP水平測定 取血清標本,采用免疫發光法測定血清PCT水平,采用酶聯免疫吸附法測定血清NT-proBNP水平,嚴格依據試劑盒說明書測定。人PCT試劑盒(上海金穗生物科技有限公司),人NT-proBNP試劑盒(上海金穗生物科技有限公司)。
1.2.4 TCD測定 行TCD檢查,探討經顳骨窗對兩側大腦中動脈檢測,記錄收縮期峰值血流速度(Vs)、舒張末期血流速度(Vd)、平均血流速度(Vm)和阻力指數(RI)。
1.3 轉歸評價 記錄SAE患者發病后30 d轉歸情況,以患者病情進展或死亡為轉歸不良,反之為轉歸良好。
1.4 統計學分析 運用SPSS 26.0軟件處理,計數資料行2檢驗,用率(%)表示;計量資料行t檢驗,用均數±標準差表示。采用ROC曲線分析PCT和NT-proBNP對SAE診斷價值。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者基線資料比較 兩組基線資料比較差異無統計學意義(P>0.05),見表1。
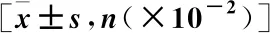
表1 兩組基線資料比較
2.2 兩組患者APACHE Ⅱ評分比較 SAE組患者APACHE Ⅱ評分高于無SAE組(P<0.05),見表2。
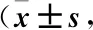
表2 兩組患者APACHE Ⅱ評分比較分)
2.3 兩組患者血清PCT和NT-proBNP水平比較 SAE組患者血清PCT和NT-proBNP水平高于無SAE組(P<0.05),見表3。
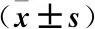
表3 兩組患者血清PCT和NT-proBNP水平比較
2.4 兩組患者TCD指標比較 SAE組患者Vs、Vd和Vm低于無SAE組,而患者RI高于無SAE組(均P<0.05),見表4。
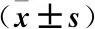
表4 兩組患者TCD指標變化比較
2.5 SAE患者不同轉歸血清PCT和NT-proBNP水平比較 轉歸不良組患者血清PCT和NT-proBNP水平高于轉歸良好組(P<0.05),見表5。
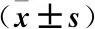
表5 SAE患者不同轉歸血清PCT和NT-proBNP水平比較
2.6 SAE患者不同轉歸TCD指標比較 轉歸不良組患者Vs、Vd和Vm低于轉歸良好組,而患者RI高于轉歸良好組(P<0.05),見表6。
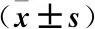
表6 SAE患者TCD指標變化比較
2.7 ROC曲線分析PCT和NT-proBNP對SAE診斷價值 以臨床診斷作為金標準,經ROC曲線分析,SAE診斷中,PCT敏感度為82.13%,特異度為95.12%;NT-proBNP敏感度為98.52%,特異度為97.51%。見表7、圖1。
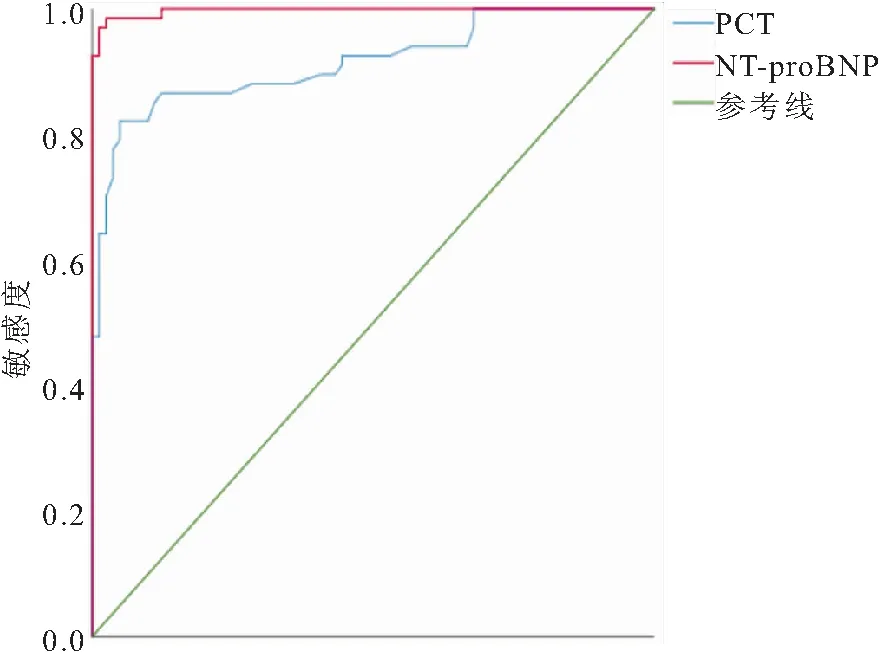
圖1 PCT和NT-proBNP診斷SAE的ROC曲線分析
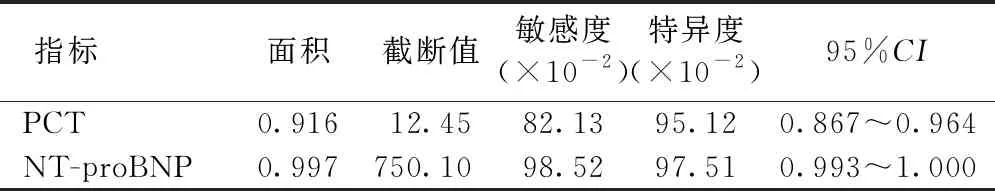
表7 ROC曲線分析PCT和NT-proBNP對SAE診斷價值
3 討論
膿毒癥及其并發癥是重癥監護病房最常見的死亡原因之一,若出現意識障礙,則會導致患者死亡率明顯上升[9-11]。中樞神經系統是膿毒癥最早受累的器官之一,而SAE是其臨床表現。SAE病理生理學復雜,可能涉及血腦屏障功能障礙、小膠質細胞活化、血管改變、炎癥及神經遞質功能障礙等[12-14]。SAE是重癥監護病房最常見的一種腦病類型,因其癥狀多樣性缺乏特異性,不易被發現[15]。SAE診斷目前主要依據為體感誘發電位、生物標志物、腦電圖及結合癥狀等排除性診斷[16]。
PCT主要是由甲狀腺C細胞分泌的降鈣素前體物質,在健康人血清中水平極低,而當出現膿毒癥時則會導致血液中高表達,且隨著病情嚴重程度增加而上升,由此可見其可作為膿毒癥的預警指標并對預后進行判斷[17-18]。王婷等[19]研究結果顯示,膿毒癥患者血清PCT水平明顯高于非膿毒癥患者和健康體檢者,且死亡膿毒癥患者血清PCT水平明顯高于存活膿毒癥患者,由此可見PCT對膿毒癥早期診斷及預后評估均有一定的價值。劉炳煒等[20]研究表明,收治的膿毒癥患者40例,結果顯示,膿毒癥休克患者第1 d和第5 d PCT水平高于膿毒癥患者,且死亡組患者第1 d和第5 d PCT水平高于存活患者,由此可見PCT水平與膿毒癥病情程度和預后密切相關。本研究表明,SAE組患者血清PCT水平高于無SAE組,轉歸不良組患者血清PCT水平高于轉歸良好組,由此可見SAE患者血清PCT水平明顯升高,且與轉歸密切相關。正常情況下,BNP無法通過血腦屏障進入腦內,而當出現血腦屏障損傷時則會造成體內一系列神經內分泌異常[21-22]。當出現膿毒癥時,NT-proBNP在血液中水平升高主要是由多方面原因造成,如心腔壓力增高、右心室超負荷、心肌抑制及炎性因子的釋放等,而上述因素在一定程度上會引起腦損傷和腦低灌注量,以此促進SAE發生[23-24]。蔣國群等[25]研究表明,納入的64例膿毒癥患者,SAE患者NT-proBNP水平高于非SAE患者,經多因素Logistic回歸分析顯示,NT-proBNP水平升高是膿毒癥患者發生SAE的危險因素,可見NT-proBNP可作為預測SAE的潛在生物標志物。本研究表明,SAE組患者血清NT-proBNP水平高于無SAE組,轉歸不良組患者血清NT-proBNP水平高于轉歸良好組,由此可見SAE患者血清NT-proBNP水平明顯升高,且與轉歸密切相關。
血管運動功能障礙常會引起腦血流量失調,導致腦血液循環和腦功能直接受影響,被認為是導致SAE的主要原因之一。腦血流紊亂和腦微循環受損被認為是SAE的可能機制。TCD是可床旁且無創、重要進行的腦血流動力學檢測手段,當SAE患者出現腦血流變化時,則會使TCD參數出現相應變化。其中Vs、Vd和Vm均為血流速度指標,其降低則說明進入腦循環的血流量不足。本研究表明,SAE組患者Vs、Vd和Vm低于無SAE組而患者RI高于無SAE組,轉歸不良組患者Vs、Vd和Vm低于轉歸良好組而患者RI高于轉歸良好組,由此可見SAE患者存在血流動力學異常,且與轉歸密切相關。
4 結論
SAE患者血清PCT和NT-proBNP水平升高,且存在腦血流動力學異常及與轉歸密切相關,可作為預測SAE患者及為轉歸提供參考指標。

