128排螺旋CT重建同層顯示對腰骶神經根變異的診斷價值
薛強弘 潘潔娜
腰骶神經根變異(lumbosacral nerve root animalise,LSNRA)是引起腰腿疼痛、下肢麻木、癱瘓的重要原因之一[1]。人類尸體解剖結果發現,LSNRA的發病率為14%,但是由于臨床檢測方法的局限性,很多患者難以被及時確診[2]。文獻報道,核磁共振MRI的診斷的發生率相對較高,為6%~17%;但常規CT、脊髓造影等手段的發現率極低,報道發現率為2%~6%,難以滿足臨床的診斷需求[3-4]。隨著影像學不斷進步發展,神經同層顯示技術能更加清晰顯示腰椎、骶椎神經的行走,可提高對LSNRA的診斷。本研究在常規CT的基礎上,應用128排螺旋CT重建同層顯示技術觀察腰腿疼痛患者的神經根變異情況,以期為LSNRA的臨床診斷提供參考。
1 資料與方法
1.1 一般資料
以2021年12月—2022年12月在福建中醫藥大學附屬第三人民醫院因腰腿疼痛就診的69例患者為研究對象。其中觀察組男性37例,女性32例;年齡28~75歲,平均(48.27±5.27)歲。本研究經醫院醫學倫理委員會批準同意。
1.2 納排標準
納入標準:(1)所有患者有明確腰腿疼痛癥狀。(2)與患者溝通獲得知情同意。(3)年齡≥18歲。
排除標準:(1)因腫瘤或其他非神經類疾病造成腰腿疼痛的患者。(2)有腰椎、骶椎手術史患者。(3)脊柱彎曲畸形患者。(4)幽閉恐懼癥患者。
1.3 方法
1.3.1 CT掃描重建
采用128排美國GE公司的Optima CT680E CT進行掃描:取仰臥位,將頭部稍墊高,去除身體上的金屬物體,保持身體與儀器平面呈30°角,雙手抱頭,掃描胸椎(T12)上緣至骶椎體(S2)下緣,管電壓120 kV,管電流160~300 mA,層厚5 mm,層間距5 mm,掃描時間8~10 s。獲得原始數據上傳至Extended Brilliance Workspace 4.0工作站,在對腰椎和骶椎進行常規三維斷面解剖圖像處理后,調整窗寬、窗位至軟組織窗,觀察腰椎和骶椎解剖結構。薄層重建:調整層厚1 mm,層間距:0.5 mm;根據每一段神經調整切面、移動層面、旋轉角度,使重建的神經位于同層顯示,對窗寬和窗位進行微調,提高神經顯示對比度和清晰度。對腰骶椎神經和神經根進行重建,由影像科2名高年資的醫師分別進行診斷。如果2人結果存在差異,則由2人協商判定。
1.3.2 MRI掃描
所有患者采用西門子1.5T MRI進行掃描,包括矢狀位TSE序列T1W、T2W以及橫斷位序列T2W,參數包括:重復時間(repetition time,TR)、回波時間(echo time,TE)、視野(contraction of visual field,FOV)、平均次數(average time,NSA)、層厚(slice thickness,ST)、矩陣(scan matrix,SM)、掃描時間(scan time,ST)。見表1。
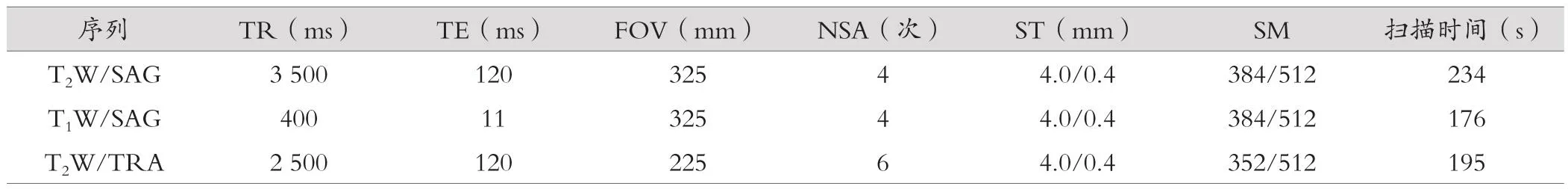
表1 MRI掃描參數設置
1.3.3 LSNRA分型標準
LSNRA分為6型,分別是Ⅰ(硬膜內神經根走向異常)、Ⅱ(神經根起點異常)、Ⅲ(硬膜外神經根吻合)、Ⅳ(硬膜外神經根分叉)、Ⅴ(直徑變異)、Ⅵ(神經節畸形)[5]。其中Ⅱ型又分為Ⅱ-1型、Ⅱ-2型、Ⅱ-3型、Ⅱ-4型4種亞型,分別對應高起點、低起點、高低混合、神經根融合。
1.3.4 價值評價
采用受試者工作特征曲線(receiver operating characteristiccurve,ROC)分別評價MRI、常規CT、CT重建神經同層對LSNRA的診斷價值。
1.4 統計學方法
所有數據均采用SPSS 19.0統計學軟件分析。計數資料以n(%)表示,采用χ2檢驗,采用ROC曲線圖評價診斷價值。P<0.05為差異有統計學意義。
2 結果
2.1 MRI對LSNRA的診斷結果
69例患者神經根在CT和MRI下L2~S2均獲得較好顯影。其中MRI掃描功能發現5例神經根變異患者,發現率為7.25%(5/69)。分別是Ⅱ-1型(1例)、Ⅱ-2型(2例)、Ⅱ-3型(1例)、Ⅱ-4型(1例)。MRI掃描診斷LSNRA分型見圖1。
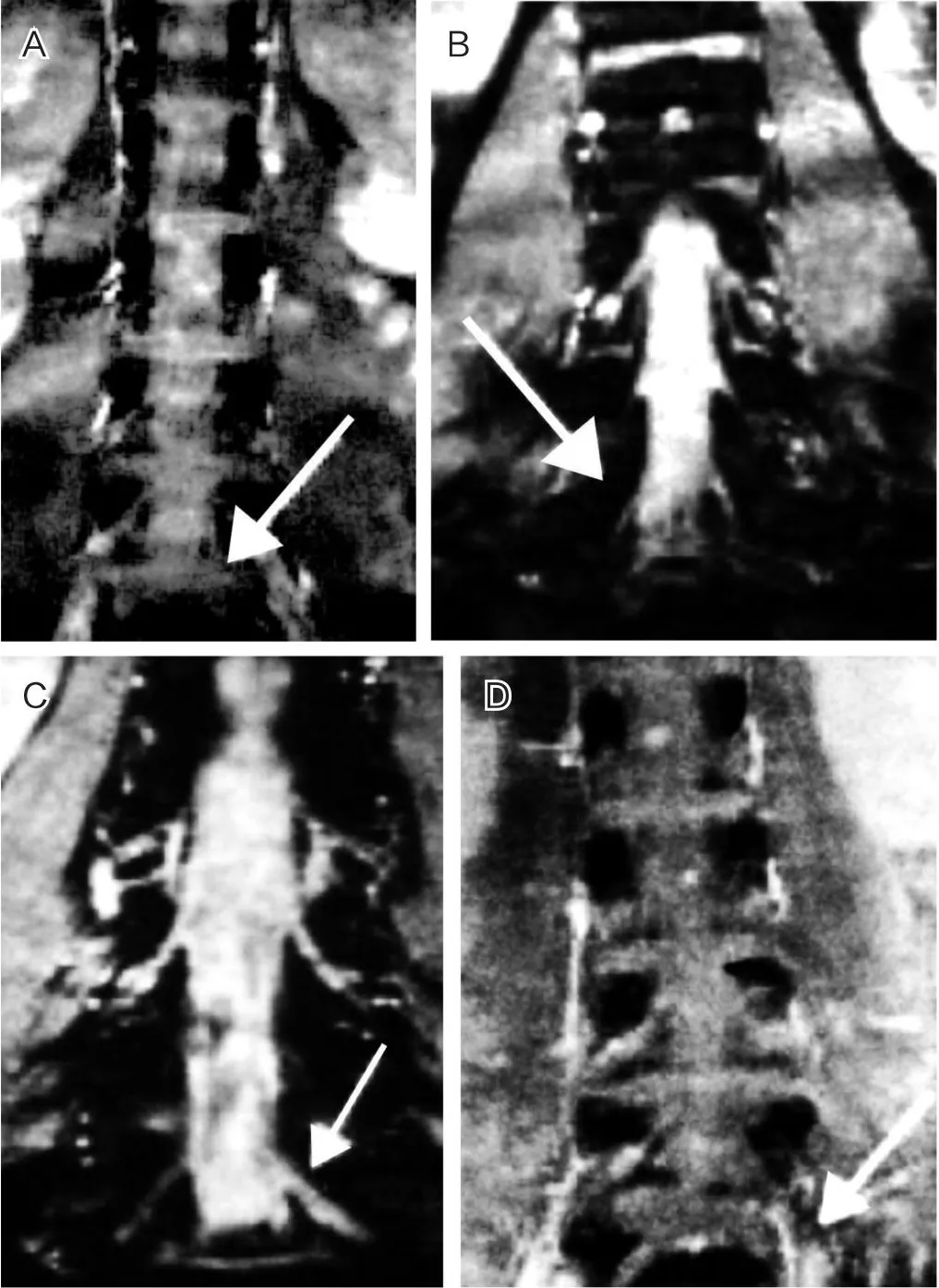
圖1 MRI掃描診斷LSNRA分型
2.2 CT對LSNRA的診斷結果
其中經常規CT掃描共發現4例神經根變異患者,分別為Ⅱ-1型(1例)、Ⅱ-2型(1例)、Ⅱ-3型(1例)、Ⅱ-4型(1例),發現率為5.80%(4/69),其中2例患者于軸位發現,1例患者于冠狀位發現,1例患者于矢狀位發現。
經CT重建神經同層顯示后,共發現10例神經根變異患者,分別為Ⅱ-1型(2例)、Ⅱ-2型(2例)、Ⅱ-3型(2例)、Ⅱ-4型(3例)、Ⅴ型(1例),發現率為14.49%(10/69)。高于常規CT掃描發現率(χ2=2.862,P=0.907);常規CT和同層顯示CT檢出情況見表2。在重建神經同層顯示圖像中,10例患者中有7例患者為單側變異,3例患者為雙側變異(共計8根神經根),共檢測出26根變異神經根。見表3。CT重建神經同層顯示LSNRA分型見圖2。

表2 常規CT掃描和重建神經同層顯示對LSNRA的檢出情況(例)
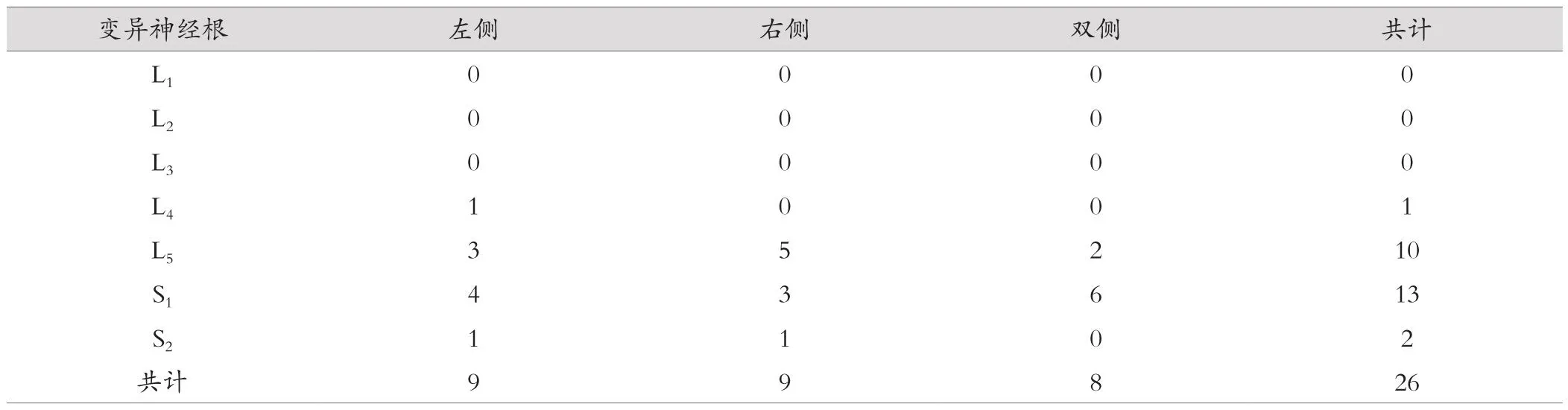
表3 CT重建神經同層顯示檢出的LSNRA分布(根)
2.3 診斷價值
MRI、常規CT、CT重建神經同層的發現率為7.25%、5.80%、14.49%,三者差異無統計學意義(χ2=3.593,P=0.166),兩兩比較:MRI與常規CT(χ2=0.119,P=0.730),MRI與CT重建神經同層神經(χ2=1.870,P=0.172),常規CT與CT重建神經同層差異無統計學意義(χ2=2.862,P=0.907)。采用ROC曲線判定MRI、常規CT和CT重建神經同層顯示對LSNRA的診斷價值,三者的ROC曲線下面積分別為0.676、0.710、0.847。見圖3、表4。
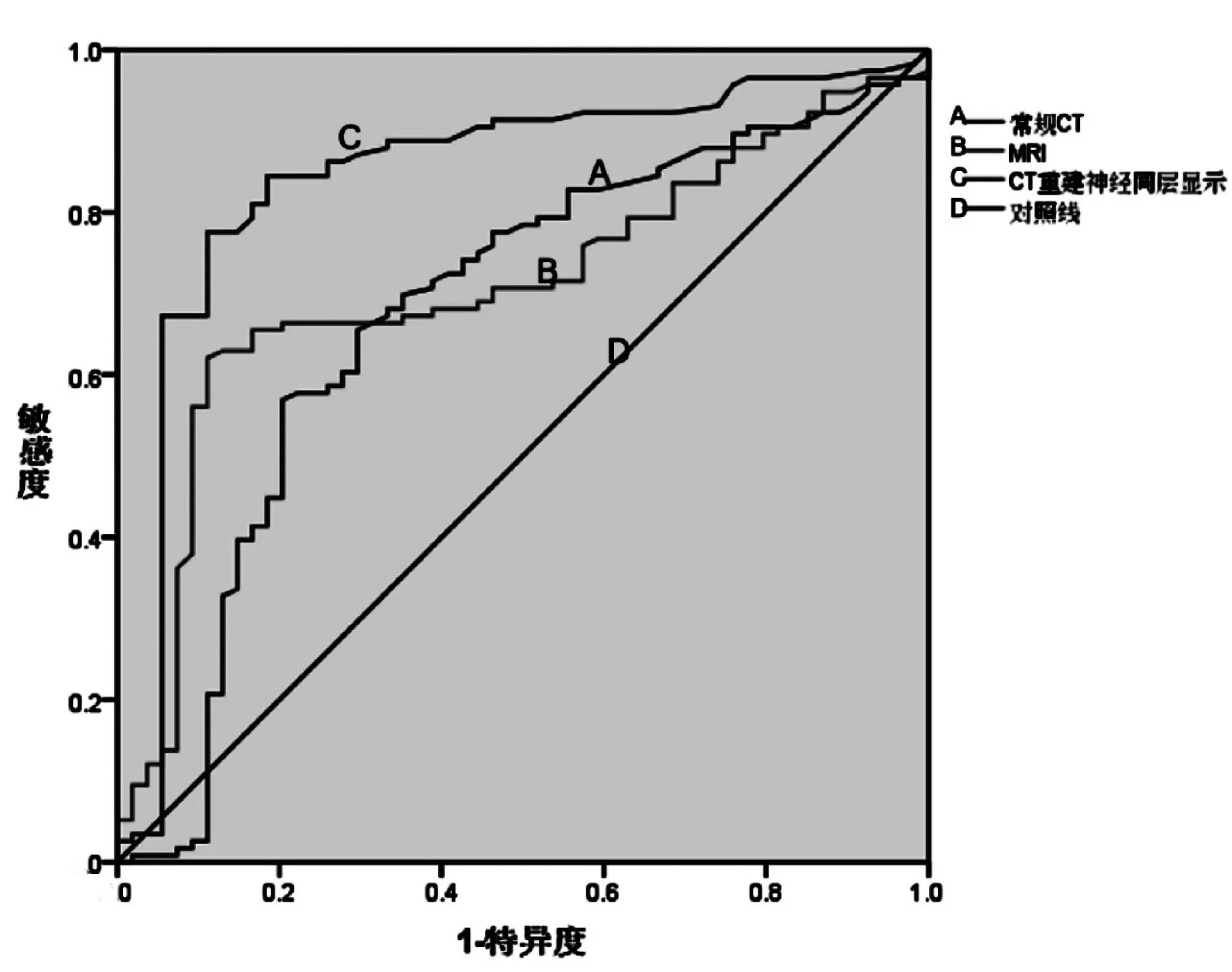
圖3 MRI、常規CT、CT重建神經同層診斷LSNRA的ROC曲線
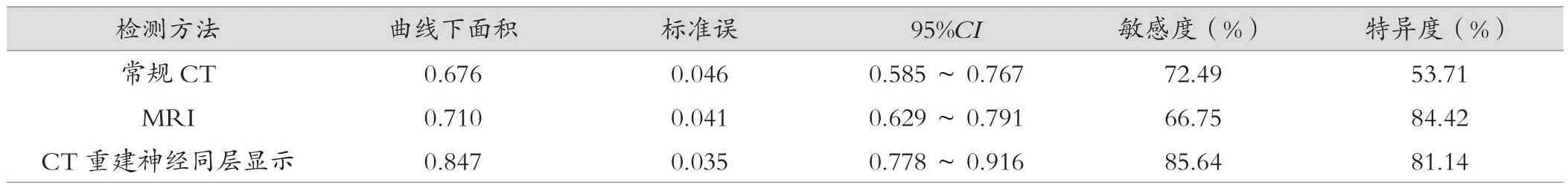
表4 MRI、常規CT、CT重建神經同層的診斷價值
3 討論
腰骶神經變異可由多種原因引起,除先天性因素外,外力損傷、腰椎間盤突出、骨質增生、腫瘤壓迫等都可能對腰骶神經產生直接或間接的壓迫,導致神經根變異,臨床表現為腰痛、下肢麻木、放射性疼痛、運動障礙等,嚴重時可導致下肢癱瘓,嚴重影響患者的生活質量[6]。發自脊髓的脊神經由前根和后根匯合而成,然后經過神經根管和椎間孔抵達脊柱椎間管外口,脊神經從硬囊膜至椎間孔中間的一段即是神經根,其遠端呈彭大狀即為神經節。在正常情況下,神經根即對應的神經節均在脊柱神經通道內,當但上述疾病發生或外力損傷對脊柱造成壓迫時,即可改變神經通道結構,對神經根造成壓迫,導致其發生變異,引發一系列臨床癥狀[7]。
常規的MRI可以通過T1WI、T2WI矢狀位及T2WI橫斷位序列掃描,可顯示神經的橫斷面或斜斷面,以及腰椎間盤的形狀變化、腰椎間隙高度的變化、神經根受壓迫情況、神經的走向等。本研究中MRI常規序列掃描共發現5例LSNRA,發現率為7.25%。MRI可以通過矢狀位觀察到椎間盤變形信號、髓核信號、椎管內脊髓信號等,通過橫斷位可觀察到變形的椎間盤與鄰近神經根的相對關系,由此來判斷神經根情況[8]。但是,雖然橫斷位和矢狀位對椎間盤的變異可以有明確的診斷,但其無法對通道內神經根微細結構得到直觀清晰的顯示,即使椎間盤變形,但并不能直接判定神經根是否遭受壓迫。這是因為脊柱神經通道對神經根具有一定的容納性,因此臨床有許多患者MRI掃描顯示椎間盤突出或變形,但是并未有明顯的臨床癥狀,但同時有部分患者椎間盤僅發生輕微變形或者未發現變形,其臨床腰痛、坐骨神經痛以及下肢癥狀等卻非常明顯,因此MRI對LSNRA的臨床診斷仍然還有待提高[9-10]。
由于人體脊柱腰骶神經特殊的解剖學特點,常規MRI序列掃描難以獲得清晰的神經根走行,難以明確神經與周圍的椎間盤及組織結構的壓迫關系以及神經根受壓迫程度,臨床易造成誤診、漏診。神經的形態主要為條索狀結構,且神經在椎管外分為許多細小的分支,這些細小的分支常穿行在周圍血管以及軟組織間隙間,與MRI類似,常規CT雖然能通過橫斷面及三維斷面重建,但仍然難以顯示復雜的神經的整體解剖結構[11]。CT重建神經同層顯示的優點是能夠通過調整旋轉角度將一條或多條神經的完整結構呈現在同一平面上,能顯示神經在硬膜外的完整走行,有利于觀察神經的起點終點以及具體走向,盡可能還原神經的實際解剖形態[12]。本研究中CT重建神經同層顯示對LSNRA的發現率為14.49%,顯著高于MRI和常規CT,所有經MRI或常規CT檢出的病例在神經同層顯示中均被檢出,其ROC曲線下面積0.847也說明其具有較高的診斷價值。常規的CT或MRI掃描只能顯示神經的其中一個截面,但是神經的具體走行與脊柱軸存在復雜的角度交錯,因而無法全面地觀察到神經網絡,在CT重組時影響對神經的觀察。本研究中發現的LSNRA主要發生在L5和S1,這可能主要是因為L5和S1的位置在腰椎和骶椎連接交界處,周圍的解剖結構較為復雜,神經在椎管外的走行距離較長,且容易受脊柱的生物力學影響,以及腰椎和骶椎的退行性變化都會導致L5和S1神經受到壓迫而發生變異或損傷[13-15]。
綜上所述,128排螺旋CT重建神經同層顯示技術能顯示腰骶神經的走行,對LSNRA具有較高的診斷價值,可作為LSNRA臨床診斷的手段之一。

