帕立骨化醇和骨化三醇治療血液透析繼發性甲狀旁腺功能亢進患者的成本-效果分析
周健楠,閻亞利,張開絢,武輝燕,關穎卓 ,雷京紅,吳甫民,陳罡
(1.北京航天總醫院腎內科,北京 100076;2.中國醫學科學院北京協和醫院腎內科,北京 100730)
繼發性甲狀旁腺功能亢進癥(secondary hyperparathyroidism,SHPT)是慢性腎病(chronic kidney disease,CKD)血液透析患者常見的嚴重并發癥[1],超過70%的終末期腎病(end-stage renal disease,ESRD)患者被診斷為SHPT[2]。臨床上常常出現高甲狀旁腺激素水平、高鈣或低鈣血癥、持續性高磷血癥,并可導致骨骼系統、神經精神系統、血液系統及心腦血管系統疾病。
我國透析患者群體逐年擴大,并發癥逐步增多,醫保支出逐年增加。2016年18 083例透析患者醫療支出近9.11億元,其中75.6%患者參加了城鎮基本醫療保險。年齡≥45歲患者醫療費用占總醫療費用的80%以上[3],CKD和ESRD的治療是患者、家庭和醫療保險系統的沉重負擔。同時,SHPT、心血管疾病(cardiovascular disease,CVD)等并發癥也會加重透析患者的經濟負擔[3-6]。
維生素D受體激動劑(vitamin D receptor activators,VDRAs)和擬鈣劑是SHPT治療的最佳策略[7-8]。帕立骨化醇和骨化三醇是常用的VDRA,帕立骨化醇與骨化三醇相比更能有效降低甲狀旁腺激素(parathyroid hormone,PTH)[7-9],從長期療效來看,帕立骨化醇具有顯著的生存優勢并減少每年住院次數和縮短每次住院天數[10-11]。西那卡塞是常見的擬鈣劑,在降低PTH同時可縮小甲狀旁腺體積[12],因其有低鈣血癥的副作用臨床治療中常和VDRA聯用。
SHPT不同治療方案的成本效果分析在多個國家都已有相關的衛生經濟學研究。2014年一項針對參加IMPACT SHPT研究美國患者數據的事后成本效益分析結果顯示,在血液透析的 SHPT 患者的管理中,靜脈注射帕立骨化醇方案比西那卡塞加低劑量維生素D更具成本效益,帕立骨化醇組的總藥物成本比西那卡塞組少5814美元/年(P=0.0053)[13]。一項英國研究通過建立馬爾科夫模型分析帕立骨化醇和阿爾法骨化醇對于CKD3-4期患者的成本效益,表明從英國國家衛生服務局的角度來看,與非選擇性VDR激活劑藥物相比,在早期 CKD 患者中使用帕立骨化醇可能具有成本效益[14]。
我國的醫保政策、藥品定價等與西方國家的不同,故根據北京市的藥品價格和醫保政策,從支付者角度對帕立骨化醇治療SHPT進行經濟學評價,探索帕立骨化醇和骨化三醇治療血液透析患者SHPT對于北京患者的成本效益。本研究已通過北京航天總醫院倫理委員會批準。
1 資料與方法
1.1資料及納入標準和排除標準 共納入北京航天總醫院維持性血液透析患者95例。納入標準:①2018年1月—2021年1月北京航天總醫院血液透析中心規律血液透析(透析齡>3個月,透析頻率為3次/周)患者;②年齡>18 歲;③甲狀旁腺激素(intact parathyroid hormone,iPTH)>300 pg·mL-1;④Kt/V>1.2。排除標準:①既往有原發性甲狀旁腺功能亢進癥或行甲狀旁腺超聲診斷有腺瘤的患者;②對治療藥物過敏;③妊娠或哺乳期的婦女;④嚴重心、肝功能不全。
1.2方法 符合納入標準的患者做回顧性病例對照研究,根據患者既往用藥情況分為骨化三醇組和帕立骨化醇組。骨化三醇組應用骨化三醇膠丸(批準文號:國藥準字J20150011,規格:0.25 μg,羅氏制藥)或注射液[批準文號:H20160340,規格:1 μg,艾伯維醫藥貿易(上海)有限公司];帕立骨化醇組應用帕立骨化醇注射液[批準文號:H20130942,規格:5 μg,艾伯維醫藥貿易(上海)有限公司;批準文號:H20183043,規格:5 μg,江蘇恒瑞醫藥股份有限公司],兩組患者均可聯合西那卡塞(規格:25 mg,協和發酵麒麟株式會社),其中骨化三醇組聯合西那卡塞11例,帕立骨化醇組聯合西那卡塞10例。每組均可根據患者血磷水平和個人意愿選擇口服降磷藥種類。兩組均按治療前全段iPTH水平決定初始治療劑量,治療過程中依據藥品說明書,根據iPTH和血磷變化調整藥物劑量。治療時間為24周。
1.3臨床觀察指標與檢測方法 患者每個月檢測血鈣、血磷、iPTH水平1次。治療期間根據每例患者血鈣、血磷和iPTH情況酌情增加復查次數。所有檢測項目均為空腹抽血。
1.4成本和成本療效分析
1.4.1療效評估 治療起點:iPTH>300 pg·mL-1開始治療。達標終點:第16~24周患者測量iPTH3次,均值≤300 pg·mL-1視為達標。療效為兩組達標率。
1.4.2成本的計算 根據患者24周內使用的SHPT 藥物(骨化三醇、帕立骨化醇、西那卡塞和降磷藥)和化驗費總和來計算總成本[人民幣(元)]。治療期間患者未出現因不良反應導致成本額外增加。藥物成本=藥品價格×用藥量。藥品價格來源于2018年1月至2021年1月北京市陽光采購平臺,并根據患者使用率和藥物調價時間來計算加權價格。

從原始數據集中進行重復抽樣,模擬1000次非參數bootstrap重抽樣。對于每重抽樣,計算ICER,95%置信區間由所有重復抽樣的2.5%和97.5%百分位數確定。繪制標準成本-效果平面散點圖,描述每個象限bootstrap重復抽樣所占的比例。并用單因素敏感性分析評估ICER的影響因素。采用Monte Carlo模擬對增量成本和增量有效率進行1000次模擬,繪制成本-效果可接受曲線(cost-effectiveness acceptability,CEAC)確定兩組藥物經濟學優劣的概率。
2 結果
2.1基礎情況 骨化三醇組有42例患者,帕立骨化醇組有53例患者參與并完成研究。兩組基礎情況見表1。

表1 骨化三醇組和帕立骨化醇組基礎情況
2.2兩組鈣、磷、iPTH結果 見表2。 各組用藥前鈣、磷水平無差異。達標后各組血鈣較用藥前均升高(P<0.05),各組達標后血磷較用藥前無差異。達標時帕立骨化醇組iPTH低于骨化三醇組(P<0.05),帕立骨化醇降低iPTH效果好于骨化三醇。
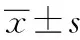
表2 兩組鈣磷、甲狀旁腺素測定結果
2.3成本療效分析 與骨化三醇相比,帕立骨化醇治療SHPT的ICER值為41 554.70元,小于1倍中國人均GDP*(80 976元)。即使用帕立骨化醇治療時,每增加一單位有效率需額外支出41 554.70元。Bootstrap重抽樣計算ICER,95%CI(33 871.61~48 688.30),由于成本-效果分析缺乏閾值,因此若支付意愿>41 554.70元時,帕立骨化醇更具經濟學優勢。見表3。

表3 兩組成本效果比較
2.4單因素敏感性分析 主要參數為兩種藥品價格和效果,同時,考慮貼現對結果的影響,選取1年貼現率為5%。結果以颶風圖形式表示。健康效用有效率和藥品價格以基礎值±10%作為敏感性分析取值的上下限。各參數設置如表4。單因素敏感性分析見圖1。通過颶風圖可知,帕立骨化醇有效率對結果的影響最大,帕立骨化醇的價格和骨化三醇的有效率對結果也存在較大影響。

圖1 單因素敏感性分析颶風圖

表4 單因素敏感性分析參數范圍
2.5用非參數Bootstrap重復抽樣1 000次,繪制增量成本-效果的散點圖 見圖2。橫軸為增量效果,縱軸為增量成本,結果顯示94.5%的重復抽樣值位于第二象限,即帕立骨化醇的成本高于骨化三醇,對應有效率也高于骨化三醇。5.5%的重復抽樣值位于第四象限,即和骨化三醇相比,帕立骨化醇成本低,效果好。

圖2 增量成本增量效果散點圖

表5 成本、效果參數分布
2.6概率敏感性分析 對兩組數據進行檢驗,數據服從三角分布,各個分布的關鍵參數見表6.采用Monte Carlo模擬對增量成本和增量有效率進行1000次模擬,繪制得到成本效果可接受曲線,橫軸代表支付意愿,縱軸代表成本效果概率,結果見圖3。由圖3可見,當每增加一單位有效率的支付意愿高于325 00元時,帕立骨化醇更具成本-效果優勢的概率不斷增大。當支付意愿為41 000元時,帕立骨化醇具有經濟學優勢的概率為98.8%。

圖3 成本效果可接受曲線
3 討論
本研究為中國首個基于真實世界數據對于帕立骨化醇和骨化三醇的藥物成本-效果優勢進行評價。從臨床結果上看,帕立骨化醇治療SHPT的臨床療效優勢明顯,帕立骨化醇組無論是達標率還是達標后的PTH水平,均優于骨化三醇組。兩組治療在鈣磷水平的波動程度上無顯著差異。本研究中骨化三醇和帕立骨化醇對升高血鈣的作用無顯著差別,與既往文獻報道相符[15]。文獻報道帕立骨化醇對骨化三醇耐藥的血液透析患者有效[16-17]。故對于臨床醫生來說,從療效角度考慮,帕立骨化醇對于iPTH較高、血磷控制相對不佳或骨化三醇耐藥的患者來說尤為適宜。
我國對于CKD-MBD的藥物經濟學研究甚少。2021年發表的首個關于中國帕立骨化醇的藥物經濟學研究[18]。文章在藥物用量、腎移植的健康效用得分、不同健康狀態下的轉移概率等方面均采用非中國人群的數據,做了一個遠離現實世界的假設,以此建立了馬爾科夫模型來分析帕立骨化醇和骨化三醇+西那卡塞的成本療效分析。其他國家如英國、美國、巴西等在近20年中通過建立馬爾科夫模型或應用bootstrap分析來評價帕立骨化醇的藥物經濟學效應,均得出了帕立骨化醇和骨化三醇或西那卡塞對比,均具有明顯的經濟學效應。2014年美國應用bootstrap分析評價關于IMPACT研究的98例美國患者數據的事后成本效益,結果表明以治療21~28周期間平均iPTH在150~300 pg·mL-1之間為終點,帕立骨化醇組達標率(56.9%)高于維生素D組(34.0%)。而且帕立骨化醇組降磷藥費用更低,帕立骨化醇組的總藥物成本比維生素D組減少5,814美元/年,更具成本效益[13]。2014年美國帕立骨化醇的價格是每微克3.03美元[13],而本研究中通過計算帕立骨化醇注射液的加權價格是每毫克41.469元,我國的藥品定價和醫保政策與國外不同,故迫切需要我國真實世界數據的藥物經濟學分析。所以我們應用北京市真實世界數據來評價對比帕立骨化醇和骨化三醇的成本療效分析。
由本研究藥物經濟學評價結果可知,支付意愿閾值為32 500元,即當支付意愿大于32 500元時,帕立骨化醇更具有成本-效果優勢。那么每增加1%的有效率,全療程需要多支出32 500×1%=325元。本研究所有藥物都是基于北京市醫療費用情況的醫保報銷前費用,且所有藥物均已納入北京市醫保,故醫保報銷后患者的實際經濟負擔會明顯減輕。值得注意的是,帕立骨化醇在國內的價格下降了33%~48%,本研究結果跨越了帕立骨化醇降價的過程,因此患者的經濟負擔會進一步降低。根據本研究結果,我們認為應根據iPTH水平和藥物療效,分層次決定治療方案。
但本研究也存在一定的局限性,在成本方面,本研究簡化了方案成本,未考慮長期的疾病轉歸狀態。同時基于帕立骨化醇治療療效顯著優于骨化三醇,有待根據PTH水平分層來進一步分析二者的成本效果優勢。并且臨床實際治療還需要結合患者的實際情況,才能得出最有利的決策方案,從而優化資源配置。
本研究結果表明,帕立骨化醇治療SHPT療效優于骨化三醇,尤其適用于治療前血磷水平較高的患者。與骨化三醇聯合西那卡塞治療方案相比,帕立骨化醇治療SHPT的ICER值為41 554.70元(小于1倍中國人均GDP),更具有成本-效果優勢。當每增加一單位有效率的支付意愿高于32 500元時,帕立骨化醇更具成本-效果優勢的概率不斷增大。

