組合定位法在腎盂旁囊腫并同側腎結石輸尿管軟鏡術中的作用
李智強,陳從其,林云僑,陳錦添
(寧德師范學院附屬寧德市醫院 泌尿外科,福建 寧德 352100)
腎囊腫并同側腎結石是臨床泌尿外科較為常見的一種疾病,近年來發病率呈逐漸上升趨勢[1]。隨著泌尿微創技術的進步、發展與成熟,輸尿管軟鏡技術已成為治療腎盂旁囊腫并同側腎結石的主流手段,研究指出,對腎結石合并同側腎囊腫患者采取輸尿管軟鏡下鈥激光碎石聯合囊腫內切開引流術,手術效果良好[2]。但術中準確地找到淡紅色腎盂黏膜與腎囊腫壁的解剖位置等是保證手術成功的關鍵。組合定位法是將術前一系列相關檢查如泌尿系B超、全尿路CT平掃等與術中B超有機地結合在一起而對病變位置進行定位,研究表明在經皮腎鏡取石治療中采取組合定位法具有定位精確、簡便安全的優點,可減少穿刺通道建立時間、提高一次穿刺成功率等[3]。本研究探討組合定位法在腎盂旁囊腫并同側腎結石患者輸尿管軟鏡治療中的應用效果,以期指導臨床治療。
1 資料與方法
1.1 一般資料 選取2017年5月~2020年7月寧德市醫院泌尿外科收治的150例腎盂旁囊腫并同側腎結石患者,以隨機數字表將其分為對照組與觀察組,各75例。對照組男46例,女29例;年齡25~69(41.26±8.03)歲;左側39例,右側36例;囊腫直徑3.02~6.53(4.91±0.85)cm;結石數量1~3(1.63±0.32)顆;最大結石直徑0.43~2.00(1.17±0.23)cm;CT值10~20(15.19±1.68)Hu;伴不同程度腰部酸脹不適或腰痛者57例,腎盂積水4例,血尿13例,局限性腎盞積水3例。觀察組男49例,女26例;年齡23~74(42.73±8.42)歲;左側41例,右側34例;囊腫直徑3.05~6.39(4.82±0.76)cm;結石數量1~3(1.71±0.34)顆;最大結石直徑0.38~1.95(1.11±0.22)cm;CT值10~20(15.25±1.73)Hu;伴不同程度腰部酸脹不適或腰痛者58例,腎盂積水5例,血尿12例,局限性腎盞積水2例。兩組一般資料比較差異無統計學意義(P>0.05)。本研究經醫院倫理委員會審批。
納入標準:均符合腎盂旁囊腫并同側腎結石診斷標準[4],經泌尿系增強CT掃描等明確診斷;囊腫與結石位于同一側;囊腫直徑≥3 cm,結石數量≤3顆,最大結石直徑≤2 cm;均擬行輸尿管軟鏡治療;年齡≥18歲;術前檢查腎功能正常或輕度異常;知情同意、自愿參與、便于隨訪。
排除標準:伴重要臟器嚴重功能障礙;腦血管疾病;凝血功能異常;先天性泌尿系統畸形;糖尿病;既往接受過腎臟與輸尿管手術;惡性腫瘤;全身感染。
1.2 方法
1.2.1 對照組 采取常規輸尿管軟鏡治療。術前常規行泌尿系B超、全尿路CT平掃、腹部平片及靜脈腎盂造影檢查,明確腎盂旁囊腫與腎結石的部位和大小。患者全麻,取截石位,經尿道在輸尿管硬鏡直視下進入膀胱,將斑馬導絲置入患側輸尿管內,然后在導絲引導下將14F-45 cm(男)或12F-35 cm(女)的輸尿管軟鏡導引鞘(購自湖南瑞邦醫療科技有限公司)置入并拔出內芯,接著在直視下將纖維輸尿管軟鏡(德國wolf)置入。進入集合系統,結合術前檢查結果,同時對腎盂、腎盞進行探查,尋及腎結石位置,采用鈥激光、以20 W擊碎結石至粉末狀,對于較大結石則采取套石網籃取出,確定各腎盞無較大的結石殘留;另根據術前相關檢查對腎盞、腎臟血管與腎囊腫的解剖位置進行評估,并且在輸尿管軟鏡下發現相應集合系統內外凸的淡藍色或半透明囊腫,沖開囊腫周圍碎石,找到囊壁與腎盂黏膜交界處,置入鈥激光光纖并將能量調至40~50 W,在距離正常腎盂黏膜大約2~3 mm處切開囊壁,然后檢查囊腔內有無異常組織、出血等情況,在輸尿管軟鏡監視下留置斑馬導絲,上達囊腫內,下至膀胱,在導絲引導下置入6F雙J管,其近端置入囊腔內,退鏡,留置導尿管引流。術后1~3個月拔出雙J管。
1.2.2 觀察組 采取組合定位法行輸尿管軟鏡治療。術前常規檢查同對照組。患者全麻,取截石位,輸尿管軟鏡置入方式同對照組,待進入集合系統后,根據術前一系列檢查結果,同時結合術中輸尿管軟鏡探查結果,在B超引導下,確定腎結石位置,實施鈥激光治療(操作同對照組);另根據組合定位法(術前檢查及術中B超定位下)評估的腎囊腫解剖位置,在輸尿管軟鏡輔助下找到囊腫,待軟鏡進入腎盂內目標區域或目標腎盞,再次通過B超監視確認,進行囊腫內切開引流術(操作同對照組)。
1.3 觀察指標
1.3.1 手術時間、術中出血量及住院時間 其中出血量=吸引器儲存罐中的血量(用吸引器將手術中的出血送入大透明罐中)+血紗布的血量-注水量-沖水量。
1.3.2 手術效果[5]術后6個月復查腹部CT,若殘留結石最大直徑<4 mm,則為結石清除;術后6個月,若囊腫體積較術前縮小≥50%,則為囊腫治療有效;術后12個月,門診復查腹部CT,若囊腫治療有效者再次出現囊腫或囊腫增大的情況,則為囊腫復發。
1.3.3 并發癥 術中并發癥可見出血、輸尿管穿孔、感染性休克、腎或臨近臟器損傷等,術后并發癥可見感染、尿漏、膿毒血癥、活動性出血等。
1.3.4 患者滿意度 于術后12個月進行自擬問卷調查,共計10個條目,各條目均按照0、5、10分計分,總分100分,分為很滿意(≥80分)、比較滿意(>60分)、不滿意(≤60分),統計總滿意率[(很滿意例數+比較滿意例數)總例數×100%][6]。
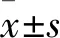
2 結果
2.1 手術指標及住院時間比較 觀察組手術時間、住院時間短于對照組,術中出血量少于對照組,差異均有統計學意義(P<0.05),見表1。

表1 手術指標及住院時間比較
2.2 手術效果比較 觀察組術后6個月的結石清除率、囊腫治療有效率及術后12個月的囊腫復發率與對照組比較差異均無統計學意義(P>0.05),見表2。

表2 手術效果比較[n(%)]
2.3 并發癥發生情況比較 觀察組術中1例出血、術后1例感染,對照組術中2例出血、術后2例感染,觀察組總并發癥發生率[2.67%(2/75)]與對照組[5.33%(4/75)]比較差異無統計學意義(χ2=0.174,P=0.677)。
2.4 患者滿意度比較 觀察組患者對手術的總滿意度(93.33%)高于對照組(82.67%),差異有統計學意義(P<0.05),見表3。

表3 患者滿意度比較[n(%)]
2.5 典型病例 雙腎囊腫患者術前、術中及術后檢查見圖1。
3 討論
腎囊腫并同側腎結石在臨床上并不少見,可能是因囊腫壓迫引發集合系統梗阻、受壓變形,出現積水梗阻與感染等,從而導致腎結石的發生[7]。目前,輸尿管軟鏡技術已成為臨床治療直徑<2.0 cm腎結石的首選方案,且隨著軟鏡技術的改進、革新與成熟,其在治療腎盂旁囊腫中亦顯示出一定的效果與獨特的優勢[8-9]。

A.術前見雙腎囊腫,大者位于右腎,直徑約5.4 cm,邊界清,位于右側腎盂旁呈貫穿腎實質走形,右腎內見多發鑄型致密結石影;左腎見稍小囊腫及結石;B.術中見左腎盂旁囊腫伴左腎結石,術中彩超組合定位;C.術后3 d復查CT,囊腫及結石處理效果滿意。
在行輸尿管軟鏡治療時,除了要準確把握結石負荷,還要對腎結石與腎盂旁囊腫的位置與壓迫程度進行精準分析、評估以避免鈥激光內切時損傷正常腎盂黏膜而引起大出血或結石殘留[10]。術中輔助應用實時B超,可引導操作者更好地調節輸尿管軟鏡調節方向,且在B超下能夠清晰地發現輸尿管軟鏡與鈥激光光纖的線狀高回聲、囊腫與腎盂的緊鄰區域,幫助操作者更好地了解切開部位同囊腫、腎盂腎盞的關系,指導操作者更加準確地選取與確定手術切開部位,另軟鏡進入目標區域后可通過B超再次確認。
本研究結果發現,兩組手術并發癥、結石清除率、囊腫治療有效率及囊腫復發率差異均無統計學意義,但觀察組手術時間、住院時間均較對照組縮短,術中出血量較對照組減少,提示腎盂旁囊腫并同側腎結石輸尿管軟鏡治療中應用組合定位法可減少手術創傷。本研究將術前一系列影像學檢查結果與術中B超定位相結合對腎結石位置進行定位,同時經輸尿管軟鏡探查,雖相較于常規治療步驟增多,但這種組合定位法可幫助操作者術中迅速準確地判斷結石位置及尋找到結石,并幫助術者準確了解到囊腫位置和囊腫壁范圍,從而有效縮短術中探查病變的時間,能夠更加精確地指導手術操作者開展一系列手術操作,進而減少手術時間;同時可指導操作者在碎石前將結石移動并遠離囊腫、碎石后將囊腫周圍結石盡可能地沖入腎盞內,進而可避免碎石劃破組織導致出血而影響視野,減少囊腫壁內切時出血與損傷的概率,減少術中出血量等[11]。另研究結果發現,觀察組患者對手術的總滿意率較對照組高。在行輸尿管軟鏡治療腎盂旁囊腫并同側腎結石患者中采取組合定位法,縮短了患者手術時間及住院時間,減少了術中出血量,手術效果佳,術后復發率較低,并發癥較少,患者對手術的整體滿意度較高。
綜上所述,在腎盂旁囊腫并同側腎結石輸尿管軟鏡治療中應用組合定位法,安全有效,同時可縮短手術時間、住院時間,減少術中出血量及提高患者對手術的滿意度,值得推廣。本研究尚存在一定的不足之處,如納入研究的樣本量相對較少,研究指標較為局限,并未分析該種方法的經濟效益等,后續需擴大樣本量進一步開展多中心研究。

