外周免疫評分對非小細(xì)胞肺癌免疫治療療效的影響及相關(guān)預(yù)測模型的構(gòu)建*
何冠鋒,林 慧,林春雨,曾 煜,宋楚歌,黃志發(fā)
1.廣東醫(yī)科大學(xué)附屬第二醫(yī)院呼吸與危重癥醫(yī)學(xué)科二區(qū),廣東湛江 524000;2.廣東醫(yī)科大學(xué)附屬第二醫(yī)院健康管理中心,廣東湛江 524000;3.廣東醫(yī)科大學(xué),廣東湛江 524023
流行病學(xué)數(shù)據(jù)顯示,肺癌是目前世界范圍內(nèi)發(fā)病率和死亡率居第一的惡性腫瘤,每年大約有180萬新增病例,對人類的生命安全威脅極大,根據(jù)病理分型,其中最主要的類型就是非小細(xì)胞肺癌(NSCLC),占肺癌的85%[1-2]。該病的臨床治療手段依舊是以手術(shù)治療為主,放射或其他靶向治療為輔,但患者預(yù)后較差,藥物使用有局限性,以及容易導(dǎo)致不良反應(yīng)等問題還是十分嚴(yán)峻[3-4]。隨著對腫瘤免疫研究的深入,免疫檢查點抑制劑(ICI)由于療效維持時間長、不良反應(yīng)較少等優(yōu)點越來越受到重視,其既可作為單一治療藥物,也可用于聯(lián)合治療[5-6]。目前,以外周免疫評分預(yù)測惡性腫瘤療效與預(yù)后是臨床預(yù)測模型研究的熱點,但相關(guān)研究多局限于腫瘤原發(fā)病灶微環(huán)境的免疫評估,而外周免疫評分作為體現(xiàn)機體整體免疫功能的指標(biāo),在肺癌療效中的價值有待深入研究[7]。此外,Nomogram模型是醫(yī)學(xué)中常用的評估預(yù)后工具,通過整合不同預(yù)后相關(guān)變量,能夠生成臨床事件的單個數(shù)值概率,可滿足對生物和臨床整合模型需求,推動個性化醫(yī)療,以協(xié)助臨床決策[8]。因此,本研究主要分析外周免疫評分預(yù)測NSCLC免疫治療療效的價值,并建立一個可以準(zhǔn)確評估療效的Nomogram模型,為臨床防治提供參考依據(jù)。
1 資料與方法
1.1一般資料 選取2018年3月至2021年9月于該院接受免疫治療的190例NSCLC患者作為研究對象,其中男114例、女76例,平均年齡(63.83±6.62)歲。納入標(biāo)準(zhǔn):(1)符合《中華醫(yī)學(xué)會肺癌臨床診療指南(2018版)》[9]中NSCLC的診斷標(biāo)準(zhǔn);(2)血常規(guī)和心、肺、肝、腎功能檢查均正常,可耐受免疫治療;(3)未接受其他抗腫瘤治療;(4)年齡>18歲;(5)臨床資料完整。排除標(biāo)準(zhǔn):(1)治療依從性較差者;(2)合并有免疫性疾病者;(3)合并有傳染性疾病者;(4)存在不可測量的病灶者;(5)缺乏疾病病理學(xué)診斷結(jié)果者。本研究經(jīng)本院倫理委員會批準(zhǔn),所有患者及家屬知情同意。
1.2方法
1.2.1臨床資料 收集仔細(xì)詢問并記錄患者的臨床資料,包括年齡、性別、體重指數(shù)(BMI)、吸煙、骨轉(zhuǎn)移、TNM分期、分化程度、病理類型、病程、外周免疫評分、中性粒細(xì)胞/淋巴細(xì)胞比值(NLR)、血小板/淋巴細(xì)胞比值(PLR)。
1.2.2免疫治療 所有患者均接受免疫治療,靜脈滴注信迪利單抗,200毫克/次,滴注時間30~60 min,每周治療1次為1個療程,治療2個療程后評價療效。
1.2.3外周免疫評分標(biāo)準(zhǔn) 根據(jù)外周免疫評分系統(tǒng)相關(guān)標(biāo)準(zhǔn)[11],將患者分為免疫正常組(135例)、免疫低下組(25例)、免疫亢進(jìn)組(30例)。
1.2.4免疫治療效果評價 按照實體腫瘤療效評價標(biāo)準(zhǔn)(RECIST)1.1[10]分為完全緩解(CR)、部分緩解(PR)、疾病穩(wěn)定(SD)、疾病進(jìn)展(PD),計算總有效率:緩解率(RR)=(CR+PR)/總例數(shù)×100%;疾病控制率(DCR)=(CR+PR+SD)/總例數(shù)×100%。根據(jù)臨床療效將CR、PR、SD患者作為有效組,PD患者作為無效組。
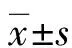
2 結(jié) 果
2.1免疫正常組、免疫低下組及亢進(jìn)臨床療效比較 與免疫低下組及免疫亢進(jìn)組相比,免疫正常組總有效率及疾病控制率均較高(P<0.05)。見表1。
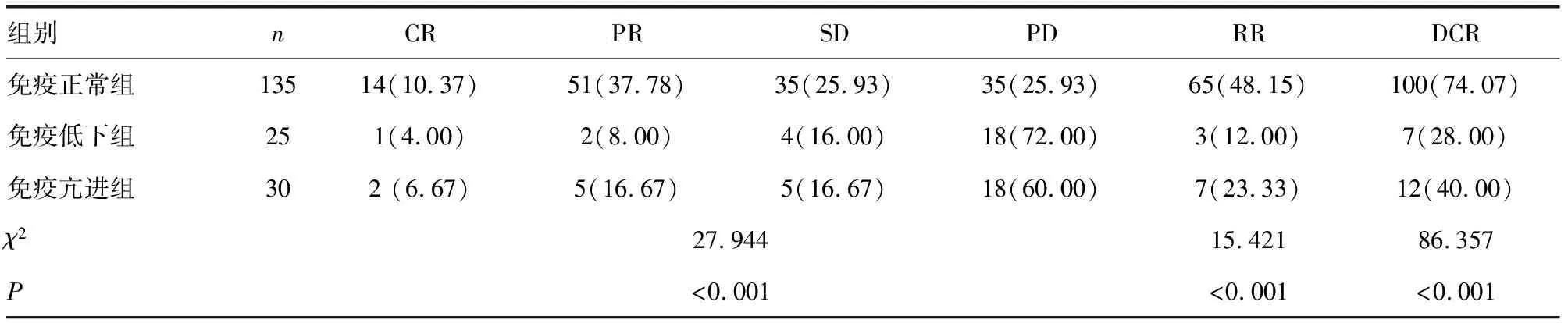
表1 兩組臨床療效比較[n(%)]
2.2有效組和無效組患者一般資料比較 根據(jù)臨床療效,將190例患者分為有效組(128例)和無效組(62例)。兩組患者年齡、性別、BMI、分化程度、病理類型、病程等一般資料比較差異均無統(tǒng)計學(xué)意義(P>0.05);與無效組相比,有效組吸煙、骨轉(zhuǎn)移、TNM分期處于Ⅲ~Ⅳ期及免疫外周評分(>0或<0分)比例,以及NLR、PLR較低,差異均有統(tǒng)計學(xué)意義(P<0.05)。見表2。
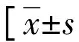
表2 兩組一般資料比較或n(%)]
2.3ROC曲線分析 NLR、PLR預(yù)測免疫治療療效的AUC分別為0.662、0.721,cut-off值分別為4.23、195.67。見圖1、表3。
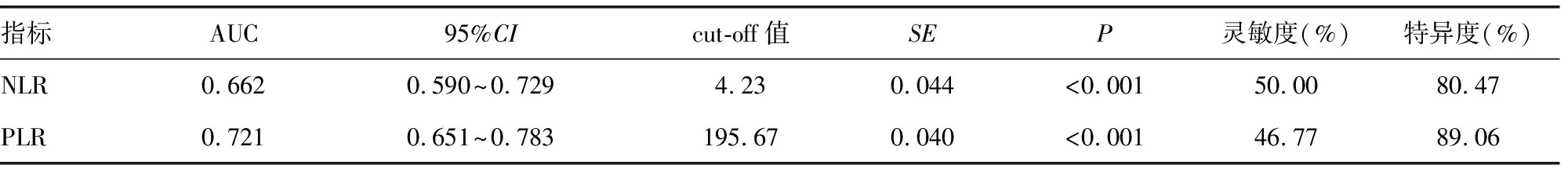
表3 ROC曲線分析結(jié)果
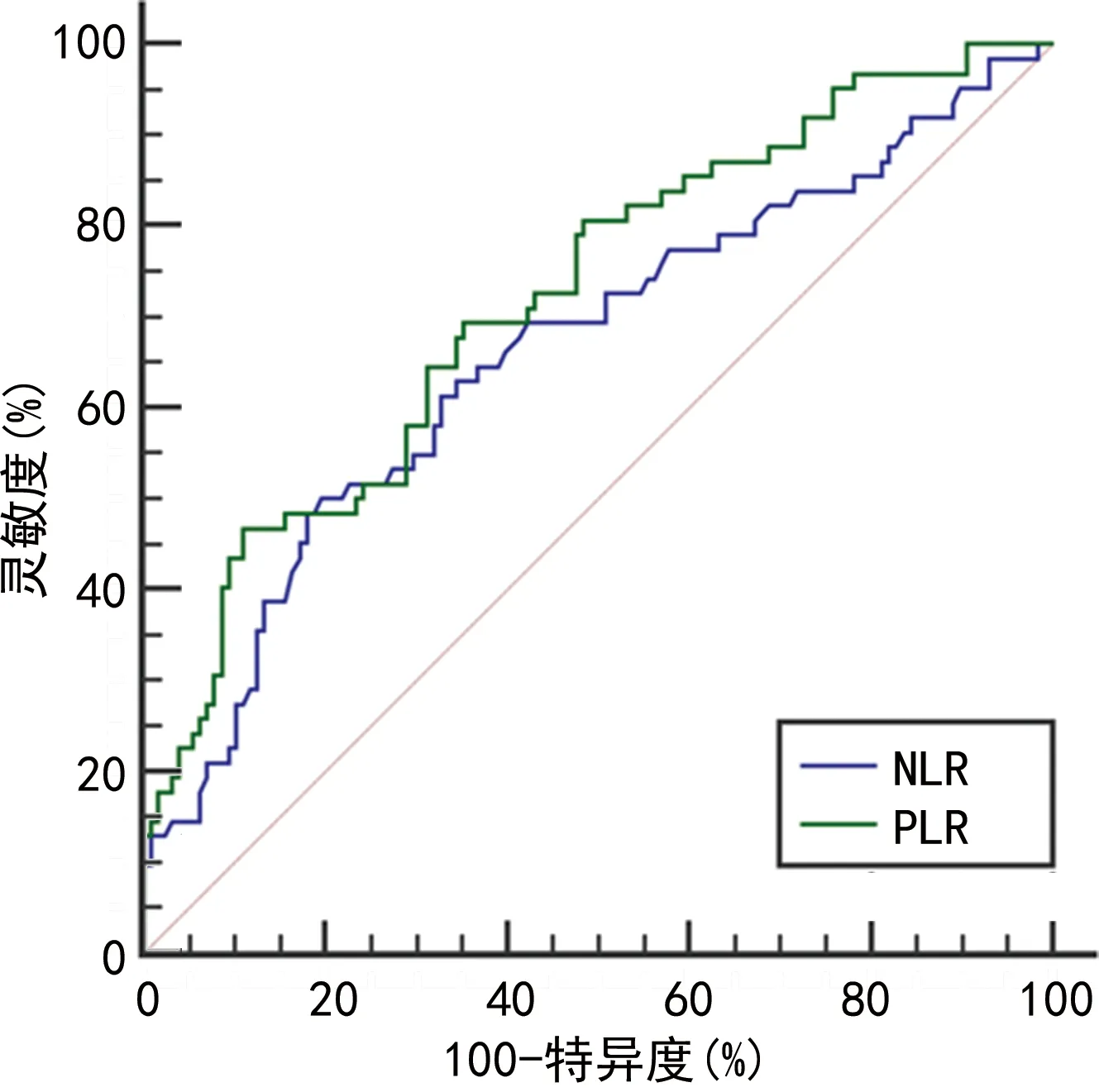
圖1 ROC曲線分析
2.4Logistic回歸分析 將吸煙、骨轉(zhuǎn)移、TNM分期、外周免疫評分、NLR、PLR納入回歸分析,吸煙(是)、骨轉(zhuǎn)移(是)、TNM分期(Ⅲ~Ⅳ期)、外周免疫評分(>0或<0分)、NLR(>4.23)、PLR(>195.67)是免疫治療療效的影響因素(P<0.05)。見表4。
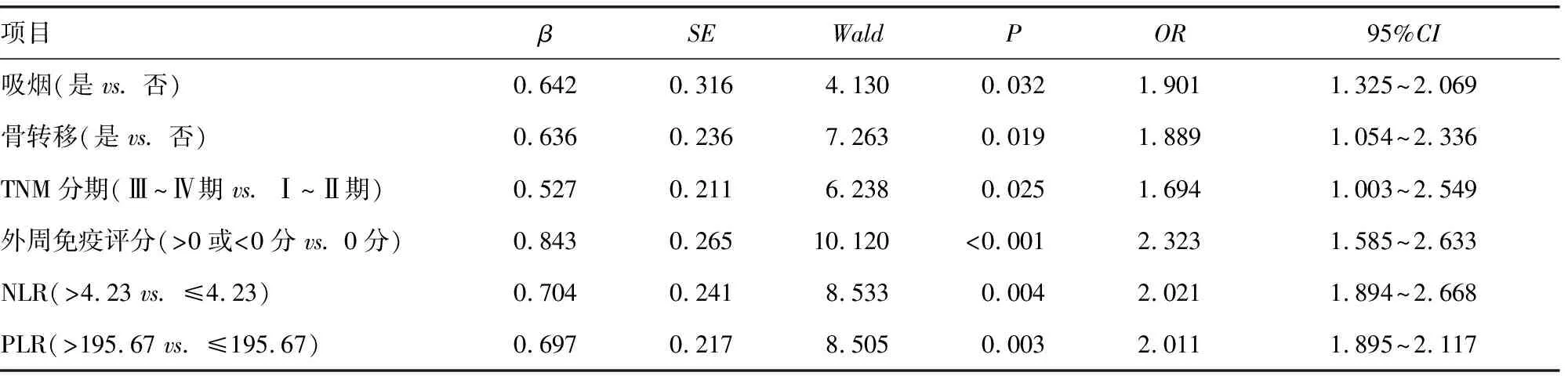
表4 免疫治療療效的影響因素分析
2.5預(yù)測療效的Nomogram模型 吸煙、骨轉(zhuǎn)移、TNM分期、外周免疫評分、NLR、PLR均為構(gòu)建Nomogram模型的預(yù)測因子。見圖2。
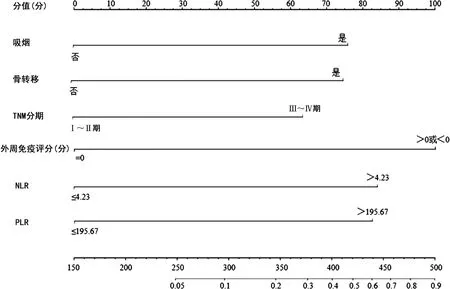
圖2 免疫治療療效的列線圖預(yù)測模型
2.6Nomogram模型校準(zhǔn)曲線及DCA分析 內(nèi)部驗證結(jié)果顯示,Nomogram模型預(yù)測患者治療療效的風(fēng)險C-index為0.727(95%CI:0.684~0.810)。校準(zhǔn)曲線顯示,觀測值與預(yù)測值之間保持較好一致性。見圖3。DCA結(jié)果顯示,Nomogram模型預(yù)測患者治療療效的風(fēng)險閾值>0.07,Nomogram模型提供臨床凈收益。此外,Nomogram模型臨床凈收益均高于吸煙、骨轉(zhuǎn)移、TNM分期、外周免疫評分、NLR、PLR。見圖4。
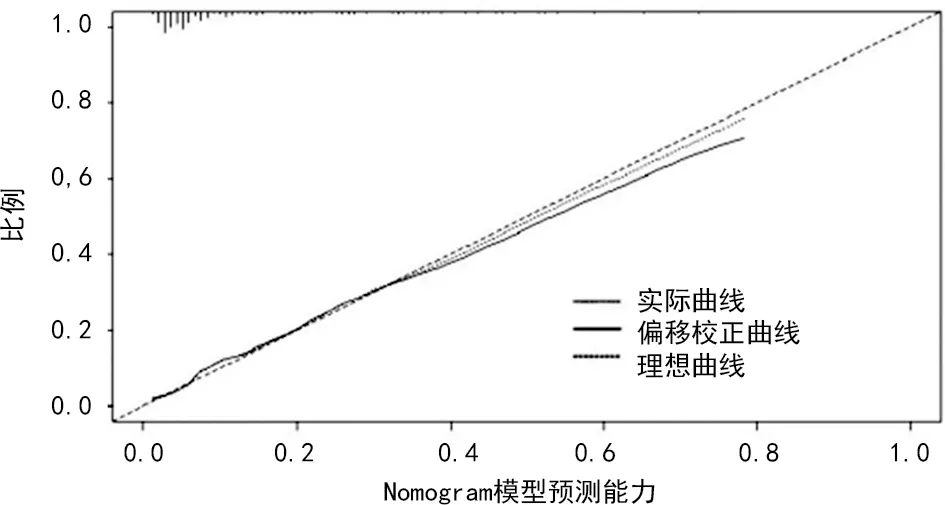
圖3 免疫治療療效的列線圖模型預(yù)測能力分析
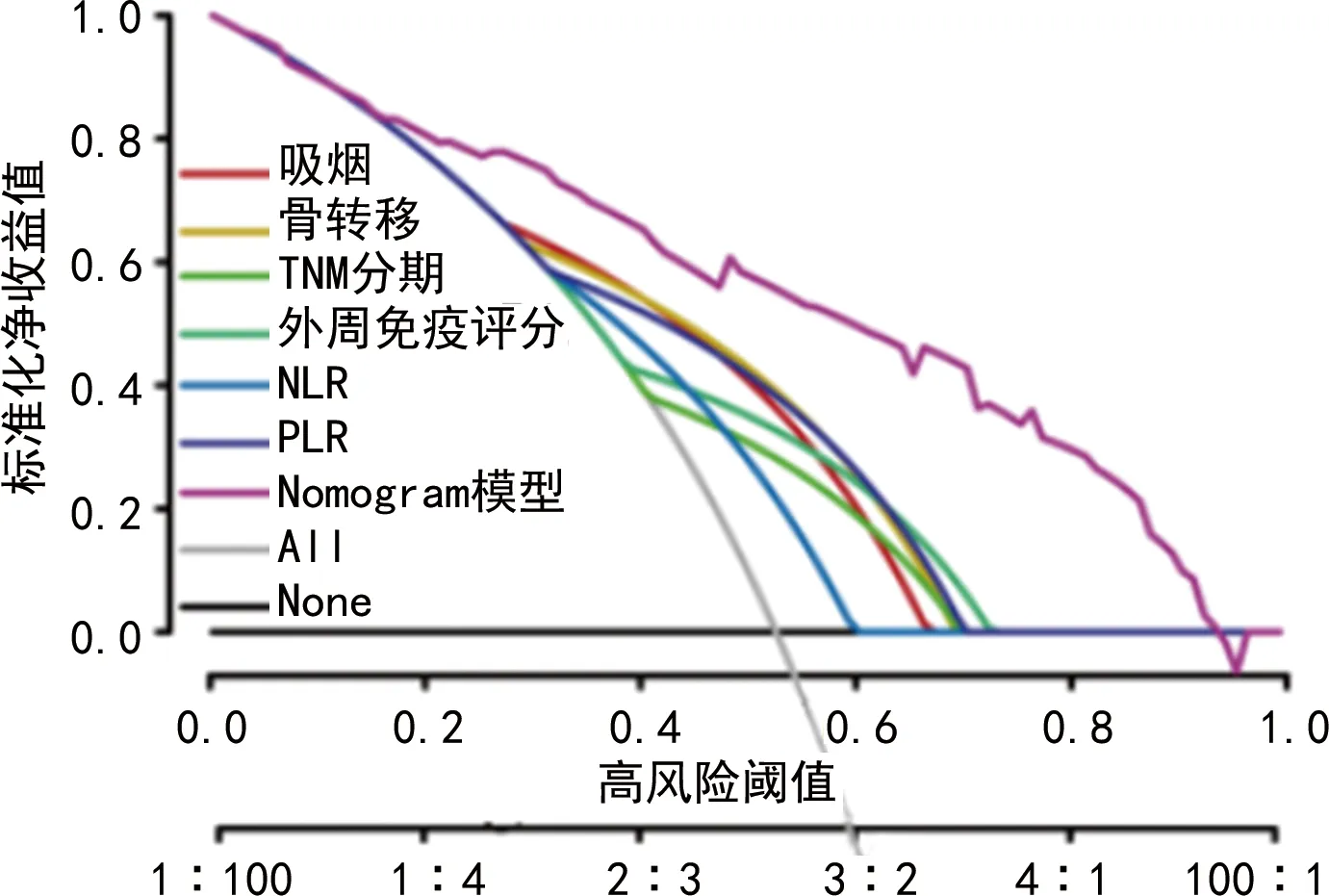
圖4 列線圖模型及各預(yù)測因子決策曲線分析
3 討 論
目前在國際范圍內(nèi),肺癌依舊是癌癥患者死亡的主要原因,其中以NSCLC最為顯著[12]。大多NSCLC患者在確診時已屬于疾病晚期,即使是接受根治性手術(shù)治療,效果也并不理想。目前,免疫治療作為新的治療方法,在各種類型腫瘤治療中療效較好;其中,信迪利單抗屬于PD-1免疫治療藥物,對復(fù)發(fā)或者難治的霍奇金淋巴瘤療效顯著,且可用于肺癌治療[13]。
有研究指出,免疫細(xì)胞與NSCLC患者預(yù)后及臨床分期關(guān)系密切[14]。另有研究顯示,外周免疫評分可提示病灶區(qū)域的免疫微環(huán)境,并能預(yù)測患者的總生存期,對比TNM分期能更好地預(yù)測臨床結(jié)局[15]。此外,Nomogram模型是腫瘤生存預(yù)測較好的臨床工具。因此,本研究從外周免疫評分的角度分析其對免疫治療療效的影響,并建立一個可以預(yù)測患者免疫治療療效的模型。本研究結(jié)果顯示,免疫正常組總有效率及疾病控制率均較免疫低下組及免疫亢進(jìn)組升高(P<0.05)。這與羅添樂等[11]研究有一定的相同之處,該研究提到外周免疫評分可客觀反映患者的生存時間,是腫瘤患者“正虛”及預(yù)后的評估指標(biāo)。本研究結(jié)果還顯示,與無效組比較,有效組吸煙、骨轉(zhuǎn)移、TNM分期處于Ⅲ~Ⅳ期及免疫外周評分>0或<0分者較少,NLR和PLR水平較低,這提示以上變量與患者臨床療效有一定的相關(guān)性。有研究顯示,吸煙者基因突變發(fā)生率更高,無進(jìn)展生存期更長,會使肺鱗癌患者存在體細(xì)胞高頻突變,對其預(yù)后有一定的影響[16]。還有研究表明,在臨床上分期越晚,患者預(yù)后越差[17],所以TNM分期可能是NSCLC患者預(yù)后的參考因素;但也有研究認(rèn)為TNM分期與其并沒有相關(guān)性[18]。本研究單因素分析及ROC曲線分析結(jié)果顯示,NLR、PLR均具有預(yù)測價值。趙之標(biāo)等[19]指出,NLR和PLR可反映全身炎癥反應(yīng)的水平,與腫瘤導(dǎo)致的細(xì)胞破壞有密切聯(lián)系,在NSCLC的免疫領(lǐng)域中占據(jù)主導(dǎo)地位,并認(rèn)為NLR和PLR與患者免疫治療療效息息相關(guān),是預(yù)測其療效和預(yù)后的理想指標(biāo)。王婷等[20]還認(rèn)為,骨轉(zhuǎn)移在骨髓微環(huán)境中,會使患者免疫反應(yīng)降低,從而產(chǎn)生一部分有效的毒性細(xì)胞和大量未成熟和抑制的免疫細(xì)胞,骨轉(zhuǎn)移的患者會有ICI耐藥的傾向,所以其可以較好地預(yù)測ICI的療效。本研究中,Logistic回歸分析結(jié)果顯示,吸煙(是)、骨轉(zhuǎn)移(是)、TNM分期(Ⅲ~Ⅳ期)、外周免疫評分(>0或<0分)、NLR(>4.23)、PLR(>195.67)均是影響免疫治療療效的影響因素,這與以上研究結(jié)果也基本一致,也與孫靜瑋等[21]提出的“免疫正常化”概念相契合。
本研究將影響變量納入Nomogram模型,內(nèi)部驗證結(jié)果顯示,Nomogram模型預(yù)測患者治療療效的風(fēng)險C-index為0.727(95%CI:0.684~0.810)。校準(zhǔn)曲線顯示,觀測值與預(yù)測值保持較好一致性。DCA結(jié)果顯示,Nomogram模型預(yù)測患者治療療效的風(fēng)險閾值>0.07,臨床凈收益均高于吸煙、骨轉(zhuǎn)移、TNM分期、外周免疫評分、NLR、PLR,這說明構(gòu)建的模型具有較好的預(yù)測價值。有研究認(rèn)為,年齡和性別也可能是影響患者療效的因素[22],但該結(jié)果還存在一定爭議,本研究在單因素分析中并未發(fā)現(xiàn)其有統(tǒng)計學(xué)意義。
綜上所述,吸煙、骨轉(zhuǎn)移、TNM分期、外周免疫評分、NLR、PLR是免疫治療療效的影響因素,且基于以上變量構(gòu)建的Nomogram模型可用于患者治療療效預(yù)測。然而,本研究采用的是內(nèi)部數(shù)據(jù)驗證,在結(jié)論的廣泛適用性上或許存在一定限制。

