觀察快速康復護理對腹腔鏡結腸癌切除術患者疼痛、胃腸功能及睡眠質量的影響
彭雅桑
莆田學院附屬醫院,莆田,351100)
結腸癌作為結腸黏膜病變誘發的惡性腫瘤,在中年人中發病率較高,初期少見典型病癥,且在疾病進展中,將出現不同程度的排便頻繁、便中帶血、腹痛腹脹等癥狀[1]。結腸癌在確診后可以考慮選擇手術療法切除病灶,以期延長生存期限。而術后的護理質量會影響患者的睡眠質量以及疼痛感和胃腸功能,若應用快速康復護理,可有效提升護理效果,建立舒適且安全的術后休養環境[2]。本研究選取我院收治的腹腔鏡結腸癌切除術后患者68例作為研究對象,觀察快速康復護理對腹腔鏡結腸癌切除術患者疼痛、胃腸功能及睡眠質量的影響,現將結果報道如下。
1 資料與方法
1.1 一般資料 選取2020年12月至2022年8月莆田學院附屬醫院收治的行腹腔鏡結腸癌切除手術的結腸癌患者68例作為研究對象,按照隨機數字表法分為觀察組和對照組,每組34例。所有患者中有男48例,女20例,年齡30~75歲。病程3個月~1年。對照組中男25例,女9例;平均年齡(47.96±2.57)歲,平均病程(6.77±0.78)個月。觀察組中男23例,女11例;平均年齡(47.57±2.55)歲,平均病程(6.56±0.69)個月。一般資料經統計學分析,差異無統計學意義(P>0.05),具有可比性。本研究經過我院倫理委員會批準并經患者及其家屬知情同意。
1.2 納入標準 1)病理診斷確診為結腸癌三期或四期、遠處轉移癌癥等符合手術指征的患者;2)病歷檔案完整且信息準確者;3)患者在圍手術期具備基礎表達能力且意識清醒。
1.3 排除標準 1)肝周圍粘連嚴重、多發性腫瘤或其他不具備手術條件以及手術失敗者;2)精神疾病或心理疾病治療史患者;3)肝腎功能先天發育異常或高血壓、糖尿病、凝血功能障礙以及先天性痛覺缺失癥者;4)缺失病歷檔案信息或中途轉院者;5)喪失自理能力或失語癥、失明失聰者;6)配合度低或術前患有睡眠障礙、胃腸疾病者。
1.4 干預方法
1.4.1 對照組給予常規術后護理干預 包括體征監測、藥物指導、術后5 d拔除導尿管,告知患者可下床活動,解答患者疑惑等。
1.4.2 觀察組患者給予快速康復護理干預 在此種護理模式下,早在患者尚未進行手術前,就開始提供優質服務,包括提前告知術后可能出現切口疼痛等情況,通過先期心理安撫,讓患者做好術后休養準備。而后按照下述術后護理細節,從結束手術第1天直到患者順利出院,都始終加強術后科學護理。1)術后1 d,在結束手術后,患者需增加巡視頻率,并指引患者將日飲用水量控制在30 mL左右,并且在患者體力允許的前提下,引導患者在床上參與一些低強度運動,如肢體伸展,輕柔扭轉等,并逐漸增加飲水量,整個護理階段注重切口保護。另外,也要積極詢問患者當下的疼痛情況,而后遵照醫囑為其準備適合的鎮痛藥。如硬膜外麻醉方式下的患者以布洛芬等長效安全的鎮痛藥為主,杜絕阿片類鎮痛藥。同時,也可以在不破壞切口的情況下,對其進行輕柔的腹部膀胱按摩,引領患者早日排便排氣。而且也要為其準備書籍、電視、音樂歌單等娛樂休閑用品,以轉移注意力的方式舒緩疼痛感。2)術后2 d,結合患者的飲食情況,為其準備易于消化的食物,如小米粥等。而且還要協助患者下床進行扶床走或者靠墻站立運動,運動時間應在20 min左右。在護理期間護士需要減少夜間巡視次數,掌握患者的睡眠習慣后,避免患者入睡后進入病房巡視,以免影響患者的睡眠質量。對于部分失眠者,可以為其準備艾灸熏香,起到助眠作用,也要詢問患者失眠的具體原因,有針對性地解決睡眠問題[3]。3)術后3 d,此時患者已基本上能夠自主飲食,護士應為其推薦有利于疾病好轉的食物,如雞蛋、魚湯等,從而在營養補充中促進胃腸功能的早期恢復,且運動強度可以提高為前往走廊進行短程行走,以便在運動中促進胃腸蠕動[4-5]。4)術后4 d到出院前記錄患者每日排便次數以及睡眠狀況,陪同患者參與早期訓練活動,結合患者的疲勞程度確定運動量,也要為其準備助眠小妙招以及疾病自護知識,由此提高患者疾病認知度,避免因自身原因出現并發癥。
1.5 觀察指標 1)采用視覺模擬評分法(Visual Analogue Scale,VAS)比較2組患者疼痛改善情況,在直尺刻度上根據患者實際疼痛感受確定分數,從0分到10分表示不同程度的疼痛感,分數越高代表患者術后疼痛越劇烈。2)采用匹茲堡睡眠質量指數(Pittsburgh Sleep Quality Index,PSQI)比較2組患者睡眠質量的變化,從護理前后對患者近期1個月的睡眠情況予以測定,涵蓋7個維度,以4分級方式評分(0~3分),合計21分,分數越高,表明患者睡眠質量越不好。3)同時比較2組患者胃腸功能、術后并發癥率與護理質量滿意度指標的變化情況。

2 結果
2.1 2組患者術后并發癥發生率與護理滿意度比較 護理干預后,觀察組并發癥發生率顯著低于對照組,觀察組護理滿意度顯著高于對照組,2組比較差異均有統計學意義(均P<0.05)。見表1。

表1 2組患者術后并發癥發生率與護理滿意度比較[例(%)]
2.2 2組患者術后胃腸功能恢復時間比較 護理干預后,觀察組胃腸功能恢復時間短于對照組,2組比較差異有統計學意義(P<0.05)。見表2。
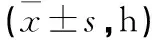
表2 2組患者術后胃腸功能恢復時間比較
2.3 2組患者術后疼痛程度與睡眠質量改善情況比較 護理干預后,觀察組VAS評分、PSQI評分均顯著低于對照組,2組比較差異均有統計學意義(均P<0.05)。見表3。

表3 2組患者術后疼痛程度與睡眠質量改善情況比較分)
3 討論
腹腔鏡結腸癌切除手術在結腸癌(三期/四期)中屬于優選療法,通過在患者腹部開放12 mm左右長度的切口,而后置入腹腔鏡,實現結腸病灶(右半結腸/左半結腸)有效切除。此類手術具備低并發癥和微創優勢,術后鮮少出現感染、惡心等并發癥,整體安全性更高,并且在該手術操作下,還能對膽囊結石等其他疾病予以探查切除,從而有效維護患者健康。此次研究中推行此種術式,實則是為了探明護理方法對手術療效的影響,自此出具更完善的診治計劃[6-7]。
本研究將常規術后護理與快速康復護理予以比較,發現采用快速康復護理后患者的睡眠質量普遍提升,且疼痛感有所減輕,基本上都能在術后1 d內恢復胃腸功能,證實此種護理模式護理內容細致、護理服務良好以及護理效果卓越,整體護理針對性較強,可作為可行的術后護理模式予以推廣[8]。本研究結果顯示,觀察組術后并發癥發生率顯著低于對照組,觀察組護理滿意度顯著高于對照組,觀察組胃腸功能恢復時間短于對照組,觀察組VAS評分、PSQI評分顯著低于對照組,2組比較差異均有統計學意義(均P<0.05)。此種護理模式的廣泛運用,可以增加術后患者的護理質量滿意度,減少術后胃腸功能恢復時間,降低疼痛感和睡眠質量評分,繼而確保術后患者在周到的護理服務下實現疾病的良性恢復,滿足患者術后護理所需。根據多名學者研究結果的總結與歸納,可為筆者所述內容提供重要憑證。唐靜[9]以胃腸功能為研究主體,發現護理后患者術后排便、排氣時間較短,證實胃腸功能可在此種護理模式下有所改善。而姜海燕[10]研究與本研究結果一致,說明快速康復護理的合理運用,可以產生止痛與調節胃腸功能的功效。黃花香[11]同樣以疼痛感、胃腸功能為依據,研究結果顯示護理前后患者疼痛感可以得以減輕,及早恢復排氣排便功能。蘇巧針等[12]也在睡眠質量的影響程度上展開比較,護理后患者基本上可以保持良好的睡眠狀態,自此加快術后好轉。
綜上所述,快速康復護理對腹腔鏡結腸癌切除術后疼痛、胃腸功能以及患者的睡眠質量具備積極影響。

