三方賦能聯合知信行健康教育模式在維持性血液透析患者運動干預中的應用效果
夏京華 朱文博 宋 丹 周 躍
(中國醫學科學院北京協和醫院腎內科血液凈化中心,北京市 100730)
維持性血液透析(maintenance hemodialysis,MHD)是腎病終末期患者腎臟替代治療最常用的方式。根據血液凈化病例信息登記系統(http://www.cnrds.net/TxLogin),2019年已注冊的在透血液透析患者為63.2萬例,較上年增長13.5萬例,而實際情況可能更為嚴峻。隨著透析齡的延長,患者體能逐漸下降,活動量減少,易出現營養不良、肌肉萎縮等一系列不良后果。研究顯示,久坐的MHD患者死亡風險較經常活動者高62%[1]。調查顯示,MHD患者的生活質量低于一般健康人群,且普遍存在睡眠障礙[2-3]。運動干預可以提高MHD患者的尿素下降率及尿素清除指數,改善患者癥狀、體征及患病感受等,從而提高患者的生活質量[4-5],現有指南[6]亦明確建議“醫務人員應當鼓勵所有透析患者進行運動康復訓練”。研究顯示,MHD患者通過運動達到生理功能改善的時間一般在3~6個月。因此,如果想取得理想的運動效果,患者須持之以恒地進行運動鍛煉[7]。但傳統的說教效果較差,加上MHD患者身心狀況不佳,運動認知及依從性水平較低,運動干預退出率較高,運動干預效果不理想。賦能理論強調以患者為中心,強調護患共同參與、獲取知識、做出決策和開放交流,賦能者通過一系列干預來提高患者自我決策意識與自我管理水平,以獲得更好的康復效果[8-9]。知信行理論已成為醫療領域中最常見的健康教育模式之一[10],一般分為獲取健康知識、樹立正確理念及影響健康行為三階段。為此,我中心將賦能理論與知信行理論相結合,探討該健康教育模式在MHD患者運動干預中應用的有效性,以期為MHD患者提供更好的運動干預方案。
1 資料與方法
1.1 臨床資料 選取2020年9月至2021年3月在我科治療的88例MHD患者。納入標準:年齡≥18歲的患者;規律血液透析時間≥12個月,每周透析3次、每次4 h的患者;無肢體運動障礙,能獨立行走,肌力>3級的患者;意識清楚,能正常進行溝通交流的患者;非獨居,有主要照顧者的患者。排除標準:心力衰竭程度>Ⅱ級的患者;合并嚴重并發癥、嚴重感染或貧血等的患者;血壓控制不良的患者;有中樞及周圍神經系統疾病的患者;有認知障礙及精神疾病的患者。脫落標準:研究中出現嚴重并發癥的患者;出現慢性腎臟病患者運動康復訓練停止的指征[11],確實不能繼續接受運動干預的患者。采用隨機數字表法將患者分為觀察組和對照組,各44例。研究結束后,觀察組和對照組完成干預的患者數分別為42例和36例。兩組患者一般資料差異均無統計學意義(P>0.05),見表1。本研究納入的患者均知情同意,本研究已通過北京協和醫院醫學倫理委員會審查(編號ZS-1906)。
表1 兩組患者一般資料的比較
1.2 干預方法
1.2.1 制訂總體運動方案及運動安全保障措施:兩組患者均采取相同的運動及安全保障方案。運動分為透析期間(透析日)和透析間期(非透析日)的運動。經過前期文獻查閱及質性訪談,透析日的運動以30~45 min的腳踏車及抗阻運動為主;非透析日的運動以4 000步[12]以上的健走為主。透析日要求患者佩戴院內心電監護及統一發放的院外用運動手環,以實現計步與心率監測。以最大靶心率為客觀安全指標,以患者主訴為主觀安全指標。
透析日運動方案的制訂遵循《我國成人慢性腎臟病患者運動康復的專家共識》[7],基于“僅僅增加體力活動就可以獲得有意義的長期益處”時理論[12-13],確定運動量由小至大。在每次透析開始60~120 min后進行,單次運動時間30~45 min,并個體化動態調整。具體運動流程為:(1)患者進行運動前的身心準備;(2)5 min被動腳踏車運動→20 min主動腳踏車運動→5 min被動腳踏車運動→10次1組的肢體伸展及屈曲(透析通路側的肢體除外)→5次1組0.5~1.0 kg漸進增加的抗阻運動(運用啞鈴等工具完成)→放松運動;(3)下機后肌肉拉伸。其中,腳踏車的運動強度可通過阻力和速度的設定進行調節,以患者能接受的最大強度為宜。能完成每周至少2次的腳踏車運動及3次的健步走運動,則視為運動達標。
1.2.2 制訂健康教育方案:(1)觀察組。采用三方賦能聯合知信行健康教育模式進行干預。本研究將“知信行”理念融入“三方賦能”過程中,即由醫護、患者主要照顧者、患友共同向目標患者傳遞運動知識,讓患者樹立運動信念、培養運動行為,使患者的運動行為由被動變為主動,從而更好地掌握運動知識,保持運動熱情。傳統賦能理論強調護患共同參與,本研究在此基礎上增加患者的主要照顧者、患友作為共同賦能者,賦能內容各有所側重,其中護士強調治療屬性,患者主要照顧者強調家庭屬性,患友強調社會屬性。具體實施分三階段進行。① 賦能第一階段,傳遞運動知識(形成期,1個月)。邀請全體患者及患者主要照顧者參加“運動康復動員會”,由護士長作為負責人分發運動指導手冊,上傳相關視頻,成立“運動康復之家”微信群。邀請腎內科醫師、康復治療師傳遞前沿運動成果,陳述運動的重要意義并分享成功案例,運用半結構式訪談了解并解答患者在運動過程中可能遇到的疑惑及困難。鼓勵患者主要照顧者通過日常宣教或網絡途徑收集運動有益的信息并分享至微信群,增強患者的運動動機。患者之間形成激勵機制,如打卡“運動日志”小程序,并上傳每日行走步數或其他運動情況及感受。鼓勵以自制小視頻的方式分享自己已經進行的不同趣味性運動,如太極拳、八段錦、瑜伽等,供群內其他成員參考學習。② 賦能第二階段,樹立運動信念(初探期,1個月)。經過第一階段的干預,患者有不同程度的運動需求并樹立了長期運動的信念,醫務人員及時收集并記錄運動頻率、運動方式及運動量。同時,基于患者個性特征及生活方式強化個體運動方案。由于運動量的逐步增大可能帶來軀體及心理不適,鼓勵患者積極表達情感。邀請康復治療師及緩和醫療專科護士進行疼痛的分級及管理,運動期間運用音樂療法、芳香療法等輔助方式,使患者保持最佳運動狀態。在此階段,患者主要照顧者負責患者非透析日的運動監督,給予情感上的支持及身體力行的陪伴。研究者在透析前1 d重新分配患者次日透析座位,將運動水平較好的患者與運功水平較差的患者相鄰,以便發揮運動的引領示范作用,改善患者的運動積極性。③ 賦能第三階段,培養運動行為(成熟期,1個月)。充分發揮患者的主觀能動性,將運動決定權還給患者,但采取適時提問的督促策略。如“您希望今天的運動量是多少,有什么感受,需不需要增加運動量?”“您制定的運動目標都達到了嗎?”“您還想探索其他的運動方法嗎?”,使患者慢慢承擔起在運動康復中的完全責任,提高自我管理意識和自我效能。定期舉辦運動康復分享會,邀請運動水平較好的患者將自己的階段性運動心得結合自制PPT向全中心MHD患者講授,邀請腎內科、康復醫學科、腸內腸外營養科的專家現場觀看并點評、指導。鼓勵患者與其主要照顧者、患友之間相互陪伴和監督,并鼓勵患者自發組織院內外集體運動類活動,強化患者社會屬性,以獲得更高的康復目的。
(2)對照組。采用健康教育方式,與觀察組分區域透析,透析時由當日責任護士進行運動康復動員,講解運動益處、解答運動疑惑,督促患者養成自主、定期運動的習慣,及時評估運動量并調整運動策略,建立院內交班本、院外微信群,與下一透析日責任護士進行交接、與患者及主要照顧者保持溝通,督促患者落實運動計劃。兩組均干預3個月。
1.3 評價指標 (1)干預3個月后,比較兩組患者運動康復退出情況、運動達標情況及運動所致的不良事件發生情況。(2)分別于運動前、運動1個月后、運動3個月后評價兩組患者匹茲堡睡眠質量指數(Pittsburgh Sleep Quality Index,PSQI)[14]。該量表包括主觀睡眠質量、入睡時間、睡眠時間、睡眠效率、睡眠障礙、催眠藥物使用、日間功能障礙共7個維度。每個維度按0~3分計算,累計評分為PSQI總分,范圍為0~21分,評分越高表示睡眠質量越差。該量表Cronbach α系數為0.84。(3)分別于運動前、運動1個月后、運動3個月后評價兩組患者中文版36項健康調查量表(36-Item Short-Form Health Survey,SF-36)[15]評分情況。該量表包括8個方面,生理功能、生理職能、軀體疼痛、總體健康、活力、社會功能、情感職能、精神健康,前4項平均分記為生理健康領域(Physical Component Summary,PCS)評分,后4項的平均分記為心理健康領域(Mental Component Summary,MCS)評分。PCS、MCS各自最后評分參照領域取值范圍參數進行百分制換算,得分范圍為0~100分。得分越高表示該項生活質量越好,量表Cronbach α系數為0.86~0.96。
1.4 統計學分析 采用SPSS 23.0軟件進行統計學分析。計數資料以例數和百分比表示,比較采用χ2檢驗;正態分布的計量資料以(x±s)表示,組間比較采用成組t檢驗,重復測量資料采用重復測量方差分析,當結果拒絕球對稱假設檢驗時,使用Greenhouse-Geisser校正自由度。以P<0.05為差異具有統計學意義。
2 結 果
2.1 兩組患者運動康復退出情況、運動達標情況、運動不良事件發生情況的比較 對照組有8例(22.2%,其中運動易口渴3例、家務繁忙3例、主要照顧者不支持2例)退出運動干預,均由于患者主觀因素導致,觀察組有2例(4.8%,須行腎移植)退出運動干預,為客觀因素導致,觀察組退出率低于對照組(χ2=4.062,P=0.044)。干預3個月后,觀察組運動達標人數為40例(95.2%),高于對照組的25例(69.4%)(χ2=9.286,P=0.002)。兩組患者干預過程中均未發生由于運動導致的不良事件。
2.2 兩組患者運動前后PCS、MCS、PSQI評分的比較 兩組患者PCS、MCS、PSQI評分比較,差異均有統計學意義(F組間=4.147,P組間=0.045;F組間=4.833,P組間=0.031;F組間=10.033,P組間=0.002),運動3個月后,觀察組患者PCS、MCS評分高于對照組,PSQI評分低于對照組(均P<0.05);兩組患者PCS、MCS、PSQI評分均有隨時間變化的趨勢(F時間=67.840、30.354、65.313,均P時間<0.001);分組與時間之間存在交互效應(F交互=18.515,P交互<0.001;F交互=7.757,P交互=0.005;F交互=5.513,P交互=0.015)。見表2。
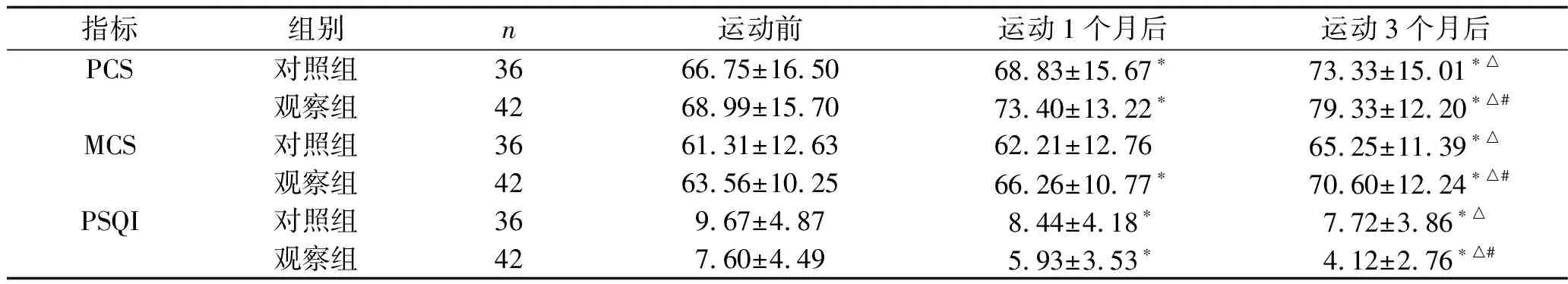
表2 兩組患者PCS、MCS、PSQI評分的比較(x±s,分)
3 討 論
研究顯示,MHD患者對運動的認知及依從性較差,體力活動水平低于健康人群[16]。造成這一現象的原因是多方面的,除患者主觀因素外,醫務人員的宣教不足也是原因之一。目前國內外對于透析期間運動干預的運動強度、時機、效果控制尚無統一標準,導致醫務人員在對患者進行運動康復宣教時沒有標準可依。戴祺潔等[17]研究發現,有高達35.81%的透析患者從未聽說過運動康復。有研究顯示,在透析過程中進行低強度持續力量訓練(如關節旋轉、屈伸)、模擬腳踏車運動和以瑜伽為基礎的有氧運動訓練是安全和有效的[18-19],MHD患者的運動方式也逐漸個體化[20]和家庭化[21]。因此,筆者認為運動方式的選擇權應交還給患者。但隨著透析齡的增長,MHD患者承受著疾病帶來的疼痛和透析治療帶來的困擾,在治療過程疼痛、疲乏、皮膚瘙癢感等癥狀很容易讓患者產生運動會引起軀體不適的錯覺,這種錯誤的認識使患者難以完成有效地運動強度。
賦能理論認為只有促進慢性病患者提升自我效能并參與疾病管理,才能獲得最好的身心康復效果,而知信行理論則強調循序漸進的健康教育過程,即獲取知識、產生動機、促進行為。本研究將醫護、患者主要照顧者與患友的共同支持作用豐富賦能理論,即三方共同賦能,并結合知信行健康教育模式對觀察組患者進行干預,結果顯示,觀察組患者的退出率低于對照組,運動達標情況優于對照組(P<0.05),且兩組患者均未發生由于運動導致的不良事件。這提示基于醫護人員、患者主要照顧者、患友的三方賦能理論聯合知信行健康教育模式,有效提升了MHD患者的運動意識,保持了患者的運動積極性。原因可能是,采用賦能理論、知信行理論對患者進行運動干預,能夠給患者充分的運動保護,消除患者對運動風險的顧慮;其次,運動中的趣味性探索和周圍人對患者的鼓勵支持,增強了患者運動的樂趣和信心;而科學的運動指導和高頻率的宣教,增強了患者的運動意識。
過于依賴照顧者的照顧也是造成MHD患者運動水平低下的原因之一。本研究對觀察組患者進行干預時,還邀請患者主要照顧者參加運動康復動員會,讓照顧者對患者病情有了進一步的認識,并能準確評估適于患者的運動方式,鼓勵并督促患者進行運動。這與近年來積極倡導的“同伴支持教育”[22]“患者及主要照顧者共同參與患者安全管理”[23]的理念不謀而合。本研究結果顯示,干預后觀察組患者PCS、MCS、PSQI評分優于對照組,且隨干預時間的延長,其效果愈加顯著。提示基于三方賦能聯合知信行健康教育模式的運動干預可以改善患者睡眠質量,提高生活質量。原因可能是,科學的運動方案、全面的身心追蹤、高度的安全保障發揮了重要作用,而在長期的運動過程中,三方交流密切,無形中緩解了患者的焦慮情緒,從而改善其睡眠質量。
綜上所述,三方賦能聯合知信行健康教育模式可以提高MHD患者的運動意識,改善患者的睡眠質量和生活質量,具有積極的臨床價值。

