針灸結合疏肝理氣方劑治療中風抑郁癥對患者神經功能的影響
朱乾威
中風抑郁癥在神經內科臨床上述屬于常見的一種腦卒中后遺癥,對患者身體健康及生活安全會造成嚴重影響[1],且中風的發病率在逐年增加[2]。調查顯示,超過半數的過往無精神異常的中風患者會發生抑郁癥,中風后抑郁癥的發病率高峰階段在中風后的3~6個月,發病后2年內抑郁癥發生率高達50%[3,4]。中風抑郁患者中女性比例明顯高于男性[5]。當前臨床針對中風抑郁患者,主要根據其實際病情實施有靶向性的綜合干預方案進行治療,但是因為患者存在個體差異,導致臨床療效并不理想,祖國醫學在治療精神疾病方面具有獨到的優勢,其中中醫藥物、針灸等方法應用極為廣泛。鑒于此,本研究重點分析針灸結合疏肝理氣方劑對中風抑郁患者神經功能等影響。
1 資料與方法
1.1 一般資料 選取2019年10月至2020年10月我院收治的中風抑郁癥患者60例,隨機數字表法分為對照組與研究組,每組30例。對照組中,男10例,女20例;年齡60~79歲,平均年齡(68.10±2.40)歲;病程12~36個月,平均(25.50±2.50)個月。研究組中,男8例,女22例;年齡60~80歲,平均年齡(68.00±2.50)歲;病程12~38個月,平均(25.60±2.40)個月;2組一般資料差異無統計學意義(P>0.05),具有可比性。在醫院倫理委員會監督下開展本研究。
1.2 納入與排除標準
1.2.1 納入標準:①符合《腦血管疾病臨床診療指南》中關于中風抑郁癥的相關標準;②年齡>18歲;③專人講解研究內容后自愿性質加入。
1.2.2 排除標準:①治療過程中,不能主動配合,有抵觸情緒或行為,嚴重影響治療工作;②惡性腫瘤、凝血功能障礙等疾病。
1.3 方法 患者入院后,醫護人員均給予中風抑郁健康教育,對患者疾病復發因素展開評估,對癥進行干預,如協助其進行康復運動鍛煉、給予飲食指導等,同時進行平衡水電解質、降壓、調脂及抗栓等常規治療。1.3.1 對照組:口服使用鹽酸舍曲林片(浙江京新制藥,規格:50 mg)治療,1次/d,1片/d,連續用藥3個月。
1.3.2 研究組在對照組基礎上使用針灸結合疏肝理氣方劑治療。
1.3.2.1 針灸:指導并協助患者選擇仰臥體位,取其梁丘穴、神門穴、足三里穴、膻中穴、太沖穴等,皮膚常規進行消毒,平瀉平補法操作,患者有局部酸脹感覺,得氣后留針30 min,1次/d,周一至周六治療,周日休息,連續針灸治療3個月。
1.3.2.2 疏肝理氣方劑:北芪50 g、當歸30 g、白芍及郁金各20 g、桃仁、川穹、水蛭、柴胡、地龍、紅花、炙甘草、菖蒲及香附各15 g,溫水煎服,1劑/d,1個療程為28 d,共2個療程。
1.4 觀察指標
1.4.1 患者抑郁癥狀評分:干預前后采用漢密頓抑郁量表(HAMD)對患者抑郁癥狀進行評價。HAMD量表評分≤7分表示心理狀態正常,無抑郁情緒;評分8~17分表示可能存在抑郁情緒或抑郁情緒不嚴重;評分18~24分,存在抑郁情緒;評分≥25分抑郁癥狀程度嚴重。
1.4.2 焦慮癥狀評分:干預前后采用漢密爾頓焦慮量表(HAMA)進行評價。HAMA量表評分≤7分表示心理狀態正常,無焦慮情緒;評分8~13分表示可能存在焦慮情緒;評分14~21分表示存在焦慮情緒;評分≥22分表示焦慮情緒嚴重。
1.4.3 神經功狀況:干預前后采用美國國立衛生研究院卒中量表(NIHSS)對患者神經功能狀況進行評價。NIHSS量表總分42分,包括11個項目,神經功能缺損情況越嚴重則評分越高。
1.4.4 血漿皮質醇(Cor)、神經肽Y水平變化:干預前后清晨抽取患者3 ml的外周靜脈血,按照每分鐘3 000 r/min標準離心處理10 min,血漿分離后,取樣本在24 h完成含量檢測。
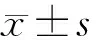
2 結果
2.1 2組患者抑郁癥狀評分比較 干預前,2組患者抑郁癥狀評分差異無統計學意義(P>0.05);干預后,研究組抑郁癥狀評分低于對照組(P<0.05)。見表1。
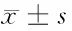
表1 2組患者抑郁癥狀評分比較 n=30,分,
2.2 2組患者焦慮癥狀評分比較 干預前,2組患者焦慮癥狀評分差異無統計學意義(P>0.05);干預后,研究組焦慮癥狀評分低于對照組,差異有統計學意義(P<0.05)。見表2。
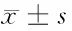
表2 2組患者焦慮癥狀評分比較 n=30,分,
2.3 2組患者神經功能癥狀評分比較 干預前,2組患者神經功能評分差異無統計學意義(P>0.05);干預后,研究組神經功能評分低于對照組,差異有統計學意義(P<0.05)。見表3。
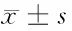
表3 2組患者神經功能評分比較 n=30,分,
2.4 2組患者血漿Cor、神經肽Y水平比較 干預前,2組血漿Cor、神經肽Y水平差異無統計學意義(P>0.05);干預后,研究組血漿Cor水平低于對照組(P<0.05),神經肽Y水平高于對照組(P<0.05)。見表4。
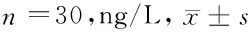
表4 2組患者神經功能評分比較
3 討論
祖國醫學認為中風抑郁癥是“郁證”和“中風”的合病,認為該疾病的發生是在中風基礎上,受風、痰、瘀所致氣血不暢,肝功能失衡而出現抑郁情況[6]。中風抑郁癥患者病情有中風疾病的特點還有抑郁癥的情志不暢特點,兩病互為因果,從而導致病情加重[7,8]。中風后情志不暢,容易導致肝失條達,從而又使其抑郁狀態加重。因此給予患者及時有效的治療干預,以緩解其抑郁情況,提高臨床療效[9]。以往西藥治療雖效果理想,但需長期用藥,很濃郁容易引起各種不良反應,影響用藥依從性及預后質量[10]。
中醫藥治療具有經濟安全的優勢,逐步適用于臨床各領域,另外中醫藥治療方式多樣化,可對癥治療,目前針對慢性疾病的治療中已取得可喜成績。疏肝理氣方劑中北芪具有補氣養血的功效,柴胡可梳理肝臟內郁結,香附可行氣解郁,紅花具有活血通淤功效,水蛭可清淤活血,菖蒲性溫,入心經、肝經,具有化濕醒神的功效。眾藥聯合使用不僅能夠標本兼顧,補血益氣活血化瘀的同時還能疏肝理氣,寧精安神[11,12]。疏肝理氣方劑中活血化瘀,補氣養血,疏肝理氣,解郁安神,達到雙管齊下,既兼顧中風治療又可緩解抑郁癥狀,在古方支持下結合臨床研究經驗,藥物使用科學合理,藥方溫和,不燥不膩,可長時間用藥。中藥治療同時給予針灸治療,針灸選擇穴位以調理脾胃,益氣補元為主,治療所選主穴均能補元益氣,調養心神。梁丘穴能夠抑制胃經經水下泄,可起到益氣調血功效,足三里則是神志病的關鍵只來穴位,肝經的水濕風氣由太沖穴上行,針灸可起到疏肝養血的效果,針刺諸虛偽能夠起到安神開智,疏肝益氣的效果[13]。本研究顯示,干預前2組患者抑郁、焦慮癥狀評分、神經功能差異無統計學意義(P>0.05),干預后研究組抑郁、焦慮癥狀、神經功能評分高于對照組(P<0.05)。
研究資料指出,中風抑郁癥患者的發病機制與卒中后抑郁的發病機制主要與中神經系統中各激素分泌水平之間有關[14]。疏肝理氣方劑可疏肝理氣,解郁安神,緩解抑郁癥狀,同時活血化瘀,補氣養血改善卒中后神經功能恢復效果。腦部分泌大量的神經肽Y,是由36個氨基酸組成,如果該物質水平降低,機體則會出現各種不良反應,針灸時所選穴位均為對癥治療,減少持續性應激刺激,可有效靜止腦部神經組織的刺激反應[15]。本研究結果顯示,干預前2組患者血漿Cor、神經肽Y水平差異無統計學意義(P>0.05),干預后研究組患者血漿Cor水平低于對照組(P<0.05),神經肽Y水平高于對照組(P<0.05)。采取中醫疏肝理氣方劑治療不僅可以減少西藥治療對患者的不良作用,還可以最大程度改善患者的神經功能,提升患者的預后效果。
綜上所述,中風抑郁癥患者接受針灸結合疏肝理氣方劑治療可改善自身臨床癥狀,對患者神經功能緩解具有積極作用,具有較高的臨床推廣價值。

