口腔頜面部惡性腫瘤患者術后生活質量調查及其影響因素分析
黃麗文 黃愛嫻
口腔頜面部惡性腫瘤(OMMs)好發于口底、上頜竇、頜骨等頜面部組織,5 年生存率不足60%[1-2]。手術是治療OMMs 的首選方式,但因其解剖部位特殊,手術操作會在一定程度上破壞口腔正常功能和面部外觀,影響吞咽、咀嚼、語言等功能,再加上疾病對患者造成的社會壓力,易導致患者出現多種心理問題,影響患者的身心康復與生活質量[3-4]。若能早期了解影響OMMs 患者術后生活質量的相關危險因素,指導臨床制訂針對性防治措施,對提高術后患者生活質量具有積極意義。本研究選擇2020 年1 月-2021 年11 月在中山大學附屬第一醫院行手術治療的98 例OMMs 患者,分析OMMs患者術后生活質量現狀及其影響因素,為制訂康復措施提供理論參考,現報道如下。
1 資料與方法
1.1 一般資料 以方便抽樣方式選擇2020 年1 月-2021年11月在本院行手術治療的98 例OMMs 患者。納入標準:(1)首次接受手術治療;(2)外科手術切除原發病灶;(3)經術后切除組織病理檢查證實為OMMs;(4)年齡≥18 歲;(5)意識清楚。排除標準:(1)遠處轉移;(2)術前3 個月接受化療等抗腫瘤治療;(3)合并精神疾病;(4)疾病復發;(5)預計生存期不足1 年;(6)合并其他惡性腫瘤。男55 例,女43 例;年齡42~78 歲,平均(62.32±2.14)歲;下頜骨節段切除:有48 例,無50 例;文化程度:初中及以下33 例,高中及以上65 例。本研究經醫院倫理委員會審核批準,患者均簽署知情同意書。
1.2 方法 采用調查問卷的方式收集患者年齡、性別、文化程度、職業、醫療費用支付方式、感染、婚姻狀況、頸淋巴清掃術、皮瓣移植修復、下頜骨節段切除、傷口疼痛、家庭人均月收入、社會支持、吞咽功能障礙等資料。(1)用社會支持評定量表(social support rating scale,SSRS)評估患者社會支持情況,包括客觀支持(1~22 分)、主觀支持(8~32 分)、對支持的利用度(3~12 分),分值越高則社會支持度越高[5]。(2)吞咽功能用洼田飲水試驗評分標準評估,患者取端坐位,口服溫開水30 mL。可一次性順利咽下,無嗆咳現象為1 級;無嗆咳現象,分2 次及以上咽下為2 級;能一次性咽下,但有嗆咳現象為3 級;分≥2 次咽下,有嗆咳現象為4 級;有頻繁的嗆咳現象,不能全部咽下為5 級。3~5 級表示患者存在吞咽功能障礙[6]。(3)生活質量用華盛頓大學生存質量問卷(university of Washington quality of life questionnaire,UW-QOL)量表評估,包含疼痛、肩功能、行動、吞咽、外貌、語言、娛樂、情緒、咀嚼、唾液分泌、味覺、焦慮等12 個條目,每個條目0~100 分,評分高者生存質量越好,結果取各條目的平均分,分值>76 分表示生活質量好,反之表示生活質量差[7]。
1.3 觀察指標 分析OMMs 患者術后生活質量現狀及其影響因素。
1.4 統計學處理 應用SPSS 21.0 軟件分析數據,計量資料用()表示,計數資料以率(%)表示,用χ2檢驗,多因素使用logistic 回歸分析,檢驗水準α=0.05,P<0.05 為差異有統計學意義。
2 結果
2.1 OMMs 患者術后生活質量現狀 OMMs 患者術后生存質量評分為(63.59±4.56)分,其中生活質量好(>76 分)42 例(42.86%),生活質量差(≤76 分)56 例(57.14%)。
2.2 影響OMMs 患者術后生活質量的單因素分析 單因素分析顯示,是否有下頜骨節段切除、吞咽功能障礙、不同社會支持的OMMs 患者術后生活質量評分比較,差異均有統計學意義(P<0.05)。不同性別、年齡、文化程度、職業、醫療費用支付方式、感染、婚姻狀況、頸淋巴清掃術、皮瓣移植修復、傷口疼痛、家庭人均月收入OMMs 患者的生活質量評分比較,差異均無統計學意義(P>0.05),見表1。
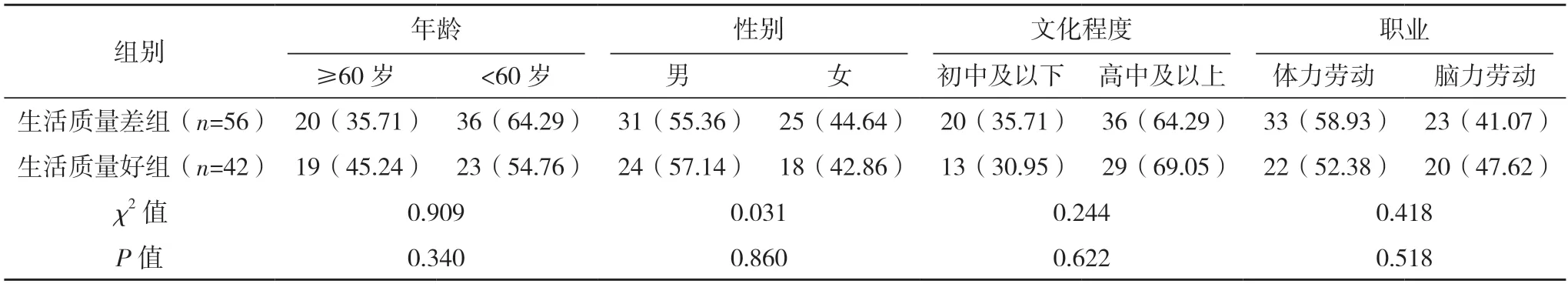
表1 影響OMMs患者術后生活質量單因素分析[例(%)]
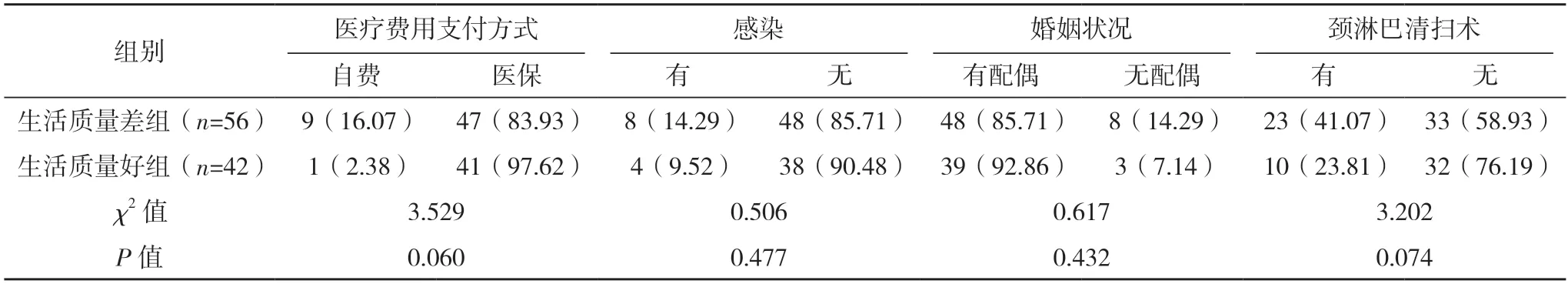
表1 (續)
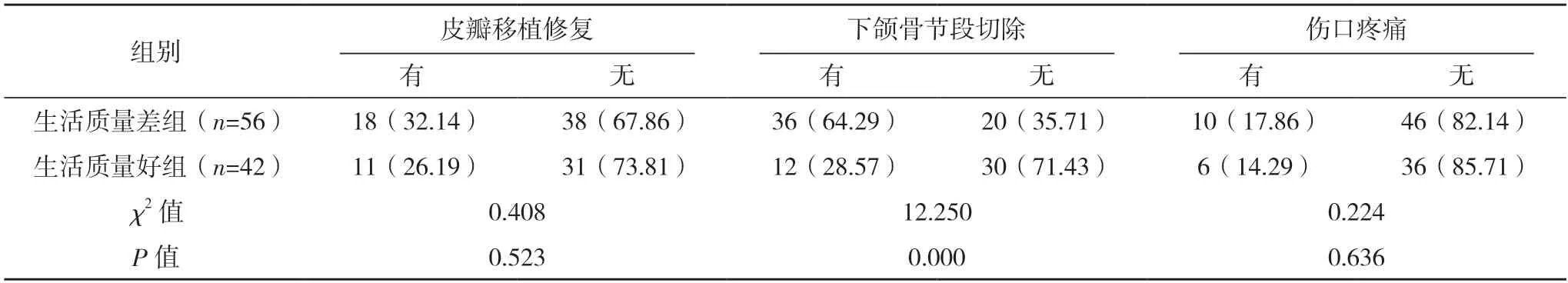
表1 (續)
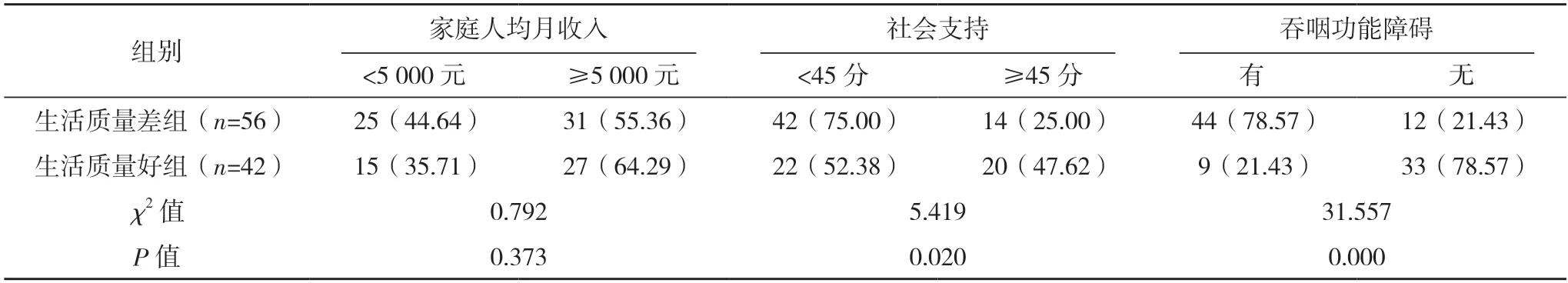
表1 (續)
2.3 影響OMMs 患者術后生活質量的多因素logistic回歸分析 多因素logistic 回歸分析顯示,下頜骨節段切除、社會支持<45 分、吞咽功能障礙是OMMs 患者術后生活質量差的危險因素(P<0.05)。見表2、3。

表2 影響OMMs患者術后生活質量的變量賦值情況
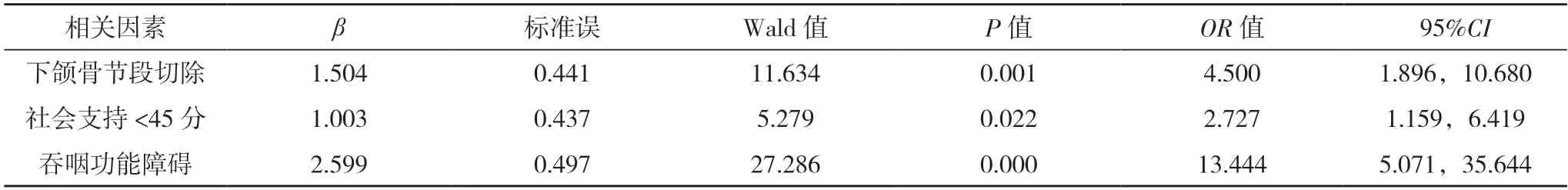
表3 影響OMMs患者術后生活質量的多因素分析
3 討論
3.1 OMMs 患者術后生活質量現狀 本研究中,OMMs 患者術后生存質量評分為(63.59±4.56)分,其中生活質量好42 例(42.86%),生活質量差56 例(57.14%),提示OMMs 患者術后生存質量偏低。原因在于,OMMs 腫瘤部位特殊性,對患者進食、發音和面部美觀造成直接影響[8-9];腫瘤的轉歸和預后具有不確定性,加上手術本身屬于強烈的“應激源”,可導致患者出現語言不清、顏面毀容、吞咽困難、進食嗆咳等障礙,使其感到自己成為家庭和社會負擔,易產生焦慮、自卑、抑郁、失落等不良情緒,當不良情緒無法用行為或/和語言正常宣泄時便會被抑制,會以器官語言形式出現,形成腰痛、頭痛、肌肉酸痛、呼吸困難等軀體化癥狀,進而降低患者的生活質量[10-12]。
3.2 OMMs 患者術后生存質量的影響因素分析 本研究中,下頜骨節段切除、社會支持<45 分、吞咽功能障礙是OMMs 患者術后生活質量差的危險因素(P<0.05)。原因在于:(1)下頜骨節段切除。下頜骨是頜面部重要組成部分,可為牙齒、肌肉形成附著而組成顳下頜關節,并協助完成口腔咀嚼、吞咽、發音功能。下頜骨節段切除會直接損傷患者咀嚼功能、發音功能及吞咽功能,造成面部塌陷,影響面部美觀,還會導致患者出現一系列心理問題,術后生存質量明顯降低[13-14]。(2)社會支持<45 分。社會支持一般來源于團體、家庭、朋友,良好的社會支持可為患者提供良好的物質、經濟支持,使患者感受到被支持、尊重、理解和關心,改善患者滿意程度和情感體驗,減輕其心理負擔,以積極、樂觀的心態面對疾病,提高治療配合度與參與度,有助于加快術后恢復進程,提高生活質量[15-17]。在日常生活中,醫務工作者和家屬給予患者充分支持,密切關注其身心需求,體諒、尊重患者,并營造和諧、積極的康復環境,確保患者獲得悉心的生活照護與情感支持,進一步緩解其心理負擔,有助于提高患者生活質量。(3)吞咽功能障礙。吞咽涉及食團準備和轉運過程,舌、唇、下頜等器官均參與了此期的活動,OMMs 患者因口腔組織缺失和瘢痕形成會影響上述過程的進行,導致患者出現吞咽功能障礙,直接限制對食物的選擇和攝取,降低患者術后營養狀況,易發生營養不良,損害疾病康復進程,降低生存質量[18-20]。
綜上所述,OMMs 患者術后生存質量偏低,下頜骨節段切除、社會支持<45 分、吞咽功能障礙是OMMs 患者術后生活質量差的危險因素。

