基于IMB模型的護理對老年全髖關節置換術后康復訓練依從性及關節功能恢復的影響
楊汝珍,秦衛芳
寶應縣第二人民醫院,江蘇225800
全髖關節置換術為骨科臨床常見的重建性外科手術類型,用于創傷性髖關節受損、退行性髖關節損傷等疾病的治療[1]。受年齡影響,老年人骨質疏松加劇,髖關節受損風險增加,盡管全髖關節置換術可解除關節部位疼痛感,使關節活動度、穩定性得以保持,但術后康復期較長,對于病人的康復自我效能感及依從性提出較高要求[2-3]。老年全髖關節置換病人大多缺乏術后康復訓練專業知識,傳統護理措施以護理人員為主導進行,效果有限,難以進一步提升康復訓練依從性及關節功能恢復效果[4]。基于信息-動機-行為技巧(IMB)模型護理是一種新型護理方案,強調提供具有作用的信息,促進病人態度發生變化,建立起特定性、健康的行為模式,從而提升病人護理效果[5]。近年來,本院對老年全髖關節置換病人應用IMB模型護理,為分析病人的訓練依從性及關節恢復情況,選取2019年1月—2021年1月本院接收的122例老年全髖關節置換術后病人展開研究,現報道如下。
1 對象與方法
1.1 研究對象
選取2019年1月—2021年1月本院接收的122例老年全髖關節置換術后病人,按電腦數字表法隨機分為對照組和觀察組,各61例。納入標準:①符合《臨床骨科診斷與治療》中相關標準,具有全髖關節置換術適應證[6];②年齡60~79歲;③單側病變,首次接受全髖關節置換術,且由同一組醫師操作,手術順利,生命體征平穩;④文化水平為小學及以上;⑤知曉各項研究內容,已簽署知情同意書。排除標準:①病歷資料不全;②既往肢體功能障礙或殘疾;③病理性骨折;④合并其他類型運動系統病癥;⑤術后出現嚴重性并發癥;⑥精神、認知、智力、意識、語言或聽力障礙;⑦惡性腫瘤。對照組中,男35例,女26例;年齡60~79(69.91±3.02)歲;疾病類型:3例股骨頸骨折,27例髖關節骨性關節炎,11例髖臼發育不良,20例股骨頭壞死。觀察組中,男36例,女25例;年齡60~77(69.82±3.00)歲;疾病類型:4例股骨頸骨折,26例髖關節骨性關節炎,10例髖臼發育不良,21例股骨頭壞死。兩組性別、年齡等一般資料比較,差異均無統計學意義(P>0.05),具有可比性。本研究符合《赫爾辛基宣言》。
1.2 研究方法
1.2.1 觀察組
術后予以常規護理:密切監測病人生命體征,觀察患肢溫度、皮膚狀況與腫脹情況,安撫病人情緒,并介紹全髖關節置換術后康復知識,包括方法、途徑、注意事項等,予以答疑,術后次日起指導展開關節活動、肌力訓練,并逐漸過渡至日常生活能力訓練,出院時加強康復指導,囑咐病人按照計劃內容堅持訓練,并制定復診計劃。
1.2.2 觀察組
在對照組的基礎上予以基于IMB模型護理干預,具體如下:
1.2.2.1 組建干預團隊
由科室護士長(組長)、主治醫師(1名)、主管護師(1名)及經驗豐富的護理人員(4名)組建干預小組,組長組織成員對全髖關節置換術后康復護理及IMB模型護理等專業知識進行培訓,所有成員考核合格后上崗。小組成員共同分析病人疾病情況、手術狀況、認知水平、康復需求、機體功能等信息,IMB模型制定護理干預計劃,并加以落實。
1.2.2.2 信息(information,I)干預
以“老年全髖關節置換術”“康復訓練”等為關鍵詞,在維普數據庫、萬方數據庫及中國知網中搜索相關文獻,再咨詢專家意見,自制全髖關節置換術后康復訓練知識及需求問卷,內容包含康復訓練知識知曉情況、康復訓練需求情況2個方面,共10個條目。于病人入院時進行一對一溝通,發放問卷并指導填寫,了解病人康復需求情況,予以耐心解疑,再結合需求狀況加強圍術期信息干預,于治療、護理間歇階段進行,每次30 min,共5次。
1.2.2.3 動機(motivation,M)干預
于病人展開動機訪談,以循序漸進為原則加強護理干預。①無意圖階段:問卷填寫、收集完成后,加強與病人及其家屬的密切溝通,拉近護患關系,鼓勵病人傾訴內心顧慮,于交流中了解病人實時心理狀態、日常喜好、性格特征等,予以尊重、理解與同情。該階段進行1次信息支持。②意圖階段:依據病人認知狀況、期待獲取相關知識的途徑,合理運用圖片、文字、音頻及視頻等技術,以通俗語言對病人進行健康教育,重點介紹康復訓練的方法、意義及重要性,強調配合訓練對于病情轉歸的積極作用,增強其認知,提升康復訓練意識,規范態度。該階段,結合病人康復知識認知情況,判斷信息支持展開頻次,控制為1~3次。③準備階段:病人對于健康知識的需求存在不同側重點,根據其具體需求情況,針對性詳細介紹該部分內容,進一步增強病人認知,再結合其康復期望,共同制定康復訓練計劃,并協助病人明確訓練目標。④改變階段:訓練前,引導病人對訓練計劃進行回顧,詢問病人身心準備情況、訓練計劃與內容是否需要進行調整等,確定無異后,根據計劃內容指導展開康復訓練,并對訓練情況作階段性評價,判斷目標是否達成,再結合病人訓練現狀對計劃內容作合理調整與完善。⑤維持階段:制定隨訪計劃,取得病人家屬及親友的配合,共同監督、協助病人堅持進行康復訓練,確保訓練工作的連續性、有效性。
1.2.2.4 行為技巧(behavioral,B)干預
術前以健康教育為重點,指導病人開展臥床大小便、患肢被動、主動及日常生活能力等訓練,使其充分掌握訓練內容與方法,術后再根據相應計劃內容展開訓練項目。
1.3 觀察指標
①康復自我效能:入院時、術后5 d、出院時、術后1個月、術后3個月時,采用康復自我效能量表(SER)評定兩組康復自我效能,該量表包括應對自我效能和訓練自我效能2個維度,共12個條目,每個條目采用0~10分計分,量表總分0~120分,得分越高,表明康復自我效能較高[7]。②康復訓練依從性:護理前、術后5 d、出院時、術后1個月、術后3個月時,采用老年人工髖關節置換病人康復功能鍛煉依從性量表評估兩組康復訓練依從性,該量表含10個條目,每個條目采用1~4分計分,總分10~40分,得分越高表明康復訓練依從性越高[8]。③功能獨立性:護理前、出院時、術后1個月、術后3個月時,采用獨立功能得分評估表(FIM)評估兩組功能獨立性,該評估表包括18個項目,每個項目均以1~7分計分,總分18~126分,分數越高表明功能獨立性越高[9]。④關節功能恢復效果:護理前、出院時、術后1個月、術后3個月時,采用髖關節功能Harris評分評估兩組關節功能,該量表包括活動度、疼痛、畸形及功能4個維度,總分0~100分,得分越高表明關節功能恢復效果優越[10]。
1.4 統計學方法
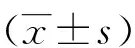
2 結果
2.1 康復自我效能(見表1)
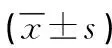
表1 兩組SER得分比較 單位:分
2.2 康復訓練依從性(見表2)
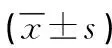
表2 兩組康復功能鍛煉依從性量表得分比較 單位:分
2.3 功能獨立性(見表3)
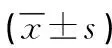
表3 兩組FIM得分比較 單位:分
2.4 關節功能恢復效果(見表4)
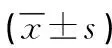
表4 兩組髖關節功能Harris評分比較 單位:分
3 討論
髖關節疾病在骨科臨床十分常見,以中老年群體為主要發生對象,隨著醫療技術進一步完善及全髖關節置換術適應證的擴大,全髖關節置換術成為臨床治療老年髖關節疾病病人的重要術式,并取得顯著效果,其已獲得醫生及病人的一致認可[11-12]。影響老年全髖關節置換術成敗的因素較多,關節功能恢復效果為其中一種影響因素,關節功能的恢復效果又依賴于術后康復訓練。有研究表明,老年全髖關節置換術后,通過加強專業護理,對于提升康復效果、促進病情轉歸具有重要意義[13]。
3.1 基于IMB模型的護理有助于提高老年全髖關節置換術后病人的康復自我效能及康復訓練依從性
IMB模型理論強調行為發生變化的必要條件為信息,決定性因素為動機,行為技巧為預防行為得以實施的自我效能。行為變化的前提即信息、動機及技能共同發揮作用,其中信息及動機是行為技巧得以產生、保持的前提[14]。基于IMB模型護理中,通過構建IMB模型,對病人現有健康行為方式進行評估,再制定能促進其健康行為發生變化的干預方案,從而進一步提升護理效果[15]。本研究結果顯示,觀察組的SER評分及康復功能鍛煉依從性得分均高于對照組,差異有統計學意義(P<0.05),提示基于IMB模型護理有助于提高老年全髖關節置換術后病人的康復自我效能及康復訓練依從性。基于IMB模型護理中,通過展開深度訪談,予以信息支持,以質性研究為途徑對病人的康復訓練知識知曉情況及康復訓練需求情況進行收集、評估,再根據病人具體需求進行宣教,制定個性化訓練計劃,并指導展開康復訓練,尊重病人主體地位,發揮其主觀能動性,主動轉變健康行為,增強康復自我效能,使病人積極參與至康復訓練的工作中,提升依從性。
3.2 基于IMB模型護理可促進病人的功能獨立性及關節功能恢復效果
本研究結果顯示,觀察組的FIM評分、髖關節功能Harris評分均高于對照組,差異有統計學意義(P<0.05),提示基于IMB模型護理還可促進病人的功能獨立性及關節功能恢復效果。基于IMB模型護理以病人康復需求、康復認知、機體狀況等為依據制定訓練計劃,循序漸進地展開康復訓練,結合病人情況進行酌情調整與完善,確保訓練計劃滿足病人需求,增強病人康復信念,并調動其積極性,使其掌握康復訓練行為技巧,并堅持展開訓練項目,改善預后水平,從而促使病人患肢功能恢復,促進功能獨立性及關節功能的進一步提升。
4 小結
綜上所述,給予老年全髖關節置換術后病人應用基于IMB模型護理的效果顯著,有助于增強病人的康復自我效能及康復訓練依從性,并且促進功能獨立性及關節功能恢復效果。受實際條件、時間與經費等因素影響,此研究局限于本院收治的老年全髖關節置換病人、疾病性質單一、病例樣本量有限、觀察時間短、指標少,后期需展開多中心、大樣本進行進一步研究,為老年全髖關節置換術后病人中應用基于IMB模型護理的臨床價值提供更多數據支持。

