老年糖尿病患者睡眠障礙的原因調查及針對性護理干預的應用效果
曾似錦 蔡紅英
(廈門大學附屬第一醫院,廈門,361000)
據國家統計局數據顯示,2019年底,我國≥60歲的老年人占總人口的18.1%,其中65歲以上老年人占總人口的12.6%,較2010的8.9%增加了3.7%,占老年人的69.34%,可見,我國老齡化進程呈逐年加快趨勢[1]。而老年人是糖尿病的主要患病人群,受疾病的困擾,多數老年糖尿病患者有焦慮抑郁的心理狀態并合并睡眠障礙。而長時間的睡眠障礙影響機體的應激、糖代謝,導致血糖水平不平穩,增加了糖尿病并發癥的發生率[2]。糖尿病與睡眠障礙相互影響,形成惡性循環,危害患者的生命健康。為此,本研究分析老年糖尿病患者睡眠障礙發生原因,同時觀察針對性護理干預對血糖和睡眠質量的影響,現報道如下。
1 資料與方法
1.1 一般資料 選取2019年1月至2020年12月廈門大學附屬第一醫院收治的老年糖尿病住院患者148例作為研究對象,按入院順序分為觀察組和對照組,每組74例。患者年齡70~97歲,病程1~25年,男115例,女33例。觀察組中男53例,女21例;平均年齡(85.08±4.69)歲。對照組中男62例,女12例;平均年齡(86.34±5.67)歲。一般資料經統計學分析,差異無統計學意義(P>0.05),具有可比性。本研究經我院醫學倫理委員會審批通過。
1.2 納入標準 1)符合WHO制定的糖尿病診斷標準的患者;2)合并睡眠障礙的患者;3)年齡7~97歲的患者;4)意識清醒,無智力障礙,可正常溝通的患者;5)對本研究知情同意,且簽署知情同意書的患者。
1.3 排除標準 1)合并其他嚴重疾病的患者;2)合并認知能力障礙者;3)合并惡性腫瘤者;4)顱腦外傷、腦卒中等中樞神經系統損傷引起的繼發性睡眠障礙者;5)有肢體功能障礙、偏癱等并發癥的患者;6)藥物依賴的患者;7)依從性差,中途退出本研究的患者。
1.4 護理方法
1.4.1 對照組 對照組患者給予常規護理干預,具體如下:1)環境干預。室溫18~22 ℃,濕度50%~60%,為患者提供安靜舒適的病房環境。病房主要以暖色為主,使患者感受到家人的溫暖。護理人員在護理患者的時候動作要平穩,避免不必要的噪聲。嚴格控制探視時間、探視人數和病房親友陪同人員。設置科學的就寢時間,吃飯看書時增加室內燈光亮度。如果需要在白天和晚上使用監控設備,要降低警報聲音,調暗燈光,并加強護理巡邏。2)自然因素干預。增加患者病房放置綠植的數量,定時開窗,注意通風,保持病房空氣清新。如果條件允許,每天協助患者在公園里做戶外活動。使用空氣過濾器和陰極氧離子空氣凈化器改善病房空氣質量。睡前用溫水浸泡全身,洗澡時放松肌肉,閉上眼睛,引導自己處于安靜狀態。3)用藥指導。護理人員抽查患者是否定時定量用藥,切勿隨意更改藥品、劑量,對需胰島素注射的患者給予正確注射方法,并囑其定期測量血糖,且進行記錄,若情況異常則應告知醫師處理。4)飲食干預。囑患者飲食應保證低糖、低鹽、低脂,充足的蛋白質攝取,應規律進食以保證血糖平穩;睡前忌劇烈運動,忌過飽,忌看電視劇等。5)運動干預。根據老年人體質指導患者做適宜的體育運動,如散步、打太極等,保證機體運動時避免對關節、心肺功能的影響;另指導患者做好足部護理,預防并發癥。6)心理護理。通過對患者進行糖尿病的病因、危害、控制措施的宣教,使其主動配合糖尿病的治療。觀察患者治療期間的心理狀態,多與其交流、溝通,尤其是處于悲觀狀態的患者,通過講解成功案例增加其的依從性和治療信心。
1.4.2 觀察組 觀察組在對照組常規護理的基礎上給予針對性護理干預。具體如下:1)評估患者的睡眠狀況。通過病史詢問、臨床表現、臨床檢查評估患者的睡眠狀況,同時結合匹茲堡睡眠質量指數量表(PSQI)評估患者的睡眠質量。2)營造睡眠良好的氛圍。合理安排患者作息時間,早上7:00準時起床,日間指導患者進行適量體能訓練以增加其疲憊感;19:00準時上床睡覺,病房溫濕度應適宜,通風透氣,調低或關閉非必要燈光,播放輕音樂增加患者睡意,調低呼叫器等鈴聲,護理人員操作中應輕走輕聲輕放儀器。3)使用非藥物干預睡眠。非藥物療法雖達不到藥物的快速作用,但長期來說效果更好,而且無不良反應,如認知行為療法,漸進性放松訓練法。通過認知行為療法改善患者人、已、事的認知,從而達到正確了解疾病知識;通過漸進性放松訓練法使患者盡快入睡,將二者聯合使用達到快速入睡,維持睡眠的雙重效果[3]。
1.5 觀察指標 1)通過自制的《老年糖尿病患者睡眠障礙原因調查表》分析睡眠障礙的原因,該表包括心理、生理、環境及飲食4個維度17個具體因素,患者主觀認為有該種因素則劃“√”,否則空白。2)觀察干預后2組患者的血糖水平(FBG、2 hPG)及睡眠時間。3)通過肢體運動功能評分表(FMA)評價護理效果,根據得分劃分為好至差4個等級,護理效果=(總病例數-護理差例數)/總病例數×100%。
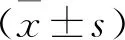
2 結果
2.1 148例老年患者睡眠障礙的原因分析 睡眠障礙的原因包括心理、生理、環境和飲食4個因素,心理因素中害怕疾病為52.70%;生理因素以尿多、運動量少、肢體麻木分別達到54.05%、55.41%、54.05%;環境因素中氣候、作息不規律均為23.65;飲食因素中晚餐過早等是導致睡眠障礙的主要因素。見表1。

表1 148例老年患者睡眠障礙原因調查結果
2.2 2組患者護理后FBG、2 hPG、睡眠時間比較 護理后,觀察組患者FBG、2 hPG水平均低于對照組,睡眠時間長于對照組,2組比較差異均有統計學意義(均P<0.05)。見表2。
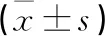
表2 2組患者護理后FBG、2 hPG、睡眠時間比較
2.3 2組患者護理總有效率比較 觀察組的護理總有效率為95.94%,對照組為74.32%,2組比較差異有統計學意義(P<0.05)。見表3。

表3 2組患者護理總有效率比較[例(%)]
3 討論
近幾年,隨著生活節奏的加快,睡眠障礙患者的年齡也呈現年輕化趨勢,但老年患者,尤其是合并慢性疾病的老年人是睡眠障礙的主要群體。睡眠障礙擾亂了人體的自然規律,且長期睡眠障礙也給人們的身心造成巨大傷害。糖尿病是一種以高血糖為特征的慢性疾病,是嚴重威脅人類健康的慢性病之一。根據國際糖尿病聯盟(IDF)2017統計,全球約有451萬糖尿病患者[4]。預計到2045年,全球糖尿病患者數量將達到6.29億。目前,我國是世界上糖尿病患者人數最多的國家。2015年的統計數據顯示,我國糖尿病患病率高達11.02%,其中老年糖尿病患者占2/3。老年人糖尿病患病率較高,患病者中90%以上為老年糖尿病。研究表明,60歲以上的糖尿病患病率已達20%以上,且數量將繼續增加[5]。老年糖尿病患者并發癥多,且其往往缺乏防治意識,飲食控制較差。糖尿病患者容易發生心血管疾病、腎臟疾病、神經病變、視力下降和下肢截肢等并發癥。這些并發癥大大增加了糖尿病患者的致殘率和死亡率,造成了巨大的社會壓力和經濟壓力。因受疾病的影響,糖尿病患者的生命質量也會低于健康人群[6]。老年糖尿病患者因衰老、身體功能下降、長期患病等因素導致的一系列疾病和經濟負擔,給患者及其家屬帶來了巨大的身心壓力。因此,如何提高糖尿病患者的生命質量已成為現代醫學領域有待解決的重大公共問題。研究表明,影響老年患者生命質量的因素包括一般社會人口學因素、疾病相關因素、心理因素、環境因素等諸多方面。
糖尿病合并睡眠障礙患者應在保證血糖平穩的同時提高睡眠質量,使二者處于良性循環狀態。為此,應在了解睡眠障礙發生原因的基礎上提出相應的干預措施[7]。老年人隨年齡增加,新陳代謝減緩,神經、血管等各方面身體功能呈下降趨勢,機體免疫力也隨之降低,屬于睡眠障礙易發人群;糖尿病患者受疾病的影響,嚴重者有三多一少、皮膚瘙癢等臨床特征,夜間醒來后再次入睡困難,還有部分患者因糖尿病并發癥影響睡眠。由于老年住院患者對環境較為敏感,加之其住院期間不熟悉病房環境,且部分患者無家屬陪伴感到孤獨也是導致睡眠障礙的重要原因,數據顯示,這部分患者約占70%[8]。患者的主觀心理因素也會影響睡眠,如其擔心醫療費用,缺乏家人關心,擔心低血糖,擔心治療效果等,負面情緒如若沒有得到疏導,將嚴重影響其睡眠質量;糖尿病目前尚不能痊愈,需終身服藥使血糖水平平穩,而長期服藥也會增加其不良情緒,且糖尿病腎病患者需服用利尿劑,其也會影響睡眠,或長期服用促進睡眠藥物,在更改劑量或停用后也會加重睡眠障礙;生活作息不規律,飲食不均衡也會增加睡眠障礙的發生[9]。本研究結果顯示,生理因素中尿多、運動量少、肢體麻木,環境因素中氣候、作息不規律,飲食因素中晚餐過早進食也是導致睡眠障礙的主要因素。
護理干預在改善老年糖尿病患者睡眠質量方面起著重要的作用,本研究結果顯示,護理后2組患者的血糖水平明顯下降,睡眠時間增加,護理效果明顯。其中觀察組患者血糖水平下降和睡眠時間增加的幅度更大。說明針對性護理干預在改善疾病,促進睡眠方面效果更好。其原因主要是通過常規的用藥指導、運動干預、飲食干預、心理干預使糖尿病患者得到規范化治療的同時,減少其治療的不良反應,促進疾病康復。同時通過評估患者的睡眠狀況,針對患者的睡眠障礙情況制定個性化護理方案,營造良好的睡眠氛圍,盡量使用非藥物睡眠干預法改善其睡眠質量[10]。本研究結果還顯示,觀察組護理總有效率高于對照組,也說明在常規護理的基礎上增加針對性護理效果更好。
綜上所述,老年糖尿病患者的睡眠障礙是多種因素作用的結果,其普遍性不容忽視。進行針對性護理干預能更好地提升老年糖尿病患者的睡眠質量、降低血糖水平,具有較好的臨床應用效果,值得臨床推廣應用。

