MEWS 指導下醫護協作干預在妊娠期高血壓剖宮產圍術期的應用效果
范玲莉
(廈門大學附屬婦女兒童醫院,福建 廈門 361000)
妊娠期高血壓(HDCP)常發生于妊娠20 周,主要表現為高血壓、水腫、蛋白尿,可誘發心力衰竭、母嬰死亡等嚴重后果[1]。現對于HDCP 發病機制尚未明確,多認為與免疫遺傳、子宮胎盤缺血等有關。現有研究表明,對HDCP 患者進行合適的護理與治療可明顯改善其妊娠結局,保障母嬰安全[2]。剖宮產術后常因宮縮乏力等因素引起產后出血,據報道,產后出血致死率約為25%[3]。因此,圍術期予以HDCP 剖宮產產婦安全有效的干預措施具有重要意義。有研究表明,早期評估預警病就要正確的干預措施可有效降低剖宮產后出血發生率[4]。為此,本研究選取98例HDCP 患者,觀察改良早期預警評分(MEWS)指導下醫護協作干預對其應用效果及產后發生率的影響,報道如下。
1 資料與方法
1.1 一般資料
將2019 年3 月至2021 年2 月于我院進行剖宮產手術的98 例HDCP 患者納為研究對象,參照隨機數字表法分為對照組與觀察組,各49 例。納入標準:(1)滿足HDCP 診斷標準[5];(2)均進行剖宮產手術;(3)單胎妊娠者;(4)患者及家屬均知曉本次研究目的并簽署知情同意書。排除標準:(1)妊娠前伴原發性高血壓者;(2)伴心、肝、腎等功能障礙者;(3)伴認知障礙、溝通障礙、精神類疾病者;(4)伴血液系統疾病者。
1.2 方 法
1.2.1 對照組 給予常規圍術期護理干預。包括常規胎心監護,為產婦進行健康教育,密切觀察產婦生命體征,如發現異常及時與醫生進行溝通等。
1.2.2 觀察組 予以MEWS 指導下醫護協作干預,具體內容如下:
(1)患者入院時由護理人員對其進行MEWS 評分評估。MEWS 量表[6]從心率、呼吸、收縮壓、意識、體溫5 個方面展開,滿分14 分,得分越高者表明疾病越嚴重。依據患者得分將其分為3 分等級:0-3 分為低危型,4-8 分為中危型,≥8 分為高危型。并給予針對性護理干預措施;(2)低危型:給予圍術期常規護理干預,密切觀察產婦各項生命體征,并每間隔12h 進行一次MEWS 評估,以免病情變化,若出現異常狀況及時通知醫生并協助其進行處理;(3)中危型:基于低危型干預措施由醫師評估產婦病情并配置相關藥物,護理人員督促患者嚴格遵醫囑服用藥物并觀察其用藥效果,記錄患者血壓、水腫等變化情況,囑產婦保持充足休息,飲食清淡,控制鈉鹽,保證蛋白質、各種微量元素攝入,同時給予產婦優質心理護理,可選擇輕松的音樂使產婦保持愉快的心情,每間隔4-6h 對產婦進行MESW 評估;(4)高危型:產前為產婦選擇1 名護理人員與住院醫師全程負責產婦,若出現異常需立即報告上級醫師并立即手術,產后由醫師結合產婦產后實際病情對產婦進行相關治療,護理人員密切關注產婦狀況,并每間隔1h 進行MEWS 評估。
1.3 觀察指標
分別于干預前后行相關量表、指標測定。(1)血壓狀況:統計兩組收縮壓(SBP)、舒張壓(DBP)值;(2)總體幸福感:采用總體幸福感量表(GWB)[7]進行評估。該量表從健康擔憂、憂郁及愉快心境、精力、生活滿足、情感行為控制、緊張與松弛6 個維度展開,共18 個條目,前14 個條目使用Liket5 級評分法,后4 個條目使用Liket11 級評分法,滿分120 分。該量表卷Cronbach’sα 系數為0.881。(3)對比兩組產后出血發生率及術后2h、24h 出血量。(4)妊娠結局:比較兩組產婦新生兒窒息、早產兒、胎兒窘迫、胎兒畸形等事件發生率。
1.4 統計學方法
2 結 果
2.1 兩組一般資料比較
兩組年齡、孕周等一般資料比較差異不具有統計學意義(P>0.05)。見表1。
表1 兩組一般資料比較[±s/n(%)]
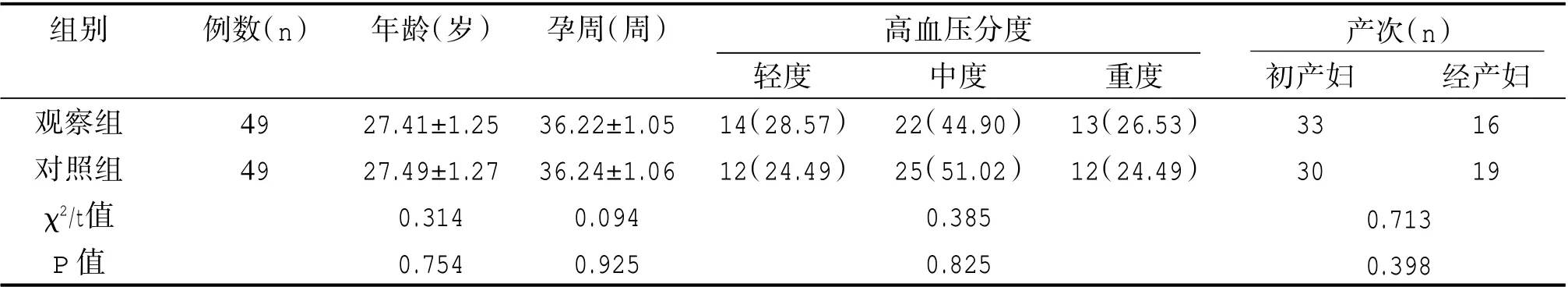
表1 兩組一般資料比較[±s/n(%)]
組別例數(n)年齡(歲)孕周(周)產次(n)觀察組對照組χ2/t值P 值49 49 27.41±1.25 27.49±1.27 0.314 0.754 36.22±1.05 36.24±1.06 0.094 0.925輕度14(28.57)12(24.49)高血壓分度中度22(44.90)25(51.02)0.385 0.825重度13(26.53)12(24.49)初產婦33 30經產婦16 19 0.713 0.398
2.2 兩組血壓水平比較
干預前,兩組SBP、DBP 比較均不具有統計學意義(P>0.05);干預后,觀察組SBP、DBP 均低于對照組,差異具有統計學意義(P<0.05)。見表2。
表2 兩組SBP、DBP 比較(±s,mmHg)

表2 兩組SBP、DBP 比較(±s,mmHg)
組別例數(n)SBP DBP觀察組對照組t 值P 值49 49干預前152.03±9.16 151.85±9.11 0.098 0.923干預后133.26±6.18 139.64±7.02 4.775 0.000干預前96.34±7.12 96.02±7.08 0.223 0.824干預后87.37±5.12 92.63±6.04 4.650 0.000
2.3 兩組總體幸福感比較
干預前,兩組GWB 各維度得分比較均無統計學意義(P>0.05);干預后,觀察組GWB 各維度得分均高于對照組,差異具有統計學意義(P<0.05)。見表3。
表3 兩組GWB 得分比較(±s,分)
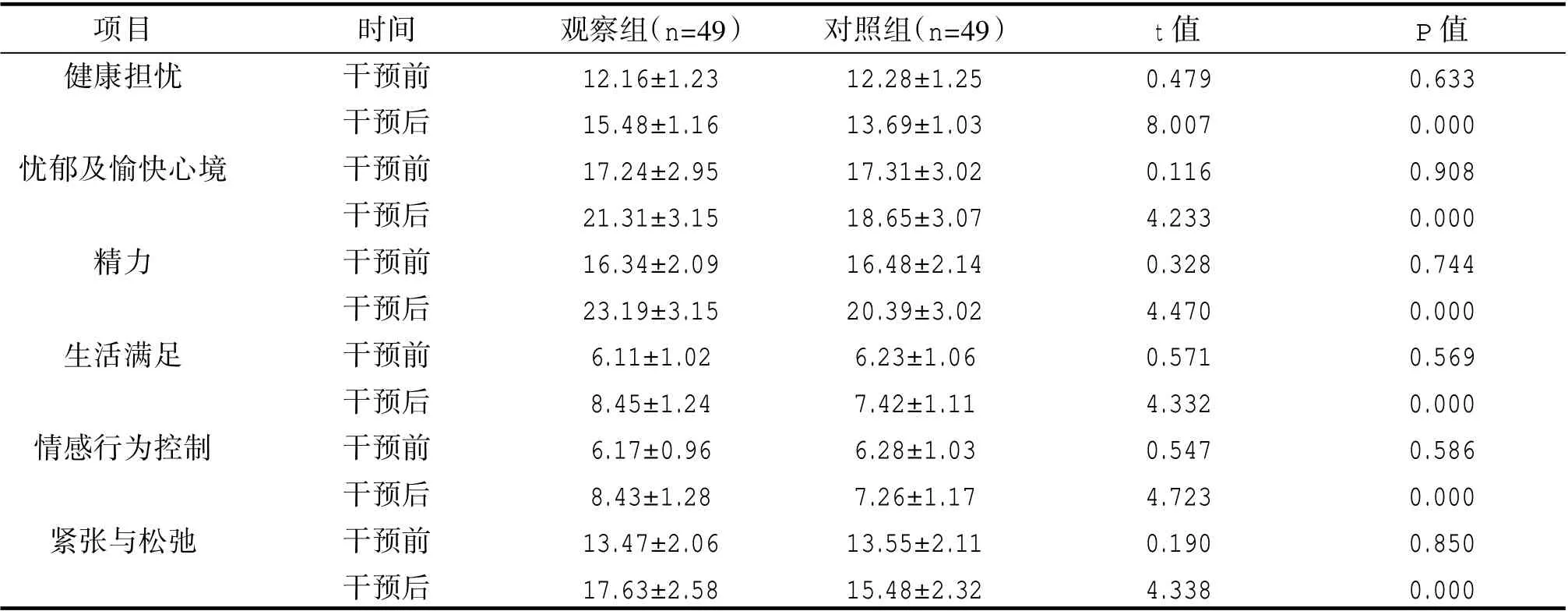
表3 兩組GWB 得分比較(±s,分)
項目健康擔憂憂郁及愉快心境精力生活滿足情感行為控制緊張與松弛時間干預前干預后干預前干預后干預前干預后干預前干預后干預前干預后干預前干預后觀察組(n=49)12.16±1.23 15.48±1.16 17.24±2.95 21.31±3.15 16.34±2.09 23.19±3.15 6.11±1.02 8.45±1.24 6.17±0.96 8.43±1.28 13.47±2.06 17.63±2.58對照組(n=49)12.28±1.25 13.69±1.03 17.31±3.02 18.65±3.07 16.48±2.14 20.39±3.02 6.23±1.06 7.42±1.11 6.28±1.03 7.26±1.17 13.55±2.11 15.48±2.32 t 值0.479 8.007 0.116 4.233 0.328 4.470 0.571 4.332 0.547 4.723 0.190 4.338 P 值0.633 0.000 0.908 0.000 0.744 0.000 0.569 0.000 0.586 0.000 0.850 0.000
2.4 兩組產后出血發生率及妊娠結局比較
觀察組產后出血發生率、不良妊娠結局發生率均顯著低于對照組,差異有統計學意義(P<0.05)。見表4。

表4 兩組產后出血發生率及妊娠結局比較[n(%)]
2.5 兩組術后2h、24h 出血量比較
觀察組術后術后2h、24h 出血量均明顯少于對照組,差異有統計學意義(P<0.05)。見表5。
表5 兩組術后2h、24h 出血量比較(±s,mL)

表5 兩組術后2h、24h 出血量比較(±s,mL)
組別觀察組對照組t 值P 值例數(n)49 49術后2h 729.33±151.34 814.96±198.03 2.405 0.018術后24h 964.17±76.21 1246.31±88.64 16.895 0.000
3 討 論
伴隨剖宮產技術的日益成熟,HDCP 產婦多采取剖宮產分娩方式,有利于保障母嬰安全。但王華英等研究表明剖宮產手術會引起術后各種近、遠期并發癥,其中產后出血發生率明顯高于自然分娩[8]。MEWS 從心率、呼吸、收縮壓、意識、體溫5 個方面對患者進行評估,常被用于急診患者評估中,其優勢在于使用簡單、花費時間較短,不被人力資源與儀器限制[9]。
本研究顯示觀察組SBP、DBP 均明顯低于對照組、GWB 各維度得分顯著高于對照組,表明MEWS指導下醫護協作干預可改善產婦血壓水平,提升產婦總體幸福感。MEWS 依據得分將產婦分為3 個標準,分別給予不同的干預措施,有利于醫護人員開展干預措施,并及時了解產婦病情變化從而更好地給予干預;密切關注產婦各項指標,指導產婦保持休息、正確飲食并給予優質的心理護理,加之醫師針對產婦病情給予治療措施,有利于穩定產婦血壓水平,緩解其負面情緒,有利于其安靜待產,加強分娩信心。本研究還顯示觀察組產后出血發生率及新生兒窒息、早產兒、胎兒窘迫及胎兒畸形發生率均明顯低于對照組,術后2h、24h 術后出血量明顯低于對照組,表明MEWS 指導下醫護協作干預可降低產后出血發生率,改善妊娠結局。有研究表明,產婦負面情緒的增加可促進機體分泌兒茶酚胺,興奮交感神經,進而影響子宮收縮力,加大產后出血發生風險[10]。Andtikopouiou[11]等研究指出,早期識別剖宮產術后出血可減少術后出血量,進而保證產婦安全。MEWS通過及時對產婦病情進行準確評估,使醫護協作干預方案更具針對性,同時有利于觀察產婦病情進展變化,使護理人員能做到早發現并及時報告醫師進行處理,提高了醫護配合度,減少不良妊娠結局的發生,減輕產婦的痛苦;加之產婦情緒得到改善,提高其治療依從性,從而降低產后出血發生率。
綜上所述,MEWS 指導下醫護協作干預可改善HDCP 患者血壓狀況,提升其總體幸福感,減少產后出血發生率,改善妊娠結局。

