綜合康復訓練對脊柱脊髓損傷術后患者神經功能恢復的影響
劉穩柱 邵 康
(1.菏澤醫學專科學校基礎醫學部,山東 菏澤,274000;2.菏澤醫學專科學校醫學技術系,山東 菏澤,274000)
脊柱損傷中脊髓損傷十分常見,多數脊髓損傷患者出現神經功能障礙,不但危及自身的身心健康,而且給其正常生活及家庭帶來了巨大的影響。隨著脊柱脊髓損傷病程進展,患者下肢肌肉也隨之萎縮,進一步降低肌力、損傷平面以下部位的骨量,繼而干擾整體康復進程。因此,采取有效的措施調節脊神經回路的可塑性,改善神經與肢體運動功能,對于促進患者康復具有重要意義。目前,脊柱脊髓損傷主要采用手術治療,其目的是對脊柱畸形進行修復,確保脊柱穩定性,解除神經根或脊髓壓迫作用,預防損傷加重,最大程度地恢復內部神經功能。部分研究認為,脊柱脊髓損傷患者術后仍需要較長的恢復時間,在此階段采取有效的促康復措施是改善其肢體與神經功能的關鍵。康復訓練是患者機體功能受損后所采取的功能康復活動,然而,不同康復訓練方案在脊柱脊髓損傷手術患者中的開展效果存在差異性。本研究對2019年6月~2021年5月菏澤醫學專科學校附屬醫院收治的47例脊柱脊髓損傷手術患者開展了綜合康復訓練措施,臨床療效較為滿意,現將結果報道如下。
1 資料與方法
1.1 一般資料
選取2019年6月~2021年5月于菏澤醫學專科學校附屬醫院行手術治療的脊柱脊髓損傷患者94例,按照隨機數表法分為對照組和研究組,每組47例。對照組患者中男性26例,女性21例;年齡30~68歲,平均年齡(50.45±4.78)歲;體 質 量 指 數(BMI)16.39~29.00 kg/m,平 均 BMI(22.62±2.20)kg/m;致傷原因:交通傷21例,墜落傷21例,重物砸傷5例;骨折部位:胸椎19例,腰椎28例;文化程度:大專及以上6例,高中12例,初中16例,小學13例。研究組患者中男性27例,女性20例;年齡29~67歲,平均年 齡(50.38±4.55)歲;BMI16.52~29.23 kg/m,平 均 BMI(22.65±2.03)kg/m;致傷原因:交通傷22例,墜落傷19例,重物砸傷6例;骨折部位:胸椎18例,腰椎29例;文化程度:大專及以上7例,高中11例,初中16例,小學13例。兩組患者性別、年齡、BMI、致傷原因、骨折部位及文化水平等一般資料對比,差異無統計學意義(P>0.05),有可比性。本研究經菏澤醫學專科學校附屬醫院醫學倫理委員審批(倫理批號:BF2019-052-01)。所納入患者均對本研究內容知曉并簽署知情同意書。
1.2 納入與排除標準
納入標準:參照《成人急性胸腰段脊柱脊髓損傷循證臨床診療指南》中對于脊柱脊髓損傷的診斷標準,經CT與MRI檢查證實;自受傷至手術的時間 <3 d;不完全脊柱脊髓損傷,損傷平面下有感覺或運動功能障礙;生命體征穩定;意識清晰,且具有良好的溝通力與認知力;成功實施手術治療。
排除標準:下肢損傷;危及生命安全的嚴重多發性創傷;顱腦損傷或其他神經疾病;完全性神經損傷;先天性下肢與脊柱功能障礙;臟器功能與心腦血管嚴重病變;休克患者;內固定失敗或存在創口感染;意識障礙、溝通障礙或患有精神疾病。
1.3 方法
對照組采取常規術后干預措施,包括:加強患者病情以及生命體征的觀察;使用矯形支具保持脊柱的穩定性;根據患者對于疼痛的耐受情況合理使用鎮痛藥治療;指導患者臥床休息,定時翻身,注意轉變體位時控制移動速度,警惕體位性低血壓;定時叩背預防墜積性肺炎,即屈曲手指關節、合攏五指,使掌心呈虛空狀態叩擊患者后背肺部,叩擊時以由內向外、由下向上為原則,并注意觀察及詢問患者力度是否適宜,以耐受為宜;督促患者進行神經源性膀胱與肺部康復訓練,神經源性膀胱訓練包括間歇導尿、誘發排尿,肺康復訓練包括腹式呼吸、抗阻力呼吸等,訓練時間為30 min/次,2次/d;通過口頭宣教方式對患者與家屬進行疾病知識指導,重點說明手術方法以及預后注意事項,同時可以通過講解恢復良好的案例情況提高患者對于治療的信心。
研究組在上述基礎上開展綜合康復訓練措施。(1)早期按摩。患者術后生命體征穩定時盡早開展關節按摩,即按摩患者足與手部關節,以循序漸進為原則逐漸增加動作幅度,15 min/次,2次/d。(2)上下肢關節活動。患者取仰臥體位,近端肢體給予妥善固定,托住遠端肢體,被動活動其上肢與下肢關節,活動時注意節律感,由單關節向多關節方向活動,保持力度適宜,15 min/次,2次/d。(3)懸吊訓練。①患者取仰臥體位,寬帶固定其腰部,連接寬帶的扣件、懸吊主繩與彈力帶扣件,根據患者情況調節彈性阻力,操作者一手放置在其膝關節,另一手放置在髂前上棘,輔助并指導患者開展雙橋式運動。②向上抬起骨盆,固定雙側腳踝,以彈性寬吊帶對骨盆與腰部進行有效固定,根據腰部情況增減吊帶負重量。之后轉變為向上抬起單側骨盆,固定單側腳踝以及骨盆與腰,根據腰部情況增減吊帶負重量。③患者呈俯臥位,保持單側單腿呈懸掛狀態,另一側下肢進行水平外展。④取側臥體位,開展單腿懸掛訓練,注意提高髖部,并進行動態往復活動。懸吊訓練6次/組,每組動作之間休息2 min,3組/d。(4)站立訓練。通過電動直立床進行輔助站立訓練,緩慢調節床位的角度,最大角度為90°,持續訓練8周。期間密切觀察患者的表情神態,監測其心率與血壓等指標。患者若有不適感或體力不支等不良情況應立即停止訓練,并進行充分休息。
1.4 觀察指標
①神經功能。通過脊髓損傷神經學分類國際標準(ASIA)評估,包括輕觸覺、針痛覺及運動等項目,評分范圍為0~100分,分值與神經功能恢復情況呈正相關。②功能獨立性。通過美國脊髓損傷協會推薦使用的功能獨立性量表(FIM)評估,FIM量表包括社會認知力、行走、約肌控制、自理能力等項目,評分范圍為18~126分,分值越高說明功能獨立性越佳。③并發癥。并發癥包括肌肉萎縮、靜脈血栓、壓力性損傷、墜積性肺炎。并發癥發生率=(壓力性損傷+肌肉萎縮+靜脈血栓+墜積性肺炎)例數/總例數×100%。
1.5 統計學分析
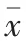
2 結果
2.1 干預前后兩組ASIA神經功能對比
干預前,兩組各項ASIA神經功能評分對比,差異無統計學意義(P>0.05);干預后,研究組ASIA神經功能評分中輕觸覺、針痛覺與運動評分高于對照組,差異有統計學意義(P<0.05)。見表1。
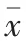
2.2 干預前后兩組FIM功能獨立性對比
干預前,兩組FIM功能獨立性評分對比,差異無統計學意義(P>0.05);干預后,研究組FIM功能獨立性評分高于對照組,差異有統計學意義(P<0.05)。見表2。
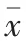
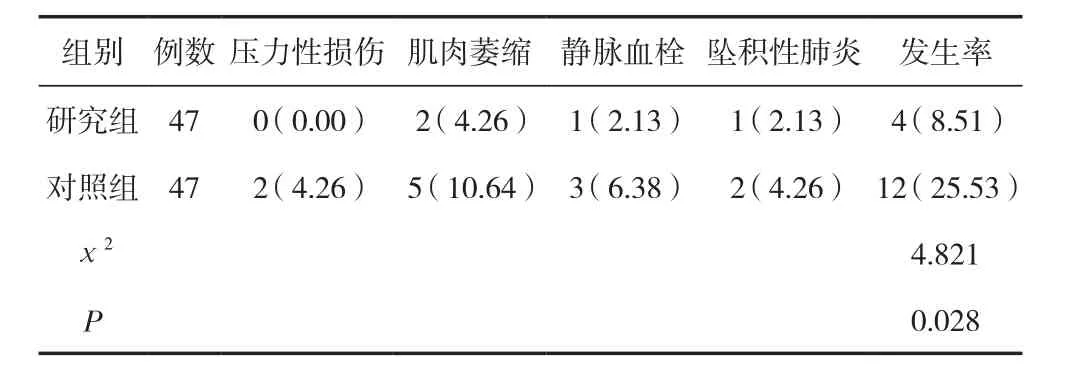
2.3 兩組并發癥發生率對比
研究組并發癥發生率低于對照組,差異有統計學意義(P<0.05)。見表3。
3 討論
脊髓是腦與周圍神經的主要連接橋梁,其作為中樞神經系統具有傳導與反射作用,一旦發生損傷可導致脊髓神經纖維持續性中斷,造成神經功能障礙。脊髓損傷在脊柱損傷患者中較為常見,二者合并后致殘率及致死率較高,其中輕者勞動能力缺失,重者肢體癱瘓、失去生活自理能力。脊柱脊髓損傷多由強烈的外力作用所致脊柱移位或骨折,進一步縮小椎管容積、擠壓脊髓,引起受損平面下相關神經功能障礙,繼而干擾肢體運動能力以及肌肉力量,使患者失去自理能力與日常生活能力。
目前,脊柱脊髓損傷通常采用手術方案予以治療,而采取有效的康復訓練對于患者術后恢復具有重要的意義。綜合康復訓練是對常規術后干預措施的優化與完善,其通過一系列循序漸進的訓練措施,以期幫助脊柱脊髓損傷患者改善神經功能,促進運動能力恢復。綜合康復訓練中包括早期按摩、上下肢關節活動、懸吊訓練與站立訓練四個單元,其中早期按摩能夠促進患者肢體血液循環,使毛細血管處理擴張狀態,確保肌肉的營養供給,聯合上下肢關節活動進一步緩解關節功能減退與肌肉痙攣,提高關節活動度。有研究指出,在失衡的狀態下開展懸吊訓練查可以對腦部運動中樞進行良性刺激,進一步促進偏癱康復。懸吊訓練通過不穩定支持面,可以提高患者機體平衡與協調能力,繼而增強受損肌群肌力,強化肢體運動功能的穩定性。懸吊訓練中使用彈力帶能夠緩解患者軀干負荷與肌肉張力,強化其主動運動意識,以便增強運動控制力與協調力。站立訓練利用直立床,可以通過循序漸進的方式幫助患者逐漸恢復站立能力。本研究結果顯示,干預后,研究組ASIA神經功能評分中輕觸覺、針痛覺與運動評分以及FIM分值均較對照組高,差異有統計學意義(P<0.05)。本研究結果說明,綜合康復訓練可以強化脊柱脊髓損傷術后患者中樞神經的肢體支配能力,促進其肢體神經恢復,增強肌肉活動范圍與肌力,提高功能獨立性。研究組并發癥發生率低于對照組,差異有統計學意義(P<0.05)。可見,綜合康復訓練通過規律且合理的訓練方案,能夠減少長期臥床所致的壓力性損傷、靜脈血栓、肌肉萎縮等一系列并發癥。
綜上所述,綜合康復訓練可以有效改善脊柱脊髓損傷術后患者的神經功能,提高其功能獨立性,降低并發癥風險,具有臨床應用價值。

