丙型肝炎相關肝細胞癌的臨床特征和預后
史冬梅 項曉剛 趙剛德 王曉琳
慢性丙型肝炎病毒(HCV)感染仍然是一個巨大的全球公共衛生問題,估計全世界有71 000萬人慢性感染HCV[1]。我國的慢性HCV感染大多發生在20世紀80年代和90年代早期,并已經進入到肝硬化和肝細胞癌(HCC)的高發時期[2]。隨著DAA適應人群擴大到幾乎所有HCV患者,HCV相關HCC的臨床特征引起廣泛的關注,我們就這一問題進行探討,以供廣大臨床醫師參考。
資料與方法
一、研究對象
回顧性分析2011年1月至2020年12月上海交通大學醫學院附屬瑞金醫院收治的115例HCV相關肝細胞癌(HCC)患者,其中男72例,女43例,年齡36~84歲,平均(62.6±7.1)歲。慢性丙型肝炎(CHC)、肝硬化、DC的診斷符合《丙型肝炎防治指南(2019年版)》標準[5]。LC或DC的診斷依據肝穿刺或外科手術后肝組織學病理學檢查確診,或者肝硬度測定聯合影像學檢查(腹部B超、計算機斷層掃描及核磁共振成像)結合臨床癥狀、體征、血清甲胎蛋白(AFP)檢查。原發性肝癌的診斷和分期依據我國《原發性肝癌診療規范2017年版》[6]及參考BCLC分期[7]。排除其他病毒性肝炎、自身免疫性肝病、遺傳性肝病、HIV感染等。抗HCV治療包括PR標準治療方案,具體為PEG-INFα-2α 135 μg或180 μg以及PEG-INFα-2b 100 μg或80 μg每周1次;RBV的劑量為600 mg~900 mg/d,療程為基因1型48周,非基因1型24周。代償期肝硬化基因1型DAA治療包括奧比他韋+帕立瑞韋+利托納韋12周、格拉瑞韋+艾而巴韋12至16周,其他基因型及失代償性肝硬化包括以索磷布韋為基礎的聯合利巴韋林24周、達拉他韋、來迪他韋、維帕他韋均為12周為一療程。所有至少注射一次干擾素的患者或口服一劑DAA藥物都被認為接受了治療。接受治療的患者被分為獲得持續病毒學應答(SVR),以及未獲得持續病毒學應答或SVR后停藥復發即被劃分為治療失敗(TF)。持續病毒學應答(SVR)定義為:干擾素為基礎的治療停藥后≥24周或DAA治療后≥12周時血清HCV RNA(COBAS)低于15 IU/mL表示未檢測到。疾病進展定義為腫瘤直徑和相對增加至少20%,且出現一個或多個新病灶,或者有遠處轉移都被認為疾病進展[8]。
二、隨訪分組及數據采集
比較SVR組、TF組及UCHC組三組患者在診斷HCC基線的臨床資料,包括年齡、性別、輸血史、吸毒、飲酒、高血壓、糖尿病、CKD等數據,以及HCV病毒載量、基因型,血WBC、Hb、PLT、ALT、AST、TBil、Alb和AFP水平等生化指標,并納入影像學資料進行評估,分析門靜脈癌栓發生情況,記錄整理患者術后病理資料進行分析。
比較三組患者HCC治療方式,并統計聯合DAA治療與未聯合DAA的HCC患者資料,分析DAA治療后對疾病進展潛在的影響。
三、統計學分析
結 果
一、抗HCV藥物治療現狀
115例HCV相關HCC患者,UCHC組46例(40.0%)從未進行抗病毒治療,基線中位值HCV RNA定量(COBAS)(4.8±0.4)Ig IU/mL。治療失敗(TF)組11例(9.6%),其中9例(81.8%)因PR治療伴有嚴重不良反應而中斷或PR治療后停藥復發,2例(18.2%)自購DAA仿制藥物因治療療程不足復發,該組基線HCV RNA定量(COBAS)中位值為(5.3±0.5)Ig IU/mL。SVR組58例(50.4%,58/115),其中21例(36.2%)為PR治療,37例(63.8%)為DAA治療。37例DAA治療中19例(32.8%)經治為PR治療失敗患者、18例(31.0%)初治患者。可見,SVR組中主要以DAA患者為主,PR患者較少,而TF組中主要為PR治療為主。
二、三組HCC患者基線臨床特征見表1。
本研究93.9%為肝硬化患者,其中失代償期肝硬化占52.2%。可見,在HCV相關HCC中,經過抗HCV治療的SVR組ALT、AST明顯低于TF組、UCHC組,而Alb明顯高于TF、UCHC組,差異有統計學意義(P<0.05)。SVR組門靜脈癌栓發生率18.9%,明顯低于TF組(36.4%)和UCHC組(30.4%),差異有統計學意義(P<0.05)。而TF組基因3型占27.3%,高于SVR(12.1%)和UCHC(15.2%),差異有統計學意義(P<0.05)。TF組中吸毒、濫用酒精、高血壓、糖尿病患者比例明顯高于SVR組和UCHC組,差異有統計學意義(P<0.05)。TF組中位HCV RNA(5.3±0.5)Ig IU/mL略高于UCHC組(4.8±0.4)Ig IU/mL,但差異無統計學意義(P>0.05)。

表1 患者基本臨床特征比較
三、HCC治療方式
HCC治療選擇,采取根治性手術SVR組43.1%明顯高于TF組(27.3%)和UCHC組(39.1%),差異有統計學意義(χ2=0.038,P<0.05)。選擇射頻聯合TACE或TACE,SVR組為44.8%、TF組45.5%和UCHC組43.5%,三組比較差異無統計學差異(χ2=1.197,P>0.05,見表2)。
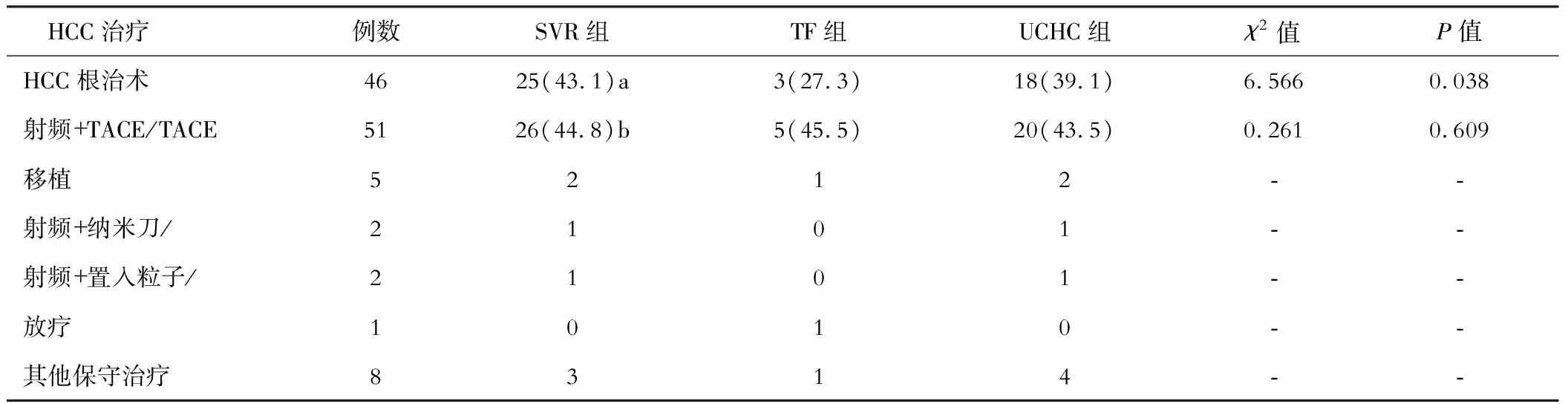
表2 三組患者采取HCC治療方法比較[例,率(%)]
隨訪2年疾病進展,SVR組為10.3%,低于TF組及UCHC組(分別為54.5%和43.5%),差異有統計學意義(χ2=8.229,P<0.001)。
四、DAA治療對疾病預后的影響
HCV RNA檢測均陽性的TF組和UCHC組57例患者中,27例(47.4%)使用以索磷布韋為基礎的DAA藥物,其中TF組7例(63.6%,7/11)和UCHC組20例(43.5%,20/46),均在確診HCC的9個月內完成,并且SVR均達100.0%。
TF組和UCHC組聯合DAA治療的患者疾病進展發生率分別為42.9%和20.0%,均低于未聯合DAA組(分別為75.0%和61.5%,χ2=8.089,P<0.01)。
SVR組患者隨訪2年死亡率為6.9%(4/58),低于TF組和UCHC組的36.4%(4/11)和17.4%(8/46),差異有統計學意義(χ2=4.501,P<0.05)。TF組死亡率則高于UCHC組,差異有統計學意義(P<0.05)。
討 論
肝細胞癌(HCC)是慢性丙型肝炎(HCV)感染最嚴重的并發癥之一[9],且HCC的預后很差[10]。如何對患者進行安全有效的抗病毒治療是目前面臨的重要問題。2014年DAA上市后適應人群擴大,抗HCV藥物從PR時代快速被DAA所替代,HCV相關HCC患者的臨床特征也因此發生改變。
我們對2011年至2020年間在我院隨訪的115例HCV相關HCC患者進行回顧性分析,發現40.0%的HCC患者從未進行抗HCV治療。治療失敗患者中81.8%因PR治療失敗復發,18.2%因DAA治療不規范而復發。SVR后發生HCC患者中PR治療僅占36.2%,主要為DAA治療占63.8%(其中32.8%為PR治療失敗者、31.0%為初治患者)。可見,HCV相關HCC抗病毒治療現狀不容樂觀,盡管DAA可使PR經治的患者獲得SVR,但DAA治療獲得SVR后HCC問題仍應值得關注。
本研究HCV相關HCC中93.9%為肝硬化患者,其中失代償期肝硬化占52.2%。老年男性占62.6%,平均年齡為63(36~84)歲。傳播途徑大多為輸血或血制品占57.4%,其次為吸毒11.3%。基因型分布主要為基因型1型占59.1%,其他基因型分別為2型14.8%、3型14.8%、6型5.2%以及未知型6.1%。比較三組基線特征發現,在年齡、性別、輸血或相關血制品史、基因1型、WBC計數、Hb、TBil水平方面差異均無統計學意義。而SVR組患者的肝硬化失代償比例,HBsAg陰性、抗HBc-IgG陽性患者比例,ALT、AST、AFP水平明顯低于TF組和UCHC組,且SVR組的PLT、Alb、eGFR水平明顯高于TF組和UCHC組。這說明經過抗HCV治療并獲SVR的HCC患者,無論PR還是DAA治療后,總體肝功能、腎功能好于未抗病毒治療和抗病毒治療失敗的患者。另外,SVR組門靜脈癌栓的發生率為18.9%,明顯低于TF組(36.4%)和UCHC組(30.4%)這和以往研究結果相似,未經抗病毒治療患者更容易發生腫瘤轉移[11]。TF組主要為PR治療失敗,該組患者濫用酒精、合并基礎疾病包括高血壓及糖尿病等多見,再者吸毒、基因3型居多,屬于臨床難治型患者[12],這也可能成為預后不良的重要因素。
對于HCC治療干預分析,SVR組BCLC屬于A期的患者多于TF及UCHC組,可以選擇根治性手術患者更多。而且SVR后肝功能總體好于TF組和UCHC組,可能更能耐受射頻聯合TACE或TACE治療。隨訪的2年中,SVR組疾病進展發生率為10.3%,明顯低于TF組(54.5%)和UCHC組(43.5%)。最近兩項大型隊列研究證實,采用DAA治療并獲SVR可降低晚期肝纖維化HCV感染患者的HCC風險[13-14]。因此,抗HCV治療獲得SVR后HCC患者因肝功能得到一定的改善,也可能有助于在HCC治療時耐受肝損傷的不良反應,包括手術創傷、射頻或化療藥物導致肝損傷等。
本研究結果顯示,7例(63.6%)TF組和20例(43.5%)UCHC組共27例(47.4%)采用以索磷布韋為基礎的DAA治療,且均在確診HCC的9個月內完成,SVR達100.0%。這主要歸功于DAA藥物可安全應用于所有患者,包括晚期肝病、PR經治患者以及有基礎疾病的患者,SVR超過95%[15]。TF組和UCHC組中采取綜合治療(聯合以索非布韋為基礎的DAA治療)患者疾病進展發生率分別為42.8%和20.0%,而未聯合DAA治療分別為75.0%和61.5%,差異有統計學意義。提示DAA治療可延緩疾病的進展,這可能與DAA能夠改善肝功能、減輕肝纖維化、逆轉肝臟炎癥、減輕肝細胞水腫,降低門靜脈高壓有關[16-18]。DAA治療不僅高效,而且耐受性良好,從而進一步降低病死率。本研究中,SVR組2年死亡率為6.9%,明顯低于TF組(36.4%)和UCHC組(17.4%)。TF組死亡率明顯高于UCHC組,這可能與該組為難治型患者居多(基因3型)并伴更多基礎疾病有關,相似結果亦有報道顯示[19]。我們的研究發現,HCC手術、射頻消融聯合TACE或TACE、肝移植和放療配合DAA治療可提高SVR,降低疾病進展的發生率[19-20]。
總之,該研究表明,對于PR治療失敗者應盡早DAA治療并爭取獲得SVR。如存在肝硬化,尤其代償性肝硬化時進行DAA治療,即使獲得SVR也應定期篩查HCC,尤其要密切關注已存在HCC高危因素如老年男性,存在數十年前輸注血制品史或有吸毒史,合并多種基礎疾病如高血壓、糖尿病、濫用酒精等因素,伴有反復ALT、AST波動,AFP升高,又有低PLT、Alb患者,應及時進行影像學檢查和跟蹤。HCV相關HCC治療時也應選擇DAA進行抗HCV治療以提供支持,尤其在清除HCV后可改善患者肝功能,延緩疾病進展、延長肝癌患者的生存時間。

