氧氣霧化吸入佐治小兒肺炎的護(hù)理療效分析
楊慧媛
(遼寧省盤(pán)錦市中心醫(yī)院遼河院區(qū)兒科 遼寧 盤(pán)錦 124000)
小兒肺炎流行病好發(fā)于嬰幼兒,是兒科臨床常見(jiàn)的感染性病癥,也是嬰幼兒的高發(fā)病,具有較高的病死率。主要由嬰幼兒經(jīng)呼吸道感染肺炎支原體、肺炎衣原體、副流感病毒與流感病毒等致病菌感染引起。病因是小兒呼吸道血管豐富,在致病菌毒素作用下,呼吸道上皮細(xì)胞hs-CRP、TNF-α、IL-6等炎性因子數(shù)量增多,上皮細(xì)胞充血水腫、黏膜腺體分泌增多、纖毛運(yùn)動(dòng)能力減弱,致使患兒出現(xiàn)發(fā)熱、咳嗽、氣促等癥狀,對(duì)其正常呼吸功能造成影響,病情嚴(yán)重時(shí)可導(dǎo)致其他并發(fā)癥的發(fā)生,甚至?xí)?duì)患兒生命安全造成威脅[1]。臨床對(duì)該疾病的治療以藥物治療為主,近些年,氧氣霧化吸入治療在小兒肺炎治療中得到了普遍推廣,霧化吸入是一種有效的給藥方式,有助于藥物與氣道黏膜上皮細(xì)胞接觸,確保藥效的充分發(fā)揮,伴隨氧氣霧化吸入佐治的推廣相關(guān)研究發(fā)現(xiàn),患兒治療期間耐受能力低,主要原因在于患兒的年齡較小,不具備良好的表達(dá)能力,加上部分患兒對(duì)霧化吸入較為抵觸,存在哭鬧等依從性較差的情況。另外患兒家長(zhǎng)護(hù)理能力不足,易導(dǎo)致護(hù)患矛盾,因此,優(yōu)化氧氣霧化吸入佐治小兒肺炎護(hù)理符合臨床需求[2]。目前臨床主要采取常規(guī)護(hù)理干預(yù),難以滿(mǎn)足患兒需求,整體護(hù)理效果不佳。全程系統(tǒng)化護(hù)理是臨床新興的一種護(hù)理模式,主要指患者入院至出院全過(guò)程中,醫(yī)護(hù)人員為患者提供優(yōu)質(zhì)、全程的護(hù)理模式。基于此,本文旨在研究全程系統(tǒng)化護(hù)理在小兒肺炎中的應(yīng)用價(jià)值,報(bào)道如下。
1 資料與方法
1.1 一般資料 將我院2019年4月至2020年4月收治的60例氧氣霧化吸入佐治小兒肺炎患兒,按照護(hù)理模式不同將患兒分為對(duì)照組與試驗(yàn)組,試驗(yàn)組行全程系統(tǒng)化護(hù)理,其中男16例、女14例,年齡1~6歲、平均年齡(3.32±0.42)歲,發(fā)病至入院時(shí)間1~4 d,平均時(shí)間(2.42±0.12) d。對(duì)照組常規(guī)護(hù)理的患兒中男15例、女15例,年齡1~6歲、平均年齡(3.31±0.44)歲,發(fā)病至入院時(shí)間1~4 d,平均時(shí)間(2.44±0.11)d。兩組患兒男女比例、平均年齡以及平均病程等經(jīng)統(tǒng)計(jì)學(xué)驗(yàn)證無(wú)差異(P>0.05)。所有患者均知情同意并簽署知情同意書(shū),本研究已獲得我院倫理委員會(huì)的批準(zhǔn)。
1.2 納入與排除標(biāo)準(zhǔn) 納入標(biāo)準(zhǔn):①參考第九版《兒科學(xué)》中小兒肺炎臨床診斷標(biāo)準(zhǔn)。②患兒家長(zhǎng)均獲悉本次研究目的與內(nèi)容,在征得患兒家長(zhǎng)同意及我院倫理委員會(huì)批準(zhǔn)的情況下開(kāi)展氧氣霧化吸入佐治。排除標(biāo)準(zhǔn):①近6個(gè)月非首次因肺炎入院治療患兒。②近6個(gè)月有氧氣霧化吸入治療史的患兒。③確診嚴(yán)重精神系統(tǒng)疾病或神經(jīng)發(fā)育異常患兒。
1.3 方法
1.3.1 治療方法 兩組患兒均接受氧氣霧化吸入治療,給予1 mg吸入用布地奈德混懸液(AstraZeneca Pty Ltd,國(guó)藥準(zhǔn)字:H20140475,規(guī)格:2 mL∶1 mg×5 支),同時(shí)給予2.5 m g 硫酸特布他林霧化液(AstraZenecaAB,國(guó)藥準(zhǔn)字:H20140108,規(guī)格:2 mL∶5 mg×5支),與0.9%氯化鈉注射液2 mL混合后霧化吸入,早晚各1次,每日3次,治療周期為7 d。
1.3.2 護(hù)理方法
1.3.2.1 對(duì)照組實(shí)施常規(guī)護(hù)理 在患兒行霧化吸入佐治的過(guò)程中,護(hù)理人員應(yīng)密切關(guān)注患兒各項(xiàng)生命體征,同時(shí)觀察患兒面色、精神狀態(tài)變化情況,對(duì)于同時(shí)伴有發(fā)熱癥狀的患兒開(kāi)展物理降溫,若患兒在治療期間出現(xiàn)呼吸困難、面色發(fā)紺,應(yīng)立即停止霧化吸入佐治,同時(shí)開(kāi)展急救處理。此外,在患兒完成霧化吸入佐治后請(qǐng)患兒家長(zhǎng)為患兒提供清淡易吸收的食物,如米粥、果汁、面條等,并囑患兒適量飲水。
1.3.2.2 試驗(yàn)組實(shí)施全程系統(tǒng)化護(hù)理 ①霧化吸入佐治前:①心理護(hù)理:護(hù)理人員需要做好與患兒家屬的交流溝通工作,向患兒家長(zhǎng)講解霧化吸入佐治對(duì)患兒病情控制的意義,提高家長(zhǎng)的認(rèn)知水平,贏得患兒家長(zhǎng)的信任與理解。通過(guò)和藹、耐心的態(tài)度與患兒進(jìn)行溝通,告知患兒霧化吸入不會(huì)導(dǎo)致疼痛,多給予其鼓勵(lì)和安慰,使患兒能夠積極配合治療,減少患兒對(duì)霧化吸入治療的抵觸心理。護(hù)理人員協(xié)助患兒家長(zhǎng)通過(guò)肢體撫摸、哼唱節(jié)奏舒緩的兒歌以減輕患兒負(fù)面心理情緒。霧化吸入治療前需及時(shí)清除患兒鼻腔內(nèi)的分泌物,確保呼吸道的通暢,保證霧化吸入治療的藥物發(fā)揮作用。護(hù)理人員耐心指導(dǎo)患兒霧化吸入的方法,指導(dǎo)其進(jìn)行慢而深的吸氣,吸氣末稍微停頓片刻,確保霧滴吸入更為深入。指導(dǎo)患兒家長(zhǎng)豎拿霧化器,避免藥液漏出,確保藥液的全部吸入;護(hù)理人員可通過(guò)注意力轉(zhuǎn)移法,為患兒發(fā)放卡通卡片或者觀看患兒喜愛(ài)的動(dòng)畫(huà)視頻等,進(jìn)一步提高患兒的依從性。②護(hù)理人員需合理選擇霧化吸入佐治時(shí)間以及患兒體位,通常時(shí)間選擇在患兒情緒平穩(wěn)的餐后,進(jìn)餐前應(yīng)控制患兒進(jìn)餐量,避免患兒霧化吸入佐治前進(jìn)食過(guò)多。患兒取坐位或半坐位,對(duì)于危重癥肺炎患兒應(yīng)將患兒頭部墊高距水平面25°。②霧化吸入佐治中:保證患兒口鼻距吸霧嘴10 cm左右,護(hù)理人員認(rèn)真檢查霧化裝置的安裝是否正確,是否存在漏氣情況,確保裝置的通暢性。霧化治療開(kāi)始后首先從最小量開(kāi)始,結(jié)合實(shí)際情況逐漸增加霧量,以患兒能夠耐受為宜。氧流量控制在6~8 L/min,氧濃度在25%~35%。治療階段嚴(yán)密觀察患兒情況,如面色、呼吸情況等,確保其呼吸通暢。如果患兒存在哭鬧、抗拒治療等情況,護(hù)理人員需要給予其安慰和鼓勵(lì),采用注意力轉(zhuǎn)移法等方法,待患兒情緒保持穩(wěn)定后繼續(xù)治療。霧化吸入治療階段必要時(shí)采用間斷性氧氣吸入法,避免患兒初期不適。春季、冬季治療前需要對(duì)霧化液進(jìn)行加熱處理,加熱至36 ℃再進(jìn)行吸入,避免導(dǎo)致氣道平滑肌痙攣使患兒咳嗽、氣促等癥狀加重。霧化階段可能會(huì)發(fā)生局部刺激情況,需要嚴(yán)密觀察患兒情況,如果其存在頻發(fā)咳嗽、氣促或者惡心等癥狀,需要及時(shí)停止治療,待患兒相關(guān)癥狀緩解后采用間斷吸入法進(jìn)行治療。③霧化吸入佐治后:指導(dǎo)患兒用清水漱口以排出口腔內(nèi)的殘留藥粉,用已消毒的毛巾對(duì)患兒口鼻周?chē)M(jìn)行擦拭,霧化裝置進(jìn)行清洗和消毒,干燥后合理存放;同時(shí)護(hù)理人員指導(dǎo)患兒家長(zhǎng)五指并攏后叩擊患兒背部,自外向內(nèi)、自下向上,輕輕拍打,自肺底下部逐漸向上,再次由外向內(nèi),交替叩擊10~20 min,同時(shí)囑患兒深吸氣后用力咳嗽,以將痰液排出。患兒如果存在嚴(yán)重排痰困難情況,需要及時(shí)進(jìn)行吸痰處理,確保患兒呼吸道通暢。治療后嚴(yán)密觀察患兒情況,如果患兒存在不適感,需要及時(shí)通知主治醫(yī)師采取對(duì)癥治療措施。治療后做好健康教育工作,多給予患兒關(guān)心,提高患兒及家長(zhǎng)的依從性,保證治療效果,嚴(yán)密觀察患兒病情及治療效果。
1.4 觀察指標(biāo)
1.4.1 比較兩組患兒治療前、治療48 h后hs-CRP、TNF-α、IL-6等炎癥指標(biāo)變化情況。
1.4.2 比較兩組患兒總有效率,若患兒治療后5 d氣喘、咳嗽等臨床癥狀均消失,X線以及實(shí)驗(yàn)室檢查結(jié)果均正常,為顯效。若患兒治療后5 d氣喘、咳嗽等臨床癥狀均明顯緩解,X線以及實(shí)驗(yàn)室檢查結(jié)果均接近正常,為有效。若患兒治療5 d后氣喘、咳嗽等臨床癥狀未消失且X線以及實(shí)驗(yàn)室檢查未明顯改善,為無(wú)效。
1.4.3 比較兩組患兒家長(zhǎng)對(duì)臨床護(hù)理滿(mǎn)意度,兩組患兒出院時(shí)請(qǐng)患兒家長(zhǎng)對(duì)臨床護(hù)理進(jìn)行評(píng)價(jià),評(píng)級(jí)等級(jí)分為十分滿(mǎn)意、基本滿(mǎn)意與不滿(mǎn)意,滿(mǎn)意度=[(十分滿(mǎn)意+基本滿(mǎn)意)/n]×100%。
1.4.4 比較兩組患兒治療前、治療后肺功能相關(guān)指標(biāo)變化情況,主要包括肺活量、肺容積和呼氣流速。
1.4.5 比較兩組患兒治療后相關(guān)臨床癥狀消失時(shí)間,主要包括退熱時(shí)間、肺部啰音消失時(shí)間及咳嗽消失時(shí)間。
1.5 統(tǒng)計(jì)學(xué)方法 應(yīng)用SPSS21.0系統(tǒng)處理結(jié)果中變量資料,相關(guān)計(jì)量數(shù)據(jù)描述為(±s)的形式并用t檢驗(yàn);相關(guān)計(jì)數(shù)數(shù)據(jù)描述為[n(%)]的形式且組間差異分析行χ2檢驗(yàn),P<0.05表示有統(tǒng)計(jì)學(xué)意義。
2 結(jié) 果
2.1 兩組患兒治療前后炎癥指標(biāo)對(duì)比 試驗(yàn)組患兒入院時(shí)hs-CRP、TNF-α、IL-6水平分別為(16.56±2.21)mg/L、(2150.45±20.45)pg/mL、(180.27±10.21)pg/mL,對(duì)照組患兒入院時(shí)hs-CRP、TNF-α、IL-6水平分別為(16.59±2.22)mg/L、(2 150.49±20.44)pg/mL、(180.29±10.18)pg/mL,兩組患兒入院時(shí)各炎癥指標(biāo)水平無(wú)明顯差異(t=0.361、0.214、0.289,P>0.05)。試驗(yàn)組患兒治療48 h后hs-CRP、TNF-α、IL-6水平分別為(8.23±2.42)mg/L、(950.16±20.56)pg/mL、(105.25±10.45)pg/mL,對(duì)照組患兒治療48 h后hs-CRP、TNF-α、IL-6水平分別為(12.55±2.44)mg/L、(1 538.56±20.58)pg/mL、(145.44±10.44)pg/mL,治療48 h后試驗(yàn)組患兒各炎癥指標(biāo)水平較對(duì)照組患兒明顯更低(t=11.251、10.154、10.456,P<0.05)。
2.2 兩組患兒總有效率對(duì)比 試驗(yàn)組患兒總有效率比對(duì)照組更高,P<0.05。見(jiàn)表1。
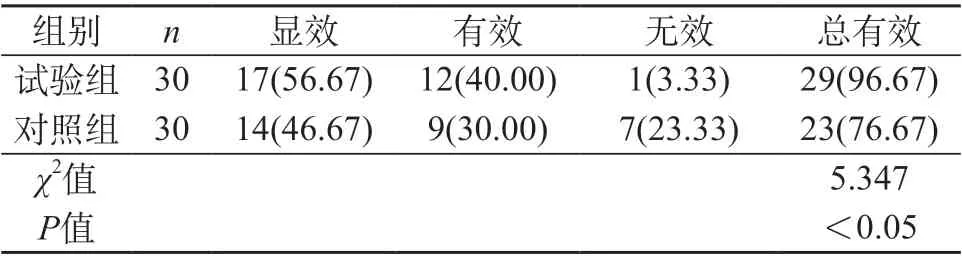
表1 兩組患兒總有效率對(duì)比[n(%)]
2.3 兩組患兒家長(zhǎng)對(duì)臨床護(hù)理滿(mǎn)意度對(duì)比 試驗(yàn)組患兒家長(zhǎng)對(duì)臨床護(hù)理十分滿(mǎn)意、基本滿(mǎn)意與不滿(mǎn)意例數(shù)分別為15、13、2例,對(duì)照組患兒家長(zhǎng)對(duì)臨床護(hù)理十分滿(mǎn)意、基本滿(mǎn)意與不滿(mǎn)意例數(shù)分別為10、10、10例,試驗(yàn)組患兒家長(zhǎng)對(duì)臨床護(hù)理滿(mǎn)意度(93.33%)顯著高于對(duì)照組(66.67%)(χ2=7.702,P<0.05)。
2.4 兩組患兒臨床癥狀體征消失時(shí)間對(duì)比 試驗(yàn)組患兒的退熱、肺部啰音、咳嗽等臨床體征消失時(shí)間均短于對(duì)照組,數(shù)據(jù)差異顯著,P<0.05。見(jiàn)表2。
表2 兩組患兒臨床癥狀體征消失時(shí)間對(duì)比(h,±s)
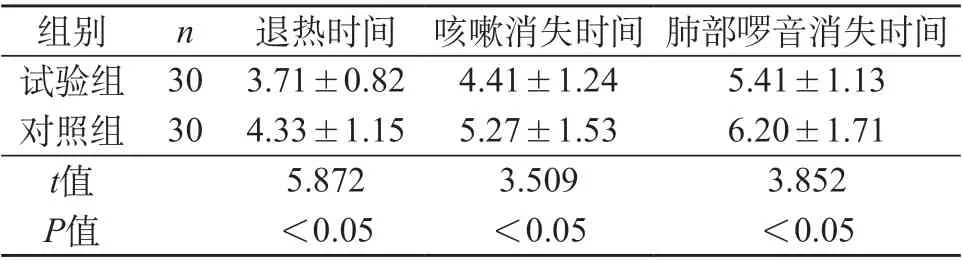
表2 兩組患兒臨床癥狀體征消失時(shí)間對(duì)比(h,±s)
組別 n 退熱時(shí)間 咳嗽消失時(shí)間 肺部啰音消失時(shí)間試驗(yàn)組 30 3.71±0.82 4.41±1.24 5.41±1.13對(duì)照組 30 4.33±1.15 5.27±1.53 6.20±1.71 t值 5.872 3.509 3.852 P值 <0.05 <0.05 <0.05
2.5 兩組患兒治療前后肺功能指標(biāo)對(duì)比 試驗(yàn)組患兒入院時(shí)肺活量、呼吸容積、呼氣流速水平分別為(2.84±0.88)L、(1.75±0.51)L、(145.38±18.12)L/min,對(duì)照組患兒入院時(shí)肺活量、呼吸容積、呼氣流速水平分別為(2.79±0.81)L、(1.72±0.46)L、(143.97±17.65)L/min,兩組患兒入院時(shí)肺功能各項(xiàng)指標(biāo)水平無(wú)明顯差異(t=0.175、0.526、0.114,P>0.05)。試驗(yàn)組患兒治療后肺活量、呼吸容積、呼氣流速水平分別為(4.24±0.12)L、(2.76±1.06)L、(175.43±24.05)L/min,對(duì)照組患兒治療48 h后肺活量、呼吸容積、呼氣流速水平分別為(3.75±0.20)L、(2.26±0.53)L、(160.17±21.58)L/min,治療后試驗(yàn)組患兒各肺功能指標(biāo)水平均明顯高于對(duì)照組(t=8.376、5.993、12.419,P<0.05)。
3 討 論
小兒肺炎是臨床較為常見(jiàn)的呼吸道病癥,具有較高的發(fā)病和死亡風(fēng)險(xiǎn),患兒癥狀表現(xiàn)主要為呼吸困難、發(fā)熱、肺部濕啰音、咳嗽及氣促等。采取抗菌藥物和解除呼吸道阻塞是臨床治療該疾病的關(guān)鍵,祛痰有助于保持呼吸道的通暢性。但是隨著抗生素的廣泛應(yīng)用,耐藥菌株也在不斷增加,其整體質(zhì)量效果具有局限性,同時(shí)常用的止咳化痰藥物的整體治療效果并不理想。因此需要采用氧氣霧化吸入進(jìn)行治療,小兒肺炎目前臨床治療方向是在保持患兒呼吸道通暢的情況下,應(yīng)用止咳平喘藥物。霧化吸入佐治近些年被廣泛應(yīng)用在兒科呼吸系統(tǒng)疾病治療中,該給藥方式是使用一種噴射式吸入方式,通過(guò)氧氣與藥物結(jié)合形成的氣霧,伴隨患兒自主呼吸進(jìn)入患兒呼吸道。該給藥方式極大程度提升了呼吸道局部病灶藥物濃度,有利于促進(jìn)患兒呼吸道上皮細(xì)胞局部炎癥的緩解,hs-CRP、TNF-α、IL-6等炎癥指標(biāo)的下降[3-5]。對(duì)其原理進(jìn)行分析,主要為霧化器利用高速氣流,經(jīng)由毛細(xì)管在管口形成負(fù)壓,藥?kù)F能夠被高速的氧氣流裝機(jī)產(chǎn)生細(xì)小霧滴形成藥?kù)F噴出。該方法對(duì)小兒肺炎的治療效果確切,同時(shí)具有較高的安全性。
布地奈德混懸液是臨床較為常用的一種霧化藥物,能夠在霧化作用下使藥物直接作用在黏膜細(xì)胞,實(shí)現(xiàn)對(duì)炎性反應(yīng)的有效控制,減少炎性細(xì)胞,降低黏液的分泌能力。霧化吸入布地奈德能夠直接作用于病變位置,迅速進(jìn)入并分布到患兒全肺毛細(xì)支氣管、肺泡內(nèi)與肺泡管,與氣道上皮細(xì)胞的糖皮質(zhì)激素受體結(jié)合,強(qiáng)化平滑肌細(xì)胞、內(nèi)皮細(xì)胞以及溶酶體膜的穩(wěn)定性,抑制氣道局部分泌型免疫球蛋白的合成,降低其活性,腺體分泌減少,有助于緩解患兒的臨床癥狀。特布他林霧化液屬于一種腎上腺素能激動(dòng)劑,能夠選擇性激動(dòng)β2受體,促進(jìn)支氣管平滑肌舒張,抑制內(nèi)源性致痙攣物質(zhì)的釋放以及內(nèi)源性介質(zhì)導(dǎo)致的水腫,強(qiáng)化支氣管黏膜纖毛上皮廓清能力。二者聯(lián)用效果確切,并且見(jiàn)效較快。氧氣霧化吸入能夠直接作用于咽喉部,有效改善患兒局部痙攣情況,緩解水腫和炎癥,并且霧量較小,藥量適宜,起效快,適用于嬰幼兒。因?yàn)楹粑缹?duì)外開(kāi)放,所以10 min便能夠完成治療,治療時(shí)間較短,藥物通過(guò)肺吸收至血液的距離短,藥物微粒的直徑合理,不會(huì)導(dǎo)致氣道阻力;藥物濃度較高,避免肝臟首過(guò)敏反應(yīng),小劑量便能夠充分發(fā)揮藥效。但是,嬰幼兒各項(xiàng)臟器功能發(fā)育尚不成熟,心理承受能力低,患兒在疾病不適癥狀的影響下,在醫(yī)院陌生環(huán)境的刺激下易出現(xiàn)躁動(dòng)、哭鬧等,對(duì)臨床護(hù)理診療的順利開(kāi)展造成了阻礙,同時(shí)患兒家長(zhǎng)因?qū)π悍窝紫嚓P(guān)知識(shí)了解程度低,受患兒負(fù)面情緒的影響,對(duì)臨床護(hù)理工作無(wú)法長(zhǎng)期保持耐心,因此,小兒肺炎氧氣霧化吸入佐治常規(guī)護(hù)理的實(shí)施對(duì)臨床醫(yī)護(hù)關(guān)系帶來(lái)了考驗(yàn)[6-8]。
全程系統(tǒng)護(hù)理模式是近年來(lái)臨床較為常用的一種新型護(hù)理模式,具有綜合性、全面性、針對(duì)性的特點(diǎn),貫穿于患者入院至出院的全部過(guò)程,遵循“以患者為中心”的護(hù)理原則,在護(hù)理階段結(jié)合患者實(shí)際為其提供優(yōu)質(zhì)、全面的護(hù)理服務(wù),旨在提高整體護(hù)理服務(wù)質(zhì)量。全程系統(tǒng)性護(hù)理干預(yù)即在氧氣霧化吸入佐治前、中、后3個(gè)時(shí)間段開(kāi)展針對(duì)性護(hù)理干預(yù),其中在氧氣霧化吸入佐治前,開(kāi)展心理護(hù)理以提高患兒家屬對(duì)該治療方式重要性認(rèn)識(shí),贏得患兒家屬的信任后,協(xié)同患兒家長(zhǎng)調(diào)整患兒體位,選擇合適時(shí)間開(kāi)展氧氣霧化吸入佐治,在氧氣霧化吸入佐治過(guò)程中,合理控制患兒的每分鐘吸氧量,確保氧氣霧化吸入佐治的順利進(jìn)行[9-10]。在氧氣霧化吸入佐治后,強(qiáng)化患兒的口腔護(hù)理及呼吸道護(hù)理,提升患兒家長(zhǎng)護(hù)理能力,利于患兒病情的控制[11-13]。
本次研究顯示,試驗(yàn)組患兒氧氣霧化吸入佐治24 h后hs-CRP、TNF-α、IL-6等炎癥指標(biāo)顯著低于對(duì)照組,試驗(yàn)組患兒總有效率比對(duì)照組高,患兒家長(zhǎng)對(duì)護(hù)理滿(mǎn)意度高,試驗(yàn)組臨床癥狀體征消失時(shí)間短于對(duì)照組,且治療后肺功能指標(biāo)改善情況優(yōu)于對(duì)照組。這也說(shuō)明對(duì)患兒采取全程系統(tǒng)化護(hù)理效果確切,有助于促進(jìn)患兒恢復(fù)。全程系統(tǒng)化護(hù)理貫穿于患兒治療前、治療中及治療后的全部過(guò)程中,旨在為患兒提供全面、優(yōu)質(zhì)、針對(duì)性的護(hù)理服務(wù),能夠彌補(bǔ)傳統(tǒng)常規(guī)護(hù)理模式的不足,保證治療效果的同時(shí)促進(jìn)患兒恢復(fù)。在實(shí)際護(hù)理階段,霧化吸入治療前,護(hù)理人員做好健康教育與心理干預(yù),為患兒家長(zhǎng)詳細(xì)講解疾病及氧氣霧化治療相關(guān)知識(shí),使其認(rèn)識(shí)到積極進(jìn)行治療的重要性。同時(shí)做好與患兒的溝通工作,通過(guò)言語(yǔ)給予其鼓勵(lì),采取注意力轉(zhuǎn)移法緩解患兒的負(fù)面情緒,確保患兒能夠主動(dòng)配合治療,為霧化吸入治療順利開(kāi)展夯實(shí)基礎(chǔ)。因?yàn)榛純旱哪挲g較小,自控能力不佳,并且咳嗽力量較弱,纖毛清潔功能尚未發(fā)育完善,呼吸道多合并程度不一的阻塞情況,所以在治療階段做好護(hù)理干預(yù)措施具有重要意義。治療階段,護(hù)理人員幫助患兒調(diào)整至合適體位,確保其身心放松,認(rèn)真檢查裝置情況,嚴(yán)密觀察患兒情況,如果存在異常情況及時(shí)進(jìn)行處理,為治療的安全、順利進(jìn)行提供保障。同時(shí)治療階段對(duì)霧量等參數(shù)進(jìn)行合理調(diào)整,確保各項(xiàng)參數(shù)的合理性,從小霧量開(kāi)始逐漸增加霧量,確保患兒耐受,避免對(duì)患兒造成不適。另外氧氣霧化可能會(huì)導(dǎo)致患兒咳嗽等癥狀,如果癥狀較為嚴(yán)重,需要及時(shí)停止治療。治療后同樣需要加強(qiáng)對(duì)患兒的護(hù)理干預(yù),做好相關(guān)護(hù)理工作。護(hù)理人員完成治療后及時(shí)給予患兒漱口,使用消毒毛巾對(duì)口鼻周?chē)M(jìn)行擦拭;同時(shí)幫助患兒拍背,以促進(jìn)痰液排出,如果存在排痰困難等情況需要進(jìn)行吸痰處理,確保患兒呼吸道的通暢性;治療后嚴(yán)密觀察患兒情況,如果存在異常情況及時(shí)進(jìn)行對(duì)癥處理。
綜上所述,小兒肺炎氧氣霧化吸入佐治中應(yīng)優(yōu)化常規(guī)護(hù)理,積極開(kāi)展全程系統(tǒng)化護(hù)理模式。
- 中國(guó)醫(yī)藥指南的其它文章
- 基于醫(yī)患關(guān)系現(xiàn)狀對(duì)醫(yī)患溝通技巧運(yùn)用的淺析
- 預(yù)見(jiàn)性護(hù)理干預(yù)在急性期腦出血患者中的應(yīng)用效果評(píng)價(jià)
- 不同劑量呋塞米與安體舒通片聯(lián)合治療重度心力衰竭的療效及安全性分析
- 臨床護(hù)理路徑在人工股骨頭置換術(shù)后患者中的應(yīng)用效果及其對(duì)患肢功能的康復(fù)體會(huì)
- 分析優(yōu)質(zhì)護(hù)理服務(wù)在呼吸衰竭護(hù)理中的臨床效果
- 針對(duì)性護(hù)理措施對(duì)剖宮產(chǎn)產(chǎn)婦產(chǎn)褥感染的預(yù)防效果研究

