“臨床多學科一體化”康復護理對老年重癥肺炎患者心肺功能恢復及睡眠質量的影響
莊月娥 曾珊珊 蔡晶晶 周世彬 賴玲治
(福建省泉州市第一醫院,泉州,362000)
肺炎是由細菌或病毒感染引起的肺實質病變,重癥肺炎可引發呼吸衰竭[1],具有較高致死率。老年人多合并基礎疾病,身體狀況較差,重癥肺炎發病率較高。老年重癥肺炎臨床表現為呼吸困難,氣道梗阻等,目前臨床治療該疾病的主要方式為機械通氣療法[2]。常規康復護理僅對重癥肺炎相關臨床癥狀進行干預,如咳痰、呼吸困難等的護理干預,但缺乏對患者心理和身體素質方面的照護,造成最終康復效果不佳,心肺康復是指通過一系列康復活動來提高患者心肺功能,對老年重癥肺炎患者進行科學的康復護理,有助于改善重癥肺炎患者預后[3]。“臨床多學科一體化”康復護理模式打破了傳統康復護理模式的分裂狀態,避免分階段康復可能出現的延遲康復進程現象。本研究旨在探究“臨床多學科一體化”康復護理對老年重癥肺炎患者心肺功能恢復及睡眠質量的影響。現報道如下。
1 資料與方法
1.1 一般資料 選取2019年8月至2021年8月福建省泉州市第一醫院收治的重癥肺炎患者88例作為研究對象,按隨機數表法分為觀察組和對照組,每組44例。觀察組中男24例,女20例,年齡61~78歲,平均年齡(68.72±13.26)歲;病程3~12 d,平均病程(5.41±1.12)d;肺炎CURB-65評分0~2分28例,3~5分16例。對照組中男25例,女19例,年齡60~78歲,平均年齡(68.47±13.08)歲;病程3~13 d,平均病程(5.82±1.17)d;肺炎CURB-65評分0~2分26例,3~5分18例。2組患者性別、年齡、病程等一般資料比較差異無統計學意義(P>0.05),具有可比性。2組患者均自愿簽署知情同意書。
1.2 納入標準 1)符合重癥肺炎的診斷標準[4];2)年齡60~80歲;3)意識清晰,能正常交流。
1.3 排除標準 1)有睡眠障礙病史者;2)合并心力衰竭或其他嚴重內科疾病者;3)診斷為醫院獲得性肺炎者。
1.4 干預方法 2組患者均給予常規治療如機械通氣、抗感染、營養支持、調節電解質平衡等。對照組給予常規護理干預,主要包括:健康宣教、病情監測、飲食干預、呼吸道清潔、飲食管理等。觀察組在對照組基礎上給予“臨床多學科一體化”康復護理干預,具體操作如下。1)成立多學科干預小組:由1名護士長、1名營養師、1名呼吸治療師、1名康復醫師、2名責任護士和1名心理咨詢師組成,小組由呼吸內科護士長主導,小組成員皆從業5年以上,臨床專業技能豐富。2)分工協作:護士長負責患者康復護理工作的總體安排,護理工作在患者撤呼吸機的當天開始實施;責任護士負責監測患者生命體征、協助患者排痰、置管護理等工作的實施和記錄并排查影響患者夜間睡眠質量的原因如咳嗽、呼吸困難等,可通過采取口腔護理、呼吸道護理、體位調整等措施,改善患者夜間咳嗽、呼吸困難等癥狀。夜間護理交流時應降低音量,避免影響患者睡眠;患者開始康復護理的當天,由責任護士聯系心理咨詢師、營養師和康復科醫師進行會診,心理咨詢師對患者目前的心理狀態進行評估,若患者存在消極心理,通過面對面談話的方式幫助患者建立康復的信心,消除其負面情緒,責任護士在進行每天的護理工作時對患者的情緒狀態進行監測,若患者出現明顯心理波動,及時聯系心理咨詢師進行心理干預;營養師對患者開始康復護理的身體狀況進行評估,并針對性地給予高蛋白、營養均衡等個性化飲食方案,當患者剛撤呼吸機時,飲食應以流質食物為主,幫助患者鍛煉吞咽功能,當恢復進食后,應增加蛋白、蔬果攝入;由康復科醫師對患者制定針對性康復訓練如呼吸運動康復和肢體康復,指導患者建立有效呼吸方式,例如蝴蝶式呼吸訓練,臥位呼吸訓練等,訓練中以無呼吸困難為準,待患者不耐受時停止訓練,待患者臥床生命體征穩定后,責任護士協助患者開展肢體訓練,如上肢關節屈伸運動、下肢抬腿運動等,指導患者嘗試步行練習,并逐漸恢復至正常水平。3)制定健康教育模式:患者出院后定期對患者進行電話隨訪,了解其心肺功能恢復和睡眠質量情況。2組均干預2周。
1.5 觀察指標 1)比較干預前及干預2周后2組患者6 min步行實驗(6-Minute Walk Test,6MWT)、最大攝氧量(Maximal Oxygen Consumption,VO2max)和1秒用力呼氣容積(Forced Expiratory Volume In One Second,FEV1)變化,囑患者在6 min內以自己最快的速度在平直路面行走,測量其行走的最長距離,患者穿戴心肺功能儀在跑步機上運動,調整速度至患者最大耐受強度,心肺功能儀收集患者呼出氣體并分析其VO2max;2)采用匹茲堡睡眠質量指數(PSQI)評價患者的睡眠質量[5],該量表包含7個維度,總分21分,分數越低提示睡眠質量越好;3)比較干預2周內并發癥發生情況差異。
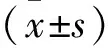
2 結果
2.1 2組患者心肺功能比較 干預2周后,2組患者6MWT、VO2max和FEV1水平均較干預前明顯升高,且觀察組的6MWT、VO2max和FEV1水平高于對照組(P<0.05)。見表1。
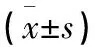
表1 2組患者心肺功能比較
2.2 2組患者睡眠質量PSQI評分比較 干預2周后,2組患者PSQI評分均較干預前明顯降低,且觀察組的PSQI評分較對照組更低(P<0.05)。見表2。
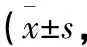
表2 2組患者PSQI評分比較分)
2.3 2組患者并發癥發生情況比較 干預2周內,觀察組并發癥總發生率為4.88%,對照組的并發癥總發生率為20.45%,觀察組并發癥總發生率顯著低于對照組(P<0.05)。見表3。

表3 2組患者并發癥發生情況比較[例(%)]
3 討論
重癥肺炎常常合并多種疾病,可能引起多器官受累[6],嚴重影響患者身體功能。重癥肺炎患者待病情穩定后,若只重視對相應臨床癥狀開展護理干預,對患者長期預后不利,此時應注重開展患者呼吸功能、肢體運動、心理狀態和營養狀況的系統性康復護理,對促進患者康復、改善患者預后具有積極意義。老年急性重癥肺炎患者由于身體素質較差,且長期臥床、缺乏活動,呼吸系統換氣功能較差,氧合功能不能滿足機體需求,故應在疾病恢復期盡早開展心肺功能康復護理。本研究結果發現,干預2周后觀察組6MWT、VO2max和FEV1水平均較對照組顯著升高,提示“臨床多學科一體化”康復護理干預可以顯著促進老年重癥肺炎患者心肺功能恢復。該干預模式通過呼吸科護理人員的專業護理改善患者咳嗽、咳痰、呼吸困難等臨床癥狀,康復科護理人員對其進行針對性的心肺功能恢復指導,營養師為其制定個性化的營養飲食方案,心理咨詢師通過面對面聊天的方式緩解患者內心的焦慮和恐懼情緒,諸多學科的共同協作不僅滿足了老年重癥肺炎患者的生理需求,還加強了對患者的心理干預,使患者擁有戰勝疾病的信心,進而提高了其治療的依從性[7],治療效果得以保障,故患者心肺功能恢復進程得以加快。此前有研究表明給予重癥肺炎患者高蛋白、易消化的食物有助于提高患者免疫力[8],進而減輕炎癥,加快心肺功能恢復,與本研究結果相符。
老年重癥肺炎患者由于疾病較嚴重,且身體狀況較差,夜間咳嗽、胸痛、呼吸困難等癥狀加重,進而影響其睡眠質量[9],對患者預后十分不利。本研究結果表明干預2周后,觀察組PSQI評分較對照組顯著降低,提示“臨床多學科一體化”康復護理干預可有效改善老年重癥肺炎患者的睡眠質量。考慮其原因是該干預模式通過重癥醫學科及呼吸科責任護士對患者進行口腔護理,改善患者夜間咳嗽、呼吸困難等癥狀,進而改善患者的睡眠質量,同時該干預模式加強了對患者的心理干預,患者樹立疾病恢復的信心,以更加積極陽光的心態接受治療、配合康復護理,可促進患者康復進程。除此以外,本研究還發現干預2周后,觀察組并發癥發生率顯著低于對照組,表明“臨床多學科一體化”康復護理干預可明顯減少老年重癥肺炎患者并發癥發生率。該干預模式通過對患者心理、生理的干預,幫助患者建立信心,促進機體功能恢復,患者保持積極樂觀的心態,可促進疾病恢復[10],進而減少并發癥發生情況。
綜上所述,“臨床多學科一體化”康復護理干預可有效促進老年重癥肺炎患者心肺功能恢復,改善其睡眠質量,減少并發癥發生率,對改善患者預后具有重要意義。

