基于FMEA 優化創傷失血性休克患者的用血流程研究
吳孫瑩 陳鋼 江娟
浙江大學醫學院附屬金華醫院急診科,浙江金華 321000
創傷患者急救是一個多團隊合作過程,涉及部門、環節較多,創傷失血性休克患者的用血時間往往超出30 min。隨著區域創傷中心的建立,如何縮短創傷失血性休克患者的用血時間成為亟待解決的問題。失效模式與效應分析法(failure mode and effect analysis,FMEA)是一種前瞻性的風險評估方法,主要用于改進流程的設計過程,采用量化的方法探尋、分析問題的潛在原因并給予持續質量改進,矯正失效因子,以減少或杜絕缺陷的發生。本研究旨在基于FMEA優化本院創傷失血性休克患者的用血流程,縮短用血時間,現報道如下。
1 資料與方法
1.1 一般資料
選取2020 年1~12 月浙江大學醫學院附屬金華醫院收治的創傷失血性休克患者140 例,其中男68例,女72 例;年齡31~69 歲,平均(61.4±8.9)歲。將患者隨機分為兩組。觀察組(n=70)男36 例,女34 例,平均年齡(63.7±8.1)歲;對照組(n=70)男32 例,女38例,平均年齡(60.9±7.3)歲。觀察組采用基于FMEA 改進創傷失血性休克患者的用血流程,對照組采用常規治療干預方式。兩組患者的一般資料比較,差異無統計學意義(P>0.05),具有可比性。
在進行本研究之前,首先根據《創傷失血性休克診治中國急診專家共識》中創傷失血性休克診斷要點對所有患者進行審核,確定所有患者均符合診斷要點,同時向科學技術管理委員會與倫理委員會提交樣本采集方案,并獲得批準。納入標準:①出現休克,且存在病因;②面色發生改變,意識混亂、不清晰;③脈搏快,超過100 次/min,細或不能觸及;④四肢溫度偏低,胸骨部位皮膚指壓陽性,皮膚蒼白,尿量小于30 ml/h;⑤收縮壓小于10.64 kPa(80 mmHg);⑥脈壓小于2.66 kPa(20 mmHg);⑦原本患有高血壓的患者出現收縮壓下降的現象,且下降比例超出30%。排除標準:①年齡小于18 歲者;②ISS 小于16 分者;③休克指數小于1.0 者。
1.2 方法
基于FMEA 分析法對創傷失血性休克患者的用血流程進行深入研究,收集流程中存在的潛在問題,分析用血時間延長的環節和原因,擬定改進方案并實施,最終進行效果評價。
①組建由分管領導、急診科主任、護士長、急診外科醫生、護士、輸血科主任、輸血科醫生共10 人參與的多學科FMEA 小組。項目負責人負責對小組成員進行FMEA 應用方法的培訓,培訓考核合格后方可參與研究,做到各成員分工明確,各司其職。小組成員對每例納入研究的患者的用血時間進行分析統計,每2周組織召開1 次小組成員會議,進行質量控制以及工作推進。
②FMEA 小組成員利用創傷失血性休克患者的用血時間表對患者病歷進行回顧性統計分析,醫生確認患者需要輸血后的用血流程包括開輸血醫囑、抽配血標本、送配血標本、交叉配血、取血5 個主要環節,小組成員對這五個環節中可能發生的失效模式進行預測,并分析出導致失效的原因及帶來的后果。分別從嚴重度(severity,S)、發生率(occurrence,O)及檢測度(detection,D)這三個方面來評分,評分標準見表1,評分范圍1~10 分,程度依次遞增。根據計算公式RPN=S×O×D,計算風險優先值(risk priority number,RPN),據此RPN 的取值范圍為1~1000。RPN 分值越高,意味著失效風險越大,當其超出100 時,意味著該模式不太理想,需要進行進一步的改進。
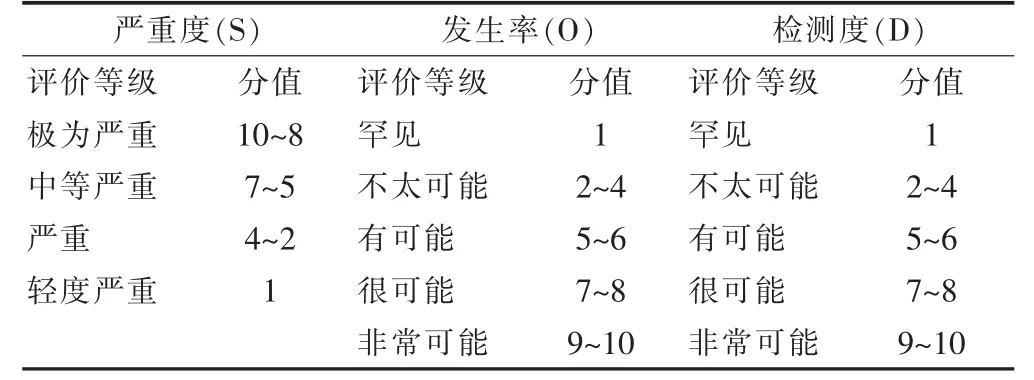
表1 失效的嚴重度、發生率及檢測度的評分標準
③針對創傷失血性休克患者用血流程中的失效模式制訂改進措施,由FMEA 小組成員落實實施,小組成員對納入研究的患者利用創傷失血性休克患者用血時間表進行用血時間分析統計,每兩周組織召開1 次小組成員質量控制會議,對具體措施執行過程中出現的問題再次評估并持續質量改進,以達到流程最優化。
通常情況下,創傷失血性休克患者的用血流程有開輸血醫囑、抽配血標本和送配血標本。(1)在開輸血醫囑這一環節中,可能存在的失效模式有搶救醫生人力不足、輸血醫囑信息流程繁瑣、沒有正確把控輸血指征及創傷救治能力不夠。針對各種失效模式,應采取的整改方案包括:①完善創傷團隊工作職責,增加院內一喚、二喚班,確保創傷團隊隨時待命;②進行信息系統改進,設置“創傷醫囑包”,將創傷救治常用醫囑進行綜合,方便醫生開具創傷相關醫囑;③每個月進行創傷例會,對創傷救治過程中存在的問題進行分析改進,提升醫生的預判能力;④定期進行創傷救治演練及創傷理論培訓,定期要求省內外知名專家進行業務指導。(2)在抽配血標本這一環節中,可能存在的失效模式有醫生創傷救治知識缺乏、護士創傷救治知識缺乏、病人病情重導致采血困難及未及時接收輸血醫囑。針對各種失效模式,應采取的整改方案包括:①入搶救區的創傷患者入院后即進行預采配血及輸血前檢查,做好標識;②加強醫護溝通,醫生確定患者需要輸血后立即先口頭告知搶救護士。(3)在送配血標本這一環節中,可能存在的失效模式有抽血后沒有及時通知運送工人、未告知運送工人是急用血、運送工人未走最短運送路線導致運送時間延長及輸血科未及時接收配血標本。針對各種失效模式,應采取的整改方案包括:①指定一名護士專人負責輸血相關事宜,由該護士負責運送配血標本;②由輸血護士完成送血工作;③通過模擬演練,尋找送血距離最短、用時最少的專用路線,用血時從專線運送;④提前電話聯系輸血科工作人員,告知“創傷用血優先”,輸血科人員在標本接收窗口待命。
1.3 評價指標
評價指標包括改進前和改進后納入標準的患者治療前后的住院時間、出血量、休克糾正時間及再出血量、平均用血時間、用血時間小于30 min 的合格率。
1.4 統計學方法

2 結果
2.1 治療后兩組患者的住院時間、出血量、休克糾正時間及再出血量比較
觀察組的住院時間、休克糾正時間均短于對照組,出血量、再出血量均少于對照組,差異均有統計學意義(均P<0.05)。見表2。

表2 兩組患者的住院時間、出血量、休克糾正時間及再出血量比較()
2.2 兩組的平均用血時間、用血時間小于30 min 的合格率比較
與對照組比較,觀察組的平均用血時間更短,用血時間小于30 min 的合格率更高,差異有統計學意義(均P<0.05)。見表3。

表3 兩組患者的用血時間情況比較
3 討論
FMEA 是一種前瞻性、系統性的管理方法和工具,可用于確定和預防潛在風險。相對于其他眾多的風險識別方法,FMEA 具有操作簡單、實用性強、可識別風險范圍廣等諸多特有優勢。FMEA 實施的主要作用和目的是對既定流程中可能出現的問題進行預測,可幫助相關人員提前做好應對準備,而不是等到失效發生后才去尋找原因和方法。此外,該方法還能對流程中發生失效的原因和導致的后果進行評估,進而判斷風險的大小,幫助相關人員采取相應的對策,從而最大化降低流程變化導致出現醫療護理事故的風險。
對創傷失血性休克患者而言,其用血流程涉及到多個環節,這些環節緊密相連、環環相扣,只有保證每個環節不出差錯,才能保證整個用血流程的連續性。從入院到真正輸血,患者需要經過一系列的環節,具體包括創傷評估、確認輸血、開輸血醫囑、抽配血標本、送配血標本、交叉配血和取血等多個環節,若其中任何一個環節被延誤或出現差錯,都極有可能影響后續環節的執行,進而影響患者的救治,甚至給患者帶來一定的生命危險。在實施本項目之前,本研究組首先查閱大量的與課題相關的文件,收集和整理與本論題相關的觀點,為課題順利進行奠定一定的理論基礎;此外,還進行現場演練、問卷調查等環節,以此找出在患者用血過程中可能會導致用血時間延時情況,并總結出相關失效模式,其中送配血標本、開輸血醫囑、取血是造成用血時間延長的主要環節。
綜上所述,基于FMEA 改進創傷失血性休克患者的用血流程,能縮短創傷失血性休克患者的用血時間,提高用血時間小于30 min 的合格率,該方法科學有效,值得推廣和應用。

