胸腰段骨折椎體鄰近椎間盤的MRI影像學特點及臨床意義
王佳佳,宋文慧,梁凱恒,鮑凱
(1.山西醫科大學,山西 太原 030000;2.山西醫科大學第二醫院骨科,山西 太原 030001)
脊柱骨折中以胸腰段骨折最為常見,占全身骨折的3%~5%,臨床觀察發現胸腰段骨折常常會合并椎間盤的損傷[1],這一類型的骨折多不穩定,需要行手術治療。目前臨床中多采用后路椎弓根螺釘內固定,早期療效尚可,但遠期預后欠佳,往往易出現傷椎高度丟失、內固定松動斷裂、椎間隙塌陷甚至后凸畸形等并發癥[2]。有研究指出對于合并椎間盤損傷的胸腰段骨折可通過融合手術來預防創傷性脊柱后凸,但是對于這類骨折是否需要行融合手術仍存在很大爭議。為了更好地評估胸腰段骨折患者的椎間盤損傷程度并指導手術治療,通過收集山西醫科大學第二醫院自2020年5月至2021年5月25例胸腰段骨折患者術前和內固定取出前的MRI資料,總結骨折椎體鄰近椎間盤的形態學和信號變化特點并分析其臨床意義,現報告如下。
1 資料與方法
1.1 一般資料 納入標準:自2020年5月至2021年5月期間收治的新鮮A3型(AO分型[3])胸腰段骨折但無神經功能障礙患者(T11~L2),年齡<60歲。排除標準:惡性椎體塌陷;椎間盤炎;骨質疏松性骨折;退行性椎間盤疾病;影像學資料不完整。
符合上述標準的患者共25例,其中男19例,女6例;年齡29~56歲,平均(41.08±7.10)歲。其中T12骨折3例,L1骨折14例,L2骨折8例;受傷機制:高處墜落傷15例,交通傷6例,運動傷3例,重物砸傷1例。
1.2 觀測指標 入院后所有患者均行X線、CT、MRI檢查。MRI采用GE Signa Twin Speed 1.5 T with EXCITEⅡ超導磁共振掃描儀,磁場強度1.5 T。掃描參數快速自旋回波序列T1WI:TR/TE 500 ms/15 ms,T2WI:TR/TE 3 500 ms/91 ms,層厚5mm,層間距1 mm。視野(field of view,FOV)為300 mm,矩陣352×512,信號采集疊加2~4次。通過影像學檢查,了解脊髓受壓、椎間盤、前后縱韌帶、后方韌帶復合體及周圍軟組織的損傷情況。根據X線和CT測量其在手術前、內固定置入后和取出內固定后的矢狀面指數(sagittal index,SI)、后凸角即椎體角(vertebral body angle,VBA)和雙段楔角(bisegmental wedge angle,BWA),見圖1。根據MRI將椎間盤的形態學變化依據改良的von Gumppenberg分類法分為三類[4],Ⅰ類提示損傷椎間盤和非損傷椎間盤之間對比沒有明顯差異;Ⅱ類椎間盤形態呈橢圓形,或椎間盤突向終板;Ⅲ類提示椎間盤侵犯椎體或突破終板。椎間盤的信號變化則采用四分類法[5],將信號分為“增加”、“正常”、“降低”、“真空現象即信號丟失”(見圖2~3)。將鄰近骨折的椎間盤與其以下節段中未受傷的椎間盤(大多為L3~4)進行比較,所有結果均由放射科及脊柱外科兩位醫師共同閱片所得。隨訪獲得術后和取出內固定后的疼痛視覺模擬評分(visual analogue scale,VAS)和Oswestry功能障礙指數(Oswestry disability index,ODI)。

注:α-VBA;β-BWA;SI-前后椎體高度a/b的比值
1.3 手術方法 患者全身麻醉后采用俯臥位,常規予以消毒、鋪巾后,以傷椎為中心,采取后正中切口,逐層剝開皮膚、皮下、淺筋膜,在棘上韌帶左右兩邊約1.5 cm處切開腰背筋膜,鈍性分離多裂肌和最長肌間隙,顯露出傷椎及傷椎上下鄰近椎體左右兩側的關節突關節,在兩側椎弓根進針點插入導針,C型臂下顯示各進針位置良好,按順序依次擰入尺寸適宜的椎弓根螺釘6枚,C型臂下可以看到各螺釘位置良好,然后安裝縱向連接棒并置入尾絲,撐開復位,擰緊尾絲,C型臂下可以看到傷椎高度復位滿意。溫鹽水沖洗傷口,徹底止血,仔細核對器械、紗布,按照順序逐層縫合筋膜、皮下、皮膚,手術結束后以無菌敷料覆蓋。手術過程順利,麻醉效果滿意,患者術后安返病房。
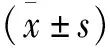
2 結 果
2.1 X線特征 患者VBA從創傷后的(-12.96±4.25)°增加到術后(-4.6±5.15)°,內固定取出后為(-6.76±3.95)°。SI從創傷后的(0.66±0.12)增加到術后(0.87±0.07),取出內固定后為(0.83±0.10)。BWA創傷后為(-3.36±6.09)°,術后為(5.64±4.43)°,即矯正了9°,但是取出內固定之后下降到了(-2.16±5.48)°。由此可以看出在取出內固定之后,VBA、BWA及SI均會有不同程度的下降。
2.2 手術時和取出內固定時的MRI信號和形態變化
2.2.1 手術時 21個椎間盤在T2WI上顯示正常信號,19個椎間盤顯示信號強度增加,10個椎間盤顯示信號強度降低,沒有椎間盤顯示信號丟失的情況。依據形態學標準,19個椎間盤在術后被評定為正常(Ⅰ類),29個椎間盤在結構上有輕微變化(Ⅱ類),有2個椎間盤被歸為嚴重損傷(Ⅲ類)。
2.2.2 取出內固定時 27個椎間盤在T2WI上信號強度正常,4個椎間盤信號強度增加,16個椎間盤信號強度降低,3個椎間盤出現真空現象(即信號丟失),表現為嚴重退變。依據形態學標準,17個椎間盤形態正常(Ⅰ類),23個椎間盤形態為輕微損壞(Ⅱ類),11個椎間盤形態嚴重損壞(Ⅲ類)。
2.2.3 MRI信號變化過程 手術時19個信號增強的椎間盤中,有42%的椎間盤到取出內固定時在T2WI上的信號強度恢復正常,26%的椎間盤信號強度降低,16%的椎間盤出現部分信號丟失(真空現象)。手術時信號正常的21個椎間盤中,有86%的椎間盤在T2WI上的信號強度與內固定取出時一樣,14%的椎間盤信號強度降低,無信號增強和信號丟失的椎間盤。手術時T2WI上信號強度降低的10個椎間盤中,10%的椎間盤到取出內固定時在T2WI上的信號強度恢復正常,10%的椎間盤信號增加,80%的椎間盤信號降低,沒有信號丟失的情況出現(見表1)。

表1 MRI信號改變的特征
2.2.4 形態變化過程 手術時19個形態完整的椎間盤中,有79%的椎間盤到取出內固定時仍保持完整,另外21%的椎間盤存在部分缺陷(Ⅱ類)。手術時形態為Ⅱ類的29個椎間盤中,62%的椎間盤到取出內固定時形態仍然為Ⅱ類,31%的椎間盤退化為第Ⅲ類,只有2個椎間盤形態恢復正常。手術時分類為Ⅲ類的椎間盤到取出內固定時仍然無恢復(100%,見表2)。
2.2.5 椎間盤形態和信號作為短期退變的預后因素分析 共14個椎間盤(2個上位椎間盤和12個下位椎間盤)手術時顯示正常的信號和形態,其中13個(占所有檢查椎間盤的26%)在取出內固定時發現椎間盤仍然完整,1個在T2WI上顯示信號強度降低,但其外觀完整。手術時被歸類為具有正常信號和形態類型為Ⅱ類的5個椎間盤中,有3個椎間盤到取出內固定時在T2WI上信號強度降低,其中1個椎間盤形態退變為Ⅲ類。手術時信號正常的14個椎間盤中,其形態大多也為Ⅰ類。手術時椎間盤信號增加的19個椎間盤中,有3個椎間盤信號在取出內固定時出現真空現象,而其形態也出現惡化,其中2個形態由Ⅱ類變為Ⅲ類,1個由Ⅰ類變為Ⅱ類。由此可知,椎間盤信號和形態的改變是存在聯系的,這兩者也常常相互伴隨,相互影響。通過表2我們也能看出鄰近骨折椎體上位的椎間盤比下位椎間盤容易損傷,信號正常且形態上為Ⅰ類的下位椎間盤比上位椎間盤多10個。
2.3 VAS及ODI評分比較 在對術后和取出內固定后的VAS及ODI評分進行配對樣本秩和檢驗,VAS、ODI差異均有統計學意義(P<0.05,見表3),說明25例患者在取出內固定后(平均10個月)均出現了不同程度的疼痛加重及腰背部功能惡化,而其中8例患者在術后和取出內固定后的VAS及ODI評分存在較大差異,結合表1~2可知這些患者均存在椎間盤的信號丟失和或椎間盤形態退變為Ⅲ類的情況。

表3 25例患者術后和取出內固定后的VAS及ODI評比較
2.4 典型病例 17號39歲男性患者,在煤礦干活時不慎從3米高處墜落,腰背部著地,當時即感腰背部疼痛,后就診于我院行相關檢查示:T12骨折,于2020年6月行胸腰椎后路經肌間隙撐開復位、椎弓根釘內固定術,于2021年4月行胸腰椎后路經肌間隙內固定取出術。手術前后影像學資料見圖4~8。

圖4 術前X線片示T12椎體壓縮,SI為0.44 圖5 術后X線片示T12椎體前緣高度恢復,SI為0.86

圖6 取出內固定后X線片示T12椎體前緣高度有所下降,SI為0.72

圖7 手術時MRI示T11~12椎間盤信號增加,形態分類Ⅱ類;T12~L1椎間盤信號正常,形態分類I類

圖8 取內固定時MRI示T11~12椎間盤信號丟失,形態分類Ⅲ類;T12~L1椎間盤信號降低,形態為I類,考慮椎間盤退變嚴重
3 討 論
椎間盤比椎體更能抵抗壓力損傷[6],但在強大外力的作用下,椎間盤的液態生物力學性能將表現為固體生物力學性能,因此,在胸腰椎爆裂性骨折中,椎間盤損傷似乎是不可避免的。在保留椎間盤的治療中,無論是手術或非手術治療,都已經觀察到椎體前緣高度持續丟失從而產生創傷后脊柱后凸畸形,而進行性椎間盤退變被認為是造成這種現象的原因[7]。有研究表明椎間盤高度的丟失是由于纖維環的松弛,在相關節段產生了顯著的穩定性損失,這種效應會加速退變,從而導致后期出現創傷性脊柱后凸及內固定失敗的問題。Lu等[8]通過對123個急性創傷性椎體壓縮骨折(T11~L5)患者的MRI分析,發現骨折相鄰椎間盤和對照椎間盤的信號和高度均隨時間下降(P<0.001),骨折椎體相鄰椎間盤的信號和高度損失大于對照椎間盤(P<0.05),外傷性椎體骨折與鄰近椎間盤加速退變有關。Eysel等[9]在一項放射學研究中指出矯正角度丟失問題與椎間盤損傷有關,其中大約2/3的患者與椎間盤破壞相關,上位椎間盤比起下位椎間盤更容易。結合現有的結果看,椎間盤損傷對于椎間盤退變影響是肯定的,而椎間盤退變又恰恰是造成創傷性脊柱后凸的重要原因。
在進行磁共振檢查時常常會出現不同程度的偽影,常見的偽影包括運動偽影、卷褶偽影、磁化率偽影、金屬偽影、化學位移偽影、部分容積效應偽影、回波平面成像(echo planar imaging,EPI)ghost偽影等,在本文中選取了取出內固定前的MRI,此時的MRI出現了金屬偽影,為了得到較為清晰的圖像,重新自動預掃Auto Prescan,再用Manual Prescan將頻率調至中心位置,加Shim vol,20 cm改善局部磁場均勻性,縮短回波時間,增加矩陣及使用快速自旋回波序列(fast spin echo,FSE)來降低金屬偽影的影響。
在臨床實踐中發現,脊柱后凸角度變大的患者在受傷多年后會出現背痛癥狀,而如果要通過翻修矯正手術治療脊柱后凸,風險是顯而易見的。考慮到椎間盤損傷可能造成創傷性脊柱后凸等并發癥,有相當一部分學者認為,盡早行融合手術可以避免出現脊柱后凸的發生。Daniaux等[10]在處理胸腰椎骨折伴有嚴重椎間盤損傷的患者時就提到了一種手術方法,即在胸腰椎骨折后路內固定后進行椎弓根椎間植骨融合,這種手術的目的是取出破裂的椎間盤,并用骨移植物重新填充椎間隙,以獲得牢固的融合,并防止后期椎間盤間隙的塌陷導致后凸畸形等問題,但是許多研究人員發現最終的臨床結果與只進行簡單的后路穩定治療相比并沒有差別,其問題就在于軟骨終板不能通過非常有限的椎弓根入路刮除干凈,骨移植床的血液供應較差從而導致了融合的失敗。Andress等[11]的研究表明,植骨融合的失敗與手術入路無關,根本原因還是軟骨終板未能刮除干凈,同時指出自體松質骨的移植不能有效預防后凸畸形再發。考慮到椎弓根入路的有限性,這種融合方式似乎并不可取。而后Charles等[12]長期隨訪了57例行前路椎間融合術的患者,發現前路融合術在提高融合率及防止矯正丟失方面更占優勢,年輕患者有更好的長期臨床效果。德國創傷外科協會的脊柱研究組也提到前后聯合手術能減少矯正丟失,單純后路手術則能獲得更好的VAS評分。雖然研究結果證明前路融合術的可行性,但這種方式也是存在爭議的,前路融合術相較與其他入路手術相比,優點在于術后可以獲得更好的穩定性,但缺點就是手術解剖復雜、創傷大,術中可能會損傷重要的血管和內臟器官等[13],加大了手術風險。Yong-Jie等[14]在對82例后入路椎間融合的患者進行長期隨訪后發現,沒有內固定失敗和后凸畸形的發生,并且Cobb角和受傷椎體的壓縮程度與術前相比是有所改善的。康輝等[15]回顧了56例嚴重胸腰椎骨折伴椎間盤損傷患者的資料,認為應該重視椎間盤損傷繼發的遠期病理改變,采用后路固定、減壓、椎間融合的手術方式,可以降低后凸畸形再發及內固定失敗等遠期并發癥的發生率。似乎越來越多學者認為合并椎間盤損傷的胸腰椎骨折可以行融合手術來降低遠期脊柱后凸的發生率[16]。
但在臨床實踐中,我所見到的可能還是以采取單純撐開復位椎弓根釘內固定術的居多,原因在于單純復位內固定較融合手術,其創傷小、出血少、手術操作難度低的優點顯而易見,而基于我們的研究在對術后和取出內固定后的VAS及ODI評分進行配對樣本秩和檢驗,結果顯示P<0.05,說明25例患者在取出內固定后(平均10個月)均出現了不同程度的疼痛加重及腰背部功能惡化,分析發現在椎間盤信號和形態出現較為嚴重改變時,VAS及ODI評分顯示更差,而在椎間盤信號和形態完整時,這類患者在取出內固定之后的信號和形態也相對完整,其VAS及ODI評分顯示較好。結合表1和表3可知,在椎間盤信號出現丟失即出現“真空現象”及椎間盤形態為Ⅲ類時,其VAS及ODI分值高,并且在取出內固定之后,VBA、BWA及SI均會有下降,出現這種情況我們建議及時行椎間融合治療,而在椎間盤的信號和形態出現輕度退變時,其VAS和ODI評分也就較高,如果出現這種情況可結合臨床實際酌情考慮行融合手術,但是對于那些椎間盤信號和形態完整的患者,其VAS與ODI評分也較低,行單純撐開復位內固定術是足夠的。
在上述研究中,38%的椎間盤在復位固定后和34%的椎間盤在內固定取出后能夠顯示出椎間盤的形態完整性,并且我們能夠監測從受傷時到植入物取出時的椎間盤信號的變化,79%的椎間盤在取出內固定后發現形態仍然完整,雖然觀察期很短(平均10個月),但結果表明,MRI有助于評估椎間盤損傷程度和預期的進一步退變。因此,術前要充分利用MRI來評估椎間盤損傷程度并指導手術方式的選擇。
綜上所述,部分胸腰段骨折患者會合并椎間盤損傷,臨床上可將MRI上椎間盤信號和形態的改變作為選擇治療方式的重要參考因素之一。若是椎間盤信號和形態完整或輕度改變,可行單純后路撐開復位內固定術;若在椎間盤信號改變的基礎上出現較為嚴重的形態學改變,這類患者在取出內固定后VAS及ODI評分顯示更差,遠期可能會出現后凸畸形等并發癥,故應酌情考慮行融合手術。

