斜外側(cè)椎間融合術治療退變性腰椎疾病的臨床療效
黃麗花,陳建梅,姚曉東,李金泉,徐皓
(中國人民解放軍聯(lián)勤保障部隊第九〇〇醫(yī)院骨一科,福建醫(yī)科大學福總臨床醫(yī)學院,福建 福州 350025)
近年來,微創(chuàng)外科技術迅速發(fā)展,其具有創(chuàng)傷小、恢復快、住院時間短等優(yōu)勢,以最小的代價解除患者的病痛,在臨床中廣泛應用。2012年Silvestre等[1]命名了一項新的微創(chuàng)技術——斜外側(cè)椎間融合術(oblique lateral interbody fusion,OLIF),其能夠明顯減少手術創(chuàng)傷及并發(fā)癥,并且能夠有效縮短手術、康復以及住院時間等。2017年10月至2020年5月,中國人民解放軍聯(lián)勤保障部隊第九〇〇醫(yī)院采用OLIF聯(lián)合后路肌間隙入路椎弓根釘內(nèi)固定與微創(chuàng)經(jīng)椎間孔入路腰椎椎體間融合術(minimally invasive transforaminal lumbar interbody fusion,MIS-TLIF)治療180例退變性腰椎疾病患者,對兩種術式進行比較,觀察其臨床療效,現(xiàn)報告如下。
1 資料與方法
1.1 一般資料 納入標準:(1)OLIF手術及MIS-TLIF手術均為同一組醫(yī)師實施;(2)長期下腰痛,伴或不伴有臀部及下肢放射痛、間歇性跛行等癥狀,且臨床癥狀與影像學檢查定位相符合;(3)影像學提示有節(jié)段性腰椎間盤退變、腰椎滑脫、退變性脊柱側(cè)彎、腰椎管狹窄等;(4)經(jīng)嚴格保守治療3個月以上無效;(5)臨床資料完整,且術后隨訪不小于1年。排除標準:(1)隨訪資料不完整;(2)合并有重度骨質(zhì)疏松癥;(3)有腰椎感染、結(jié)核、骨折、原發(fā)性或繼發(fā)性脊柱腫瘤等。
本研究共180例退變性腰椎疾病患者,按手術方式分組,行OLIF聯(lián)合后路肌間隙入路椎弓根釘內(nèi)固定術為OLIF組,共96例,其中男43例,女53例,年齡44~72歲,平均(53.7±5.9)歲;單節(jié)段64例,雙節(jié)段26例,多節(jié)段6例;腰椎滑脫18例,腰椎管狹窄癥54例,腰椎間盤突出癥11例,退變性脊柱側(cè)彎13例。行MIS-TLIF術為MIS-TLIF組,共84例,其中男39例,女45例,年齡43~69歲,平均(55.0±6.9)歲;單節(jié)段58例,雙節(jié)段21例,多節(jié)段5例;腰椎滑脫16例,腰椎管狹窄癥47例,腰椎間盤突出癥9例,退變性脊柱側(cè)彎12例。兩組患者性別、年齡、手術節(jié)段及疾病分類例數(shù)比較,差異無統(tǒng)計學意義(P>0.05)。
1.2 手術方式 OLIF組:采用全麻,取側(cè)臥位,置于髖關節(jié)置換側(cè)臥位固定體位板上,髖關節(jié)稍屈曲位。C型臂透視定位手術節(jié)段并標記切口。常規(guī)消毒鋪巾,作腹部外側(cè)斜形切口(多節(jié)段需延長切口),逐層切開腹外斜肌、腹內(nèi)斜肌、腹橫肌,鈍性分離腹膜至腰大肌前緣與腹部大血管之間,定位并在C型臂透視下確定責任節(jié)段。充分顯露責任節(jié)段的椎體、椎間隙。切開病變椎間盤纖維環(huán)及椎間隙骨贅,將髓核和椎間隙上下終板刮除至軟骨下骨,利用絞刀對對側(cè)纖維環(huán)進行松解,必要時突破至對側(cè)骨贅,磨平椎間隙,逐級使用擴張器撐開椎間隙,將同種異體骨填塞于大小合適的椎間融合器中,并將填塞有同種異體骨的椎間融合器置入椎間隙中,再次透視確認椎間融合器位置良好。對于需處理鄰近節(jié)段,用同樣方法逐個處理。手術結(jié)束后放置1根引流管并縫合切口。改俯臥位行后路肌間隙入路椎弓根釘內(nèi)固定術,術中使用實用新型專利“胸腰椎微創(chuàng)通道手術拉鉤”配合處理。
MIS-TLIF組:采用全麻,取俯臥位。C臂機定位責任椎間隙并標記切口,常規(guī)消毒鋪巾,切開皮膚、皮下組織,沿肌間隙進入,通過使用實用新型專利“胸腰椎微創(chuàng)通道手術拉鉤”配合保護肌間隙組織并充分顯露手術工作區(qū),暴露椎板、椎間隙、關節(jié)突關節(jié),咬除病變節(jié)段部分關節(jié)突關節(jié),顯露椎間孔區(qū)并切除黃韌帶,顯露神經(jīng)根、硬膜囊,摘除髓核、椎間盤、軟骨終板,并確定神經(jīng)根已完全松解、減壓后,使用大小合適的椎間融合器試模后,于椎間隙植入術中去除軟組織的自體骨。再植入填滿自體骨的大小合適椎間融合器。對于有雙側(cè)神經(jīng)癥狀者需雙側(cè)減壓,予行對側(cè)減壓。對于多節(jié)段,再進行多節(jié)段的減壓、融合。并于雙側(cè)肌間隙內(nèi)責任椎間隙上下椎體植入椎弓根釘及鈦棒,并旋緊所有螺栓固定。確定神經(jīng)根充分徹底減壓后,放置引流管并縫合切口。
1.3 術后處理 術后預防性使用抗生素24 h、消炎鎮(zhèn)痛、補液及預防血栓形成處理。OLIF組引流管術后2 h拔除,MIS-TLIF組依術后引流情況決定拔除引流管時間。兩組均可在腰圍保護下術后第2天開始適當下床活動,并復查腰椎正側(cè)位片、CT及MRI。術后3個月、半年、1年及以后每年定期門診復查腰椎正側(cè)位X線片,評估患者的臨床療效。
1.4 觀察指標 記錄兩組手術時間、術中出血量、住院時間、術后下地行走時間及并發(fā)癥情況。記錄對比術前、術后1周、術后3個月、半年、末次隨訪時視覺模擬評分(visual analogue score,VAS)、日本骨科協(xié)會評分(Japanese orthopaedic association scores,JOA)、Oswestry功能障礙指數(shù)(Oswestry dysfunction index,ODI)、椎間高度及椎間融合情況。攝X線片評估椎間融合情況,判斷融合的標準為:在融合節(jié)段椎體前方、側(cè)方存在連續(xù)骨橋連接,或椎體間有連續(xù)骨小梁通過,且未在融合節(jié)段出現(xiàn)透光影、植骨下沉、終板和植骨界面間隙、內(nèi)固定松動等假關節(jié)表現(xiàn);前屈、后伸位椎間夾角變化<5°,相鄰棘突距離變化<3 mm。
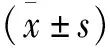
2 結(jié) 果
本組患者均獲隨訪,隨訪時間12~30個月,平均(16.2±4.3)個月。
2.1 兩組術中與術后住院指標比較 OLIF組的手術時間、術中出血量、住院時間及下地行走時間均顯著低于MIS-TILF組,差異有統(tǒng)計學意義(P<0.05,見表1)。
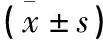
表1 兩組術中與術后住院指標比較
2.2 兩組術前、術后VAS評分、JOA評分、ODI指數(shù)、椎間高度比較 兩組術后1周、術后3個月、術后半年、末次隨訪時疼痛VAS評分、JOA評分、ODI指數(shù)、椎間高度均較術前明顯改善,差異有統(tǒng)計學意義(P<0.05);OLIF組VAS評分、JOA評分、ODI指數(shù)、椎間高度均優(yōu)于MIS-TLIF組,差異有統(tǒng)計學意義(P<0.05),兩組術后各時間點間各指標比較差異無統(tǒng)計學意義(P>0.05,見表2)。
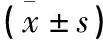
表2 兩組術前、術后VAS、JOA評分、ODI指數(shù)及椎間高度比較
2.3 并發(fā)癥情況 OLIF組術中發(fā)生1例腹膜損傷,1例終板損傷,術中及時處理后未出現(xiàn)不良后果,未發(fā)生血管、神經(jīng)、臟器損傷、腦脊液漏等并發(fā)癥。MIS-TLIF組術中出現(xiàn)3例腦脊液,術后延長引流管留置時間;1例終板損傷,術中調(diào)整融合器及增加植骨處理;1例神經(jīng)損傷,術后8個月左右恢復肌力。兩組術后均未發(fā)生內(nèi)固定松動、斷裂及假關節(jié)形成等并發(fā)癥。末次隨訪時OLIF組融合率93.75%,MIS-TLIF組融合率90.50%。兩組未融合病例無出現(xiàn)不適,未進一步處理。末次隨訪未出現(xiàn)融合器下沉。
2.4 典型病例 72歲男性患者,因“腰痛10余年,間歇性跛行半年余”入院。入院后結(jié)合患者病情以及術前影像學資料(X線、CT、MRI)診斷為腰椎管狹窄癥,在全麻下行斜外側(cè)椎間融合術聯(lián)合后路肌間隙入路椎弓根釘內(nèi)固定術,術后療效評價為優(yōu)。手術前后影像學資料見圖1~5。

圖1 術前正側(cè)位X線片示L3~4、L4~5椎間隙椎體唇狀改變、椎間隙變窄

圖2 術前MRI橫斷面示L3~4、L4~5椎管狹窄明顯

a 術前 b 術后
3 討 論
退變性腰椎疾病嚴重影響患者的生活質(zhì)量及身心健康,以下腰痛、下肢放射痛、間歇性跛行、大小便功能障礙為主要表現(xiàn),傳統(tǒng)腰椎后路手術在椎管內(nèi)進行操作,增加了脊髓神經(jīng)損傷、腦脊液漏的風險。隨著脊柱微創(chuàng)技術的發(fā)展成熟,斜外側(cè)椎間融合術通過人體生理間隙進入,完全保留人體正常生理結(jié)構,避開了椎體前方血管、臟器、腰叢神經(jīng)等,無需暴露椎管,對后方骨性結(jié)構、肌肉和神經(jīng)影響小。斜外側(cè)椎間融合術適應證多,主要適用于退變性腰椎疾病,如腰椎間盤突出癥、輕度腰椎滑脫癥、腰椎管狹窄癥、退變性脊柱側(cè)彎、腰椎術后鄰近節(jié)段退變、后路術后翻修、前路病灶的處理等[2],對軟組織源性狹窄和腰椎軸線異常等腰椎疾病尤為適用。Abbasi等[3]報道OLIF治療退變性腰椎疾病是安全有效的。Zhong-you Zeng等[4]也通過采用OLIF技術治療退變性腰椎疾病總結(jié)分析后,認為OLIF技術是一項安全有效的微創(chuàng)融合技術,同時認為單純OLIF的融合器下沉率遠遠高于椎弓根釘聯(lián)合治療組。因此OLIF聯(lián)合椎弓根釘內(nèi)固定治療退變性腰椎疾病能夠減少手術創(chuàng)傷和穩(wěn)定脊柱融合節(jié)段,最大限度提供脊柱支撐及力學穩(wěn)定,有效恢復椎間高度,從而擴大神經(jīng)根管、椎管、椎間孔的容積以達到間接減壓的目的[5]。張圣飛等[6]對比分析了OLIF聯(lián)合后路內(nèi)固定與傳統(tǒng)經(jīng)椎間孔椎體間隔合手術治療退變性腰椎疾病,認為OLIF聯(lián)合后路內(nèi)固定治療具有微創(chuàng)、安全、有效等優(yōu)勢。

圖4 術后MRI橫斷面示L3~4、L4~5椎管狹窄已徹底減壓

圖5 術后1年X線片示L3~4、L4~5內(nèi)固定無松動、移位、椎間融合器無下沉
OLIF手術及MIS-TLIF手術均為治療退變性腰椎疾病的微創(chuàng)手術方式,但針對兩者的比較,文獻報道較少。本研究病例采用OLIF聯(lián)合后路肌間隙入路椎弓根釘內(nèi)固定術與MIS-TLIF術治療退變性腰椎疾病進行對比,兩組術后隨訪各時間點疼痛VAS評分、JOA評分、ODI指數(shù)、椎間高度均較術前明顯改善,表明OLIF手術與MIS-TLIF手術治療退變性腰椎疾病均有滿意的效果。但是OLIF組手術時間、術中出血量、住院時間以及下地行走時間均顯著低于MIS-TILF組,表明OLIF手術具有縮短手術時間、減少手術創(chuàng)傷、加快術后恢復的優(yōu)勢。OLIF不破壞腰部肌肉及腰椎骨質(zhì),維持了后方張力帶的穩(wěn)定性,且不干擾腹膜,能保留完整的前縱韌帶,對腹部血管損傷的風險很小,可植入較大的椎間融合器。OLIF手術切口相對靠前,避開了腰大肌及腰叢神經(jīng),術中無需神經(jīng)電生理監(jiān)測[7],具有降低手術風險、減少手術并發(fā)癥、縮短住院及康復時間、減輕患者心理負擔等優(yōu)點。然而,OLIF治療腰椎退行性疾病在需直接減壓的黃韌帶肥厚、骨化、小關節(jié)增生、中央椎管狹窄等病例中不占優(yōu)勢。本研究病例隨訪時JOA、ODI評分OLIF組優(yōu)于MIS-TLIF組,考慮為OLIF通過椎間隙的有效撐開,使椎間隙滑脫或椎管等得到復位并恢復椎間高度及穩(wěn)定,間接減壓解決椎管狹窄等問題,從而改善患者的癥狀。且OLIF組的融合率高于MIS-TLIF組,表明OLIF手術具有更好的臨床療效。
OLIF治療退變性腰椎疾病有廣泛的臨床應用價值,筆者體會:本研究病例通過自創(chuàng)實用新型專利“胸腰椎微創(chuàng)通道手術拉鉤”行后路肌間隙入路椎弓根釘內(nèi)固定,克服了肌間隙手術視野小、暴露不充分及對肌肉組織損傷大等缺點,增加了手術安全性,并能減少手術時間。且肌間隙入路,避免了經(jīng)皮椎弓根釘置釘時反復透視的情況,從而減少手術時間。本研究病例OLIF組手術體位,均置于髖關節(jié)置換側(cè)臥位體位板固定系統(tǒng)上,側(cè)臥體位板固定系統(tǒng)雖然是為髖關節(jié)置換術研發(fā)的體位墊,但因它具有保證患者手術體位矢狀面平行手術床、冠狀面垂直于手術床,且可縮短體位安置時間、減少壓瘡、保持術中體位不改變等優(yōu)點[8],故可減少手術擺放體位的時間,提供標準的腰椎C型臂正側(cè)位X線片,避免術中標準體位的改變,從而減少術中透視次數(shù)及出血量,保證手術效果。髖關節(jié)置換側(cè)臥位體位板固定系統(tǒng)值得在臨床OLIF手術中推廣。
OLIF的手術并發(fā)癥絕大多數(shù)為一過性,只需保守及觀察可緩解,只有少部分并發(fā)癥需進行外科干預[9]。本研究病例OLIF組1例出現(xiàn)終板損傷,考慮與手術操作中融合器試模及融合器過大、術中透視位置偏移有關。1例出現(xiàn)腹膜損傷,術中及時修補腹膜,術后未出現(xiàn)腹部癥狀。本研究發(fā)現(xiàn),部分OLIF組病例出現(xiàn)屈髖無力或大腿內(nèi)側(cè)麻木,考慮為腰叢神經(jīng)牽拉出現(xiàn)的一過性癥狀,均在術后3個月內(nèi)緩解。且部分OLIF組病例出現(xiàn)手術側(cè)足背皮溫升高,并未出現(xiàn)癥狀,均在術后1周~1個月內(nèi)恢復,考慮與交感神經(jīng)鏈損傷有關。文獻報道[10]OLIF有一定的交感神經(jīng)鏈損傷風險,但其損傷均為一過性,本研究與文獻報道一致。同時OLIF具有特殊的手術入路解剖和操作技術,對醫(yī)生的技術要求極高。建議行OLIF手術前,行常規(guī)的腰椎MRI檢查以便分析患者腰椎的局部解剖特征,同時OLIF手術窗的血管并發(fā)癥應該警惕[11-12],建議手術前行CT血管造影檢查[13-14],以方便篩選出合適的手術入路,必要時建議改用其他腰椎融合術式[15]。同時椎間盤的切除需沿著終板方向切除,匆損傷終板,以方便融合器融合后達到椎間盤最大的支撐,擴張器應放置于椎間盤前半部分或不應展開超過椎體的中間部分,以盡量減少節(jié)段性血管損傷[16]。
綜上所述,斜外側(cè)椎間融合術聯(lián)合微創(chuàng)肌間隙入路內(nèi)固定術治療腰椎退行性疾病安全有效,縮短康復時間及住院時間,手術創(chuàng)傷更小,術后恢復更快,值得臨床推廣。

