妊娠期高血壓性心臟病陰道試產中實施靶向前瞻護理服務的價值
王添婷 陳春榕 姚月治 吳少云
(泉州市第一醫院 福建泉州 362000)
妊娠期高血壓疾病(hypertensive disorders complicating pregnancy,HDCP)是一個受到全世界關注的健康問題,在全球人口穩步發展的背景下,不同國家及地區HDCP發病率呈現一定升高趨勢,HDCP以妊娠期高血壓、子癇、先兆子癇等常見[1],于產婦、胎兒與新生兒的健康與安全息息相關。妊娠期高血壓性心臟病是HDCP相關心臟病變,也是HDCP較為嚴重的合并癥[2],本病的發生主要與HDCP發展累及心血管功能相關[3],具體發病機制尚未完全明確。本病患者繼發產后大出血、胎盤早剝、彌漫性血管內凝血等嚴重并發癥的風險較高,圍產期常規護理較難針對妊娠期高血壓性心臟病圍產期患者風險因素予以高效干預。靶向前瞻護理是一種針對性服務對象存在的風險因素,通過預判并制定針對性的前瞻性干預策略并實施的護理服務,具備前瞻性、靶向性等特點[4-5]。我院近年來將這一護理服務應用于妊娠期高血壓性心臟病患者中,旨在通過護理服務的優化改進,保障圍產期母嬰安全,現報道如下。
1 資料與方法
1.1 一般資料
納入我院2019年10月至2021年12月收治的妊娠期高血壓性心臟病患者66例,納入標準:確診妊娠期高血壓性心臟病者[6];妊娠前無心腦血管病史者;單胎妊娠;產前檢查等匹配資料完整;符合陰道試產指征。排除標準:合并急慢性感染或傳染病者;瘢痕子宮再次妊娠者;因精神、心理等問題無法有效溝通或配合者;合并其他類型妊娠前合并癥者。隨機數字表法分為研究組、對照組,各33例。
1.2 方法
1.2.1 對照組:嚴格遵循陰道試產要求開展圍產期常規護理,內容如下:(1)產前:選擇經驗豐富助產士開展護理工作,產婦入院待產后即向產婦介紹自然分娩方式與注意事項,耐心解答產婦及家屬的疑問,完善產前檢查的同時,嚴密監護產婦及胎兒生命體征。(2)產時:助產士在護理期間積極與產婦交流,潛伏期協助產婦按需自由活動。待產婦宮口開至2cm左右后,將產婦轉入產房待產,連接超聲多普勒胎心監測儀進行胎心監測。第一產程時指導產婦保持適宜舒適體位,做好生命體征監護,就分娩過程中用力、呼吸方式與技巧進行說明,宮縮間歇囑產婦進食清淡易消化的高熱量食物,保存體力增強耐力。第二產程協助產婦取適宜體位,指導正確用力與有效呼吸,通過腹壓促進胎頭下降,胎兒娩出后給予產婦與胎兒贊揚。(3)產后:產后2h密切監護,警惕各類并發癥的發生,產婦送回病室后開展產后注意事項、母乳喂養等方面的健康指導。
1.2.2 研究組:在對照組基礎上實施靶向前瞻護理護理,內容具體如下:
(1)心理靶向:產婦多存在焦慮、恐懼等不良情緒,護理人員通過視頻資料、實際病例資料等直觀方式開展健康教育,幫助產婦更好的認識自身病情及陰道試產流程,輔以情緒安撫、注意力轉移,緩解產婦不良情緒。
(2)飲食靶向:介紹高血壓性心臟病飲食要點,需要嚴格限制鹽、脂肪的攝取,結合產婦入院后血壓水平、實驗室檢查結果等擬定飲食方案,保障微量營養元素、蛋白質、纖維素的合理充足攝取,在不增加機體負擔的同時改善營養狀況。
(3)病情靶向:通過生命體征監測、實驗室檢查等進行產婦病情監測,依據血壓水平遵醫囑用藥將其穩定在合理范圍內。從年齡、運動習慣、心功能參數、血壓水平、心電圖表現等多方面進行患者并發癥風險的評估與預測,對合并先兆子癇、心力衰竭、產后出血等風險因素者,加強病情動態監護,協助醫生完成針對性處理。圍產期一旦出現腹痛、視力變化、頭暈頭痛、意識不清、抽搐、全身乏力等情況,需要立即通知醫生,做好保護性約束,避免患者墜床或咬傷自己,配合醫生完成急救。
(4)分娩靶向:須從陰道分娩、剖宮產兩種分娩方式予以準備,完善兩種分娩方式的指導,接受陰道試產者完善相應護理,同時做好急診剖宮產的手術準備,以便在產婦出現異常情況時及時中轉剖宮,最大限度縮短中轉時間,提升手術效率。
(5)產后靶向:產后嚴密監護各項生命體征,同時遵醫囑完善給氧、用藥、補液等護理,嚴格控制補液速度,防治產后不良事件的發生。剖宮產、會陰側切等產婦予以切口監護,一旦出血異常滲血滲液、血壓心率降低等情況,須立即通知醫生處理。產后早期須絕對臥床,病情穩定后方可離床活動。
1.3 觀察指標
1.3.1 一般資料統計:就兩組產婦年齡、產婦類型、孕周、體質指數等一般資料進行統計對比。
1.3.2 血壓水平測定:就兩組產婦圍產期護理前后血壓水平(收縮壓及舒張壓)進行測定。
1.3.3 應對方式評定:護理后采用醫學應對問卷(MCMQ)進行每位產婦應對方式(面對、屈服、回避)的評估,包含20個條目,各條目1-4分,評分越高則相應應對方式越顯著。
1.3.4 母嬰結局統計:就兩組產婦母嬰結局進行統計,包括產后出血、新生兒窒息、胎膜早破、中轉剖宮產、胎兒宮內窘迫等。
1.4 統計學方法
2 結果
2.1 兩組一般資料對比
組間一般資料對比差異無統計學意義(P>0.05),見表1。
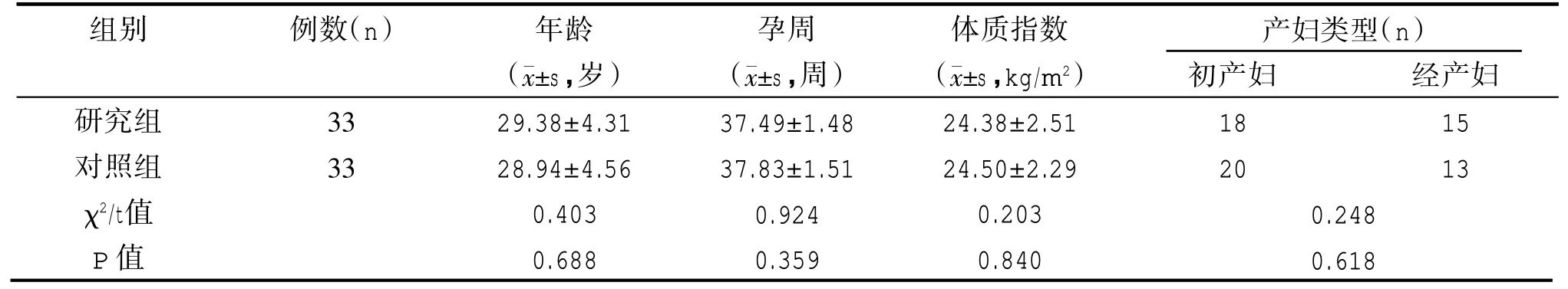
表1 兩組患者一般資料對比
2.2 兩組血壓水平對比
護理后兩組患者收縮壓及舒張壓水平均降低,研究組各血壓指標均低于對照組,差異具有統計學意義(P<0.05),見表2。
表2 組間護理前后血壓水平對比(±s,mmHg)
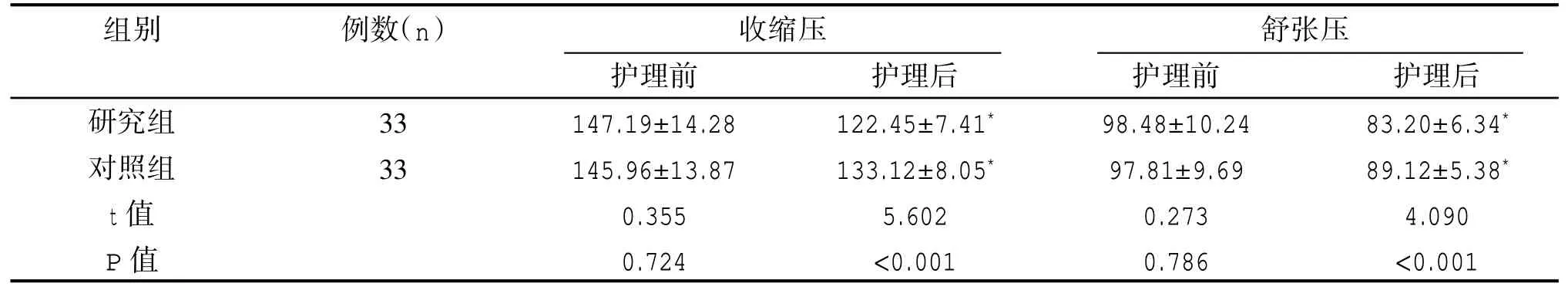
表2 組間護理前后血壓水平對比(±s,mmHg)
注:與護理前相比,*P<0.05
?
2.3 兩組應對方式對比
護理后研究組患者MCMQ量表中面對維度評分高于對照組,屈服、回避維度評分低于對照組,差異具有統計學意義(P<0.05),見表3。
表3 護理后組間應對方式比較(±s,分)
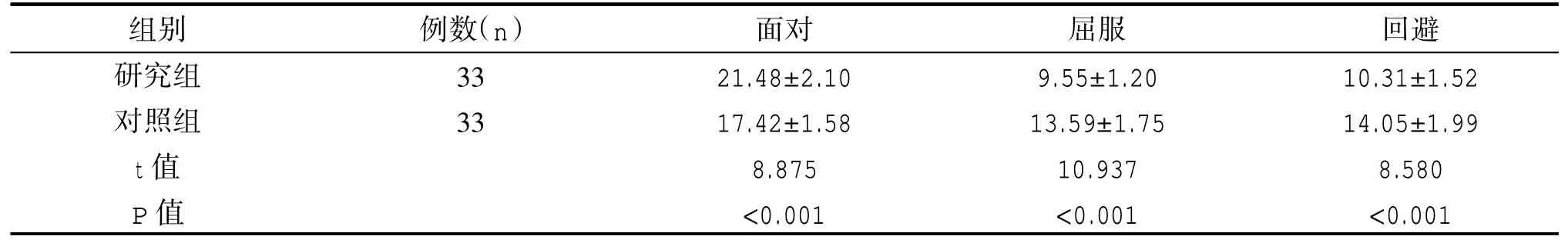
表3 護理后組間應對方式比較(±s,分)
?
2.4 兩組母嬰結局對比
研究組產婦不良母嬰結局發生率低于對照組,差異具有統計學意義(P<0.05),見表4。
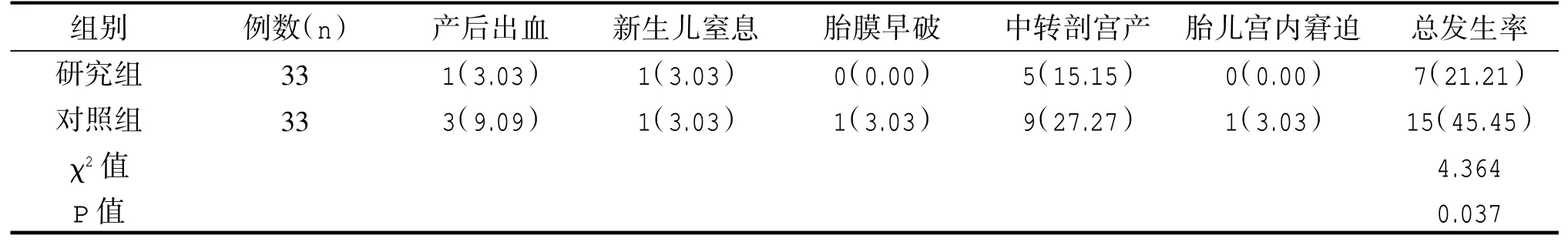
表4 兩組母嬰結局比較[n(%)]
3 討 論
妊娠期高血壓性心臟病是產科診療中較為棘手的病變,圍產期不良事件、并發癥的風險遠高于健康產婦,本研究分析了靶向前瞻護理的應用效果,這是一種基于護理對象合并的風險因素開展的以預防為目的的前瞻性干預,能夠更好的針對妊娠期高血壓性心臟病圍產期風險因素予以有效干預,從而保障母嬰安全。研究結果顯示,護理后研究組產婦血壓水平降低情況優于對照組,靶向前瞻護理在控制血壓方面的效果理想。護理后研究組患者MCMQ量表中面對維度評分高于對照組,屈服、回避維度評分低于對照組,即與對照組相比,研究組患者積極應對的傾向更為顯著,這主要與心理靶向干預改善患者精神壓力與負性情緒相關。妊娠期高血壓性心臟病產婦圍產期的負性心理狀況較之健康產婦嚴重,發生相應心理應激反應的風險較高,因而需要加強心理靶向干預,圍繞健康教育、情緒干預兩方面開展,健康教育能夠幫助產婦更直觀準確了解自身病情,情緒干預有助于放松心情,緩解負面情緒,積極有效心理靶向護理有助于降低圍產期心理應激反應風險。
飲食靶向也是靶向前瞻護理要點之一,鹽過多攝取會增加產婦的腎臟負擔,影響血壓穩定性,個體化飲食方案的制定與實施確保圍產期產婦飲食合理性,改善軀體健康狀況,為陰道分娩奠定較好的生理基礎。圍產期并發癥的防護是靶向前瞻護理服務中的重點內容,研究組產婦均完善心功能、心電圖、血壓等多方面的監護,合并心衰的妊娠期高血壓性心臟病產婦會心功能指標如心率、左心室舒張末期內徑會出現異常改變,繼發心衰會增加母嬰死亡風險[7],因而需要在積極監測的同時視情況予以針對性處理改善患者心功能,并盡早分娩。有醫者[8]分析了妊娠期高血壓患者病情嚴重程度與心電圖、心功能指標的相關性,顯示本病患者均伴有心功能與心電圖的異常改變,且病情越嚴重異常表現越顯著,由此可見在靶向前瞻護理中加強患者圍產期上述指標的監測,能夠有效評估病情變化情況,為早期發現、早期干預等提供較為切實的依據。圍產期產婦出現不適癥狀是病情變化的直觀體現,因而早期監護與發現能夠保障早期介入率,提升病情控制效果。分娩靶向護理中,主要是針對兩種分娩方式的準備,做好剖宮產手術準本的目的是提升出現異常情況時的中轉手術效率,盡可能縮短胎兒宮內留滯時間,提升母嬰安全性。產后靶向護理以產后密切監護、補液給藥等為主,旨在穩定病情,提升病情轉變早期發現率。補液時需要嚴格控制速度,避免補液過快加重心肺負荷,增加心力衰竭、肺水腫等并發癥風險。護理結果顯示,研究組不良母嬰結局發生率低于對照組,靶向前瞻護理在改善妊娠結局方面的效果突出。
綜上所述,妊娠期高血壓性心臟病陰道試產中實施靶向前瞻護理服務在促進血壓水平降低、改善應對方式與母嬰結局方面效果確切,值得開展。

