諾欣妥在慢性心力衰竭患者中的療效觀察及對心功能的影響研究
徐寧
【摘要】目的:探討諾欣妥在慢性心力衰竭患者中的療效觀察及對心功能的影響研究。方法:選擇2021年1~12月本院慢性心力衰竭患者50例作為研究對象,采取雙盲法將其分為兩組,各25例。對照組予以貝那普利治療,觀察組予以諾欣妥治療,治療后對患者臨床治療指標進行評價,比較治療前后心功能變化、臨床療效、血清半乳糖凝集素.、糖類抗原125、N 末端腦鈉肽前體水平以及治療依從度。結果:治療前,兩組患者心功能對比差異無統計學意義(P >0.05),治療后,觀察組患者左室射血分數以及6.min 步行距離均高于對照組(P <0.05),腦鈉肽低于對照組(P <0.05);治療后,觀察組患者臨床治愈率高于對照組(P <0.05);治療前,兩組各項指標水平比較差異無統計學意義(P >0.05),治療后,觀察組患者血清半乳糖凝集素.、糖類抗原125、N 末端腦鈉肽前體水平等指標均高于對照組(P <0.05);治療后,觀察組患者治療總依從度92.00%高于對照組68.00%(P <0.05)。結論:采用諾欣妥治療慢性心力衰竭患者,能夠有效改善心功能指標,改善血清半乳糖凝集素.、糖類抗原125、N 末端腦鈉肽前體水平,提升患者治療依從度以及療效,利于病情好轉,促進恢復。
【關鍵詞】諾欣妥;慢性心力衰竭;心功能;治療依從度;治療有效率
【中圖分類號】R541.6+1【文獻標識碼】A 【文章編號】2096-5249(2022)06-0038-04
心力衰竭是由于患者心臟收縮功能障礙或心臟負荷過重導致的心臟循環功能損傷癥狀,發病人群集中于中老年[1]。研究表明[2],心力衰竭發生原因為患者心臟重塑,導致心室形狀改變。臨床患者存在呼吸困難以及肺部淤血等狀況。此病發病機制是由于心室重塑,而心室重塑是由于一系列復雜的分子和細胞機制導致心肌結構、功能和表型的變化[3]。這些變化包括心肌細胞肥大、凋亡,胚胎基因和蛋白質的再表達,心肌細胞外基質量和組成的變化情況。目前藥物治療是臨床常用方法,臨床對患者心力衰竭原因認識加強,促使治療方法不局限于利尿與擴血管,逐漸發展為以抑制神經內分泌為主[4]。諾欣妥藥理上屬于復方制劑,主要成分包括沙庫巴曲與纈沙坦,能夠抑制人體血管緊張素受體以及腦啡肽酶分泌,降低死亡率。因此,本研究以慢性心力衰竭患者作為對象,探討諾欣妥在慢性心力衰竭患者中療效及對心功能的影響,報道如下。
1 對象與方法
1.1研究對象
選擇2021年1~12月本院收治的慢性心力衰竭患者50例作為研究對象,采取雙盲法將其分為兩組,各25例。對照組中男13例,女12例,年齡54~71(59.35±2.11)歲;住院時間4~21(11.25±3.26)d;病程1~8(4.85±1.7)年。觀察組中男14例,女11例,年齡52~75(59.77±2.68)歲;住院時間6~25(12.68±3.98)d 病程2~9(4.69±1.24)年。兩組一般資料對比差異無統計學意義(P>0.05)。
納入標準:(1)均符合2014年中華醫學會心血管病學分會制定的《中國心力衰竭診斷和治療指南》[5]慢性心力衰竭診斷標準;(2)年齡>18歲;(3)紐約心臟病協會(NYHA)心功能分級為Ⅲ~Ⅴ級;(4)左心室射血分數(LVEF)<45%;(5)均具有知情權且簽署知情同意書。
排除標準:(1)具有心力衰竭失代償期或存在急性心肌梗死癥狀;(2)具有惡性腫瘤或嚴重營養不良;(3)存在肝腎等器官功能障礙。
1.2方法
所有患者在入院后均需進行生命體征監測,采用動態心電監護[TLC6000,冀食藥監械(準)字2010第2210047號,上海涵飛醫療器械有限公司]處理,在治療過程中采取強心劑以及擴血管藥物和利尿劑進行治療,囑患者在治療過程中保證充足睡眠。
對照組予以貝那普利(深圳信立泰藥業股份有限公司,國藥準字H20054771,規格5 mg)治療,口服5~10 mg/d,治療1個月,若患者臨床出現不耐受或嚴重不良反應等,需停止使用藥物。
觀察組予以諾欣妥(novartis pharma Stein AG,國藥準字 H20170344,規格50 mg)治療,口服50~200 mg/ d,治療1個月,在后期治療中需要根據患者臨床血壓情況以及耐受程度,逐步調整劑量,最大耐受劑量不超過200mg/次。
1.3觀察指標
(1)比較兩組患者心功能指標變化。主要包括左室射血分數(LVEF)、6min 步行距離以及腦鈉肽(BNP)。
(2)比較兩組患者治愈率。基本治愈為心衰程度減輕,心功能 NYHA分級改善達到Ⅱ級及以上;好轉為心功能 NYHA分級改善達到Ⅰ級;無效為病情無明顯變化。
(3)兩組治療前后血清半乳糖凝集素、糖類抗原125、腦鈉肽N末端前體水平(NT-pro BNP)比較情況。
(4)兩組患者依從度情況。以調查問卷形式進行,分為依從(患者在治療過程中配合度高,無任何不適感);部分依從(患者在治療過程中配合較高,出現些許不適感)和不依從(患者在治療過程中配合度差,出現嚴重不適感)3個版塊,總依從度=(完全依從+部分依從)例數/總例數×100%。
1.4統計學分析
采用SPSS 25.0統計軟件處理。計量資料用(±s)表示,計數資料采用[ n(%)]表示,分別用 t檢驗和χ2? 檢驗。若 P<0.05表示存在顯著差異。
2 結果
2.1兩組患者治療后心功能指標變化比較
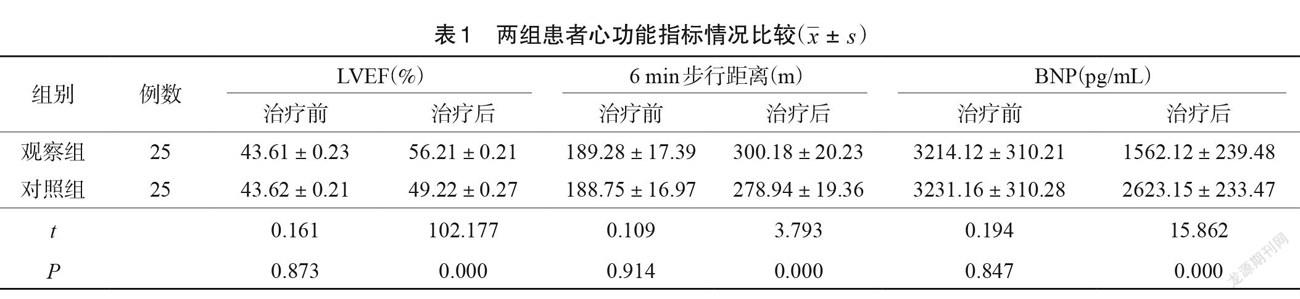
治療前,兩組患者心功能對比差異無統計學意義(P>0.05);治療后,觀察組患者LVEF 以及6min步行距離均高于對照組, BNP低于對照組(P<0.05),見表1。
2.2兩組患者臨床治愈率比較
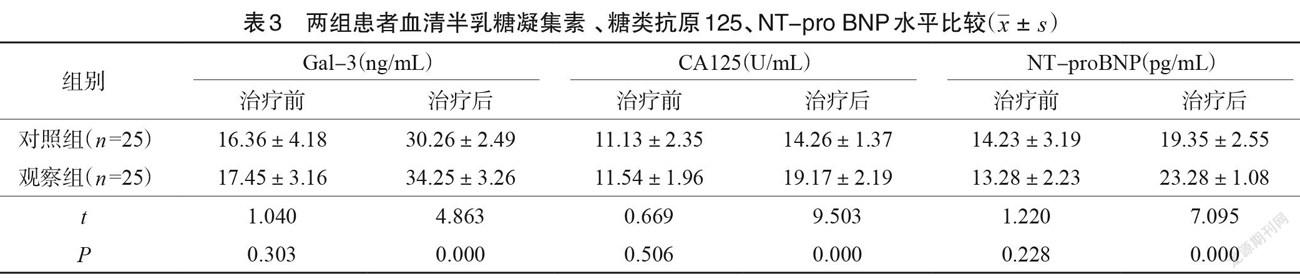
治療后,觀察組患者臨床治愈率84.00%高于對照組56.00%(P<0.05),見表2。
2.3兩組患者治療前后血清半乳糖凝集素、糖類抗原125、NT-pro BNP水平比較
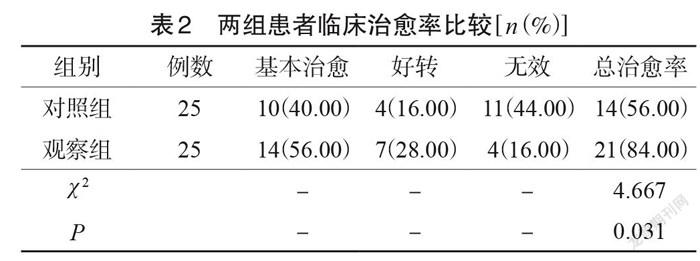
治療前,兩組各項指標水平比較差異無統計學意義(P>0.05);治療后,觀察組患者血清半乳糖凝集素、糖類抗原125、NT-pro BNP水平等指標均高于對照組(P<0.05),見表3。
2.4兩組患者依從度對比
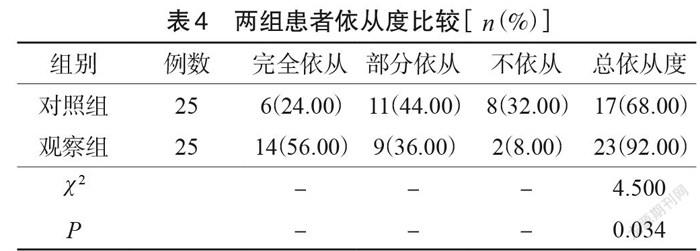
治療后,觀察組患者治療總依從度92.00%高于對照組68.00%(P<0.05),見表4。
3 討論
心力衰竭是臨床上較為常見的一種疾病,是由多種因素所致的心功能障礙性疾病。隨著生活水平的提升,慢性心力衰竭患者呈直線上升趨勢,其是冠心病終末期表現,臨床患者會出現急性肺水腫,心源性休克等[5]。該類癥狀出現原因主要為患者體內心肌肥厚會增加心臟負荷,逐漸出現循環淤血現象,心室重構會導致心肌細胞死亡,加重心力衰竭癥狀。慢性心力衰竭在老年人群中較為常見,以往治療多采用血管緊張素轉換酶抑制劑的藥物治療,但隨著醫學的發展,有研究指出可采用新型藥物治療[6-7]。
臨床上引起心力衰竭發病機制包括以下幾點。(1)代償機制以及心肌增厚。在早期心力衰竭,患者機體需要提高回心血量來維持正常血量的供應,從而增加患者心臟負荷,促使心室舒張末期容積增大。對此,患者心臟的做功量及氧耗量也會隨之增加,因此會進一步提高心力衰竭的發病概率。心力衰竭者的代償機制會引起心臟前后負荷增高,心肌細胞出現代償性增生肥大,但此時的心肌細胞數量少,主要以心肌細胞內外纖維增生[8-9]。為了維持心肌細胞能量正常輸送至線粒體,患者體內的心細胞核增大以及增多,但是其數量以及速度遠遠低于心肌纖維的增多。在整體來看,心肌細胞依舊處于供給能量不足的情況中,若是持續保持這種效果,會致使心肌細胞出現大面積壞死,增加患者的病情。心肌細胞代償性增厚、心肌收縮功能改變,可相對維持心臟正常排血量,但是會因此致使心臟出現不耐受性,心臟功能降低,這時的患者雖然無任何明顯的臨床表現,但是心臟功能發生顯著的改變,在實質上早已進入心力衰竭的變化階段。心臟舒張功能喪失或是減弱的機制有兩點。①主動舒張功能障礙。患者患有冠心病時,心肌細胞會出現缺血情況,能量供給不及時,細胞內部的鈣離子不能在規定時間內由肌漿網回攝及泵出胞外,由此可引起心臟舒張功能喪失或減弱。②心肌細胞的適應能力降低以及心臟充盈阻礙。如患者出現高血壓以及肥厚性心肌病,從而心臟舒張功能受到限制,引起心室舒張末期壓力過高,體內循環出現阻礙、淤血、射血量下降等情況,進而引起一系列相關病癥,最終結果為功能不全。(2)心室重構。其基本流程為心肌細胞增生肥大與由此而引起的細胞死亡以及細胞間質的變化。當心肌細胞出現病理性肥大時,細胞自身并不會出現增殖,而是以心肌細胞內纖維增多為主,這時患者體內需要維持能量的線粒體會出現數量增多的情況,但是其數量會低于心肌纖維增多的數量,同時會隨著的患者病情發展,促使心肌細細胞大面積壞死,而細胞壞死則會影響心臟功能變化以及收縮功能,因此其在心臟重建中起到至關重要的作用。大幅度的纖維膠原沉積為心肌細胞間質變化的主要表現,引起心臟功能出現各種狀況,如心臟纖維化,收縮功能阻礙以及心臟傳導系統受損。心室重構的步驟中,由于受到心臟病初始病因無法根治的因素影響,在此過程中,病理反應不斷加重,隨著時間的推移促使心力衰竭的發生。患者在早期心力衰竭具有一定程度的代償性,而各種代償機制滿足患者供血需求的同時帶來較多的不良影響,進而加重心力衰竭癥狀。(3)心力衰竭與神經內分泌系統激活。患者在出現心力衰竭的過程時,腎素-血管緊張素-醛固酮系統以及交感神經系統的激活會引起不良反應。交感神經興奮度升高,會致使患者血液中去甲腎上腺素(NE)水平升高,其位于心肌腎上腺素能受體,具有增加心肌收縮力以及提升心率作用,收縮外周血管,心臟后負荷增加,都會引起大量心肌耗氧量。另外, NE水平對心肌細胞具有直接毒副作用,可引起心肌細胞死亡;交感神經出現興奮度升高,會影響心肌傳導系統,增加心律失常發生的可能性;血管緊張素Ⅱ可位于1型血管緊張素受體,從而提高血管張力,增加心臟負荷;醛固酮會導致患者出現水鈉潴留等不利情況的出現。而心力衰竭者體內炎癥水平會出現改變,如白細胞介素6(IL-6)、腫瘤壞死因子-α (TNF-α)等。 TNF-α是由巨噬細胞被激活后所出現的一種炎性介質, TNF-α可依靠細胞毒作用,引導導一氧化氮合成酶,進而產生自由基,促使心肌細胞壞死。另外, TNF-α還能依靠激活多種細胞死亡過程,引導心肌細胞凋亡,激發心肌細胞肥大,而引起細胞間質發生變化。 TNF-α促進IL-1、IL-6、干擾素等細胞因子的表達和釋放的同時,可使這些細胞因子提高細胞組織對TNF-α的敏感度,且在共同作用下引起心力衰竭發展。患者出現心力衰竭時,體內IL-6的數值升高,會引起轉化生長因子-β(TGF-β)以及纖溶酶原激活物抑制劑(PAI-1)等纖維化因子表達,轉化生長因子-β (TGF-β)會提高細胞轉變為纖維細胞的可能性,與基質蛋白和結合素合成增加,基質金屬蛋白酶合成降低,提高膠原合成率,減少細胞外基質降解,致使心臟出現纖維化。 IL-6還可在一定程度上激活一氧化氮,進而促使降低心肌收縮能力,誘發細胞出現死亡。 IL-10屬于免疫細胞的一種,其所產生的多功能細胞因子在體內起到至關重要的免疫調節作用以及抗炎效果,可抑制多種炎癥細胞因子發生生物學作用,如IL-10對轉錄因子-κB(NF-κB)的活性具有顯著的抑制作用,同時對TNF-α所引起的致氧化應激反應同樣也可起到抑制作用,且在很大程度上提高可溶性的腫瘤壞死因子受體的表達,使得生物活性降低,阻礙體內的性氧(ROS)及NO生成,降低心力衰竭發生的概率。對此,患者出現心力衰竭時,長時間的神經內系統分泌,心室重構受到慢性激活的影響,后者可進一步影響神經內系統分泌,進而形成惡性循環。與此同時,慢性心力衰竭的發生過程中,利鈉肽系統同樣也會發生影響,利鈉肽系統是由一組組織結構近乎相同的肽類激素組成,如心房鈉尿肽、腦鈉肽以及C型鈉尿肽等,利鈉肽系統對改善尿鈉排泄功能,舒張血管等有有效作用[10-12]。
本研究中,治療后,觀察組患者LVEF 以及6min 步行距離均高于對照組(P<0.05),BNP低于對照組(P<0.05),說明采用諾欣妥治療慢性心力衰竭患者能夠有效改善心功能指標。貝納普利屬于血管緊張素轉化酶抑制劑,該類物質在使用過程中能夠通過水解抑制活性,使外周血管阻力下降,充分改善患者體內血壓狀況,同時該類物質還能使心室負壓減輕。諾欣妥藥方中包含沙庫巴曲與纈沙坦,該類藥物使用中能抑制體內腦啡肽酶,改善患者心血管指標,抑制神經興奮,對體內腎素及血管緊張素系統激活存在一定影響,可降低死亡風險,臨床耐受程度較高。相對于貝那普利治療,采用諾欣妥能夠顯著改善心室重構功能,安全性較高,同時降低后期不良反應發生率。本研究中,治療后,觀察組患者臨床治愈率高于對照組(P<0.05),說明采用諾欣妥治療慢性心力衰竭患者,能夠提高治愈率,促進恢復。治療前,兩組各項指標水平比較差異無統計學意義(P>0.05);治療后,觀察組患者血清半乳糖凝集素、糖類抗原125、NT- proBNP水平等指標均高于對照組(P<0.05)。治療后,觀察組患者治療總依從度92.00%高于對照組68.00% (P<0.05)。腦鈉肽是由心室心肌細胞受到牽扯后,受到刺激而釋放源性神經激素,其在早期的分泌以B 型利鈉肽原前體(pre-proBNP)形式為主,但是后酶解為兩種成分, BNP 以及 NT-proBNP,其中 BNP具有發揮生物學的作用。因NT-proBNP只能被腎小球過濾,所以 NT-proBNP水平不會被腦啡肽酶抑制劑所影響,且患者體內的NT-proBNP的表達水平與心功能不全起到一定的關聯性,對此, NT-proBNP水平的高低則是意味著心力衰竭疾病的嚴重程度。通過本次研究可知,經過有效的藥物治療后,患者NT-proBNP具有顯著的下降趨勢,且患者治療依從度高,說明諾欣妥不僅能改善心力衰竭,且治療效果顯著。但長時間服用諾欣妥會出現一些不良反應,如血管性水腫,低血壓、腎功能損害、高鉀血癥等,部分患者則會出現惡心嘔吐,咳嗽等輕微反應。在服用諾欣妥期間,患者若出現血管性水腫,應立即停止藥物治療,且采取相對應的措施;若是患者出現血壓降低的情況,則依據實際情況調增藥物劑量;若是患者出現高鉀血癥,可以與利尿劑合用治療,并且還要定期監測血清鉀水平。需要注意的是,在服用諾欣妥期間不可將其與普利類的藥物或是沙坦類的藥物合用,容易發生藥物相互作用,而影響到藥效。在用藥方面,一定要先從小劑量服用,然后再根據患者的耐受情況,逐漸給患者增加劑量。
綜上所述,采用諾欣妥治療慢性心力衰竭患者,能夠有效改善心功能指標,改善血清半乳糖凝集素、糖類抗原125、NT-proBNP水平,提升患者治療依從度以及治療療效,利于病情好轉,促進恢復。
參考文獻
[1]? 孫玲,王志榮.心脈隆注射液聯合沙庫巴曲纈沙坦鈉片治療慢性心力衰竭的療效觀察[J].中西醫結合心腦血管病雜志,2020,18(23):4018-4021.
[2]? 張相杰,黃文平,許有凡.沙庫巴曲纈沙坦和鹽酸貝那普利片對心力衰竭患者心室重塑,炎癥因子的影響[J].實用醫學雜志,2019,35(5):125-129.
[3] 佟士驊,王玉華,張潔涵,等.諾欣妥聯合心臟運動康復對射血分數降低的心力衰竭療效的研究[J].現代生物醫學進展,2020,20(15):140-143,153.
[4]? 蔣芳勇,張林潮.諾欣妥治療心力衰竭的臨床研究進展[J].廣西醫學,2020,42(13):1725-1727.
[5]? 中華醫學會心血管病學分會,中華心血管病雜志編輯委員會.中國心力衰竭診斷和治療指南2014[J].中華心血管病雜志,2016,42(2):98-122.
[6]? 肖京,郭增玉.不同劑量諾欣妥治療慢性心力衰竭伴慢性腎功能不全對患者血清 sST2,CysC水平的影響[J].武警后勤學院學報:醫學版,2021,30(6):34-38.
[7]? 白金祥,韋建俠.沙庫巴曲纈沙坦鈉片對慢性心力衰竭患者心功能腦鈉肽及預后的影響研究[J].山西醫藥雜志,2020,49(22):3134-3137.
[8]? 李兵.諾欣妥對慢性心力衰竭患者心功能的影響[J].中西醫結合心血管病電子雜志,2020,8(36):77-78.
[9]? 胡大清,王娓,章楠.諾欣妥治療充血性心力衰竭847例臨床療效真實世界分析[J].中國醫藥指南,2020,18(2):90-91.
[10]? 方婧菲,劉俊偉,譚博.胺碘酮聯合酒石酸美托洛爾治療慢性心力衰竭合并快室率心房顫動的療效改善心功能分析[J].醫學食療與健康,2021,19(13):82-83,85.
[11]? 陳秀萍.舒適護理在慢性心力衰竭護理的中的應用探討[J].醫學食療與健康,2021,19(16):175-198.
[12]? 程春蓮,吳彬,周承操,等.曲美他嗪聯合磷酸肌酸治療缺血性心臟病慢性心力衰竭[J].醫學食療與健康,2020,18(10):105-107.
(收稿日期:2022-01-25)

