慢性乙型肝炎病毒感染孕婦妊娠期肝炎發作臨床癥狀及抗病毒治療的效果觀察
黨志霞
(廈門長庚醫院,福建 廈門 361028)
慢性乙型肝炎(CHB)病毒感染的臨床癥狀根據患者的個人差異以及患病時長存在不同的表現,疾病因乙肝病毒(HBV)的感染而存在[1-2],并具有垂直傳播的特點,患有HBV的孕婦相比于其他孕婦群體發生妊娠風險的概率更高,可導致死胎、早產以及流產等妊娠結局。就當前的治療思路明確CHB患者需接受抗病毒治療方案,合并CHB的妊娠期患者則需要視孕婦的癥狀表現和妊娠周期給予針對性治療方案。常規治療結合干擾素(IFN)阻斷HBV的進一步發展[4],但臨床提示妊娠中晚期癥狀嚴重者為降低孕婦風險,需及時終止妊娠。本文結合我院104例確診存在CHB感染的孕婦展開研究,資料與方法如下。
1 資料與方法
1.1 一般資料 研究將104例確診存在CHB感染的孕婦作為研究對象,樣本選自我院2017年12月至2020年1月,所有患者在妊娠期均肝炎發作,分析其臨床癥狀,并給予抗感染治療。根據治療性質隨機分組,其中52例基于常規抗病毒治療(對照組),組中孕婦年齡21~36歲,均齡(31.80±4.30)歲,當中CHB抗感染過程中意外妊娠9例;剩余52例在妊娠不同時期給予抗病毒治療(研究組),組中孕婦年齡20~37歲,均齡(32.90±4.60)歲,當中CHB抗感染過程中意外妊娠12例。兩組患者的基礎資料無明顯差異,P>0.05。
結合2005年修訂的中華醫學會傳染病與寄生蟲病學會[3]修訂的CHB肝炎診斷標準,已明確將兩組患者診斷為CHB合并妊娠,研究前排除其他肝病和免疫系統障礙患者。排除未簽署知情同意書的患者,同時排除不能積極配合治療的患者。
1.2 方法 對照組給予重組人干擾素治療(國藥準字:S10 980084;生產廠家:上海凱茂生物醫藥有限公司;規格:100萬IU)使用時經肌內注射,每次300萬IU,每日2次,連續使用1個月,1個月后觀察療效并降低使用頻次,每周注射3次(900萬UI),分娩后停藥觀察。研究組根據妊娠周期給藥,妊娠前觀察病情,已經檢測HBV-DNA陽性,尚未存在肝硬化時首先展開抗病毒治療,聯合重組人干擾素給予恩替卡韋分散片(國藥準字:H20 052237;生產廠家:中美上海施貴寶制藥有限公司;規格:0.50 mg×7片)口服,每次0.50 g,每日1次。妊娠中后期聯合拉夫米定片[國藥準字:H20 030581;生產廠家:葛蘭素史克制藥(蘇州)有限公司;規格:14片/板/盒]口服,每次0.10 g,每日1次。所有患者成功分娩后,新生兒接受乙型肝炎E抗原檢測,檢測陽性后給予聯合免疫預防,至出生3個月后再次行乙型肝炎E抗原檢測,了解新生兒HBV控制效果。分娩結束后產婦抗病毒藥物不可隨意停止,需繼續使用[5-6]。
1.3 評價指標 ①觀察兩組不同治療方法下孕婦HBV-DNA以及HBeAg轉陰率,轉陰率高說明治療效果好。②對比兩組患者治療后不良反應。藥物不良反應包括消化道不適、流感樣癥狀以及脫發三種常見,三種不良反應發生率越高說明治療安全性越差。③對比兩組終止妊娠前后的肝功能檢測指標。以妊娠后2周的肝功能檢查結果作為評估標準,有所改善說明治療顯著。④觀察兩組孕婦的妊娠結局,納入死胎、胎兒窒息、早產、流產四項,觀察四項不良妊娠結局的總發生率,概率越高說明治療效果越差。
1.4 統計學方法 使用SPSS25.0統計學計算器處理數據,計量資料用()表示,行t檢驗,計數資料用[n(%)]表示,行χ2檢驗。當P<0.05時,差異有統計學意義。
2 結果
2.1 兩組患者HBV-DNA以及HBeAg轉陰率對比 研究組中HBV-DNA以及HBeAg轉陰率較對照組明顯升高,P<0.05。詳細如下:①研究組52例:HBVDNA轉陰率22例(42.31%),HBeAg轉陰率25例(48.07%)。②對照組52例:HBV-DNA轉陰率13例(25.00%),HBeAg轉陰率14例(26.92%);χ2=4.3697、4.9641,P=0.0365、0.0258。
2.2 兩組患者藥物不良反應對比 研究組中不良反應發生率為3.85%,對照組不良反應(9.62%),研究組略低于對照組,但差異不明顯,P>0.05。詳細數據如下:①研究組52例:消化道不適1例、流感樣癥狀0例,脫發1例,合計2例(3.85%)。②對照組52例:消化道不適3例、流感樣癥狀1例,脫發1例,合計5例(9.62%);χ2=1.3785,P=0.2403。
2.3 兩組妊娠前后肝功能對比 兩組妊娠前兩項肝功能指標無差異,P>0.05。研究組終止妊娠后2周肝功能指標較對照組改善明顯,P<0.05。見表1。
表1 兩組妊娠前后肝功能對比(分,)
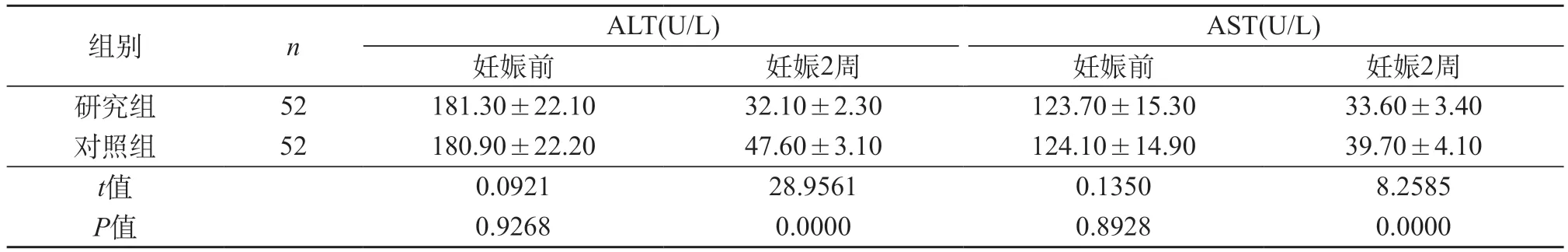
表1 兩組妊娠前后肝功能對比(分,)
2.4 兩組不良妊娠結局對比 研究組中不良妊娠結局發生率為(23.08%),低于對照組(44.23%),P<0.05,詳細數據如下。①研究組52例:死胎2例,胎兒窒息0例,早產8例,流產2例,合計12例(23.08%)。②對照組52例:死胎4例,胎兒窒息3例,早產10例,流產6例,合計23例(44.23%);χ2=5.2108,P=0.0224。
3 討論
乙型肝炎病毒感染是目前已經明確的一種具有傳染性且能對肝臟造成嚴重損害的疾病類型,隱匿性極高,早期癥狀不明顯,并且傳播后存在一定的潛伏期[7-8]。潛伏期的長短受被傳染者的免疫力以及傳播途徑等多種因素的影響。每年檢出HBV感染的新發病例可達到50萬~100萬,隨著當前國內醫療水平的不斷提高,檢出HBV-DNA陽性的患者大多擁有較好的預后效果。我國現已明確的HBV傳染多以母嬰傳播為主,母嬰傳播作為垂直性傳播通常在妊娠后通過胎盤(宮內感染)和血液(分娩感染)兩種途徑完成對胎兒的傳播。母體被檢出病毒復制活躍時傳染率會增加,HBeAg檢出陽性時嬰兒感染率極高,出生后可自帶HBV,因此在妊娠期CHB孕婦應積極配合醫師完成抗病毒治療,尤其是存在明顯癥狀的孕婦,更應該及時根據臨床癥狀來及時發現疾病并展開抗病毒治療,以期待能夠阻斷母嬰傳播,提高HBV-DNA和HBeAg轉陰率。
妊娠期CHB患者可出現的臨床典型癥狀主要集中于消化道不適以及明顯肝掌,此外有肝功能明顯下降,白蛋白以及膽堿酯酶參數下降,而堿性磷酸酶異常升高[9-10]。妊娠早期可通過觸診發現有肝臟腫大和腹水。因孕早期孕婦受激素影響會產生消化道反應,最常見的是惡心和嘔吐,感染HBV后因肝臟發生病理性改變,導致消化系統因肝炎而加重,此時多不能夠引起患者的注意,但正常孕婦在妊娠12周后孕吐反應會逐漸消失。
有關妊娠期HBV的抗病毒治療具有重要性,在妊娠期發現母體感染有HBV需要及時明確感染的嚴重程度[7-8],針對妊娠周期以及孕婦的個人差異合理選擇抗病毒治療方案。除此外,現已明確我國HBV感染病例中有將近8.2%的病例來自于母嬰傳播,母嬰傳播分別有三種途徑,其一是宮內感染,此時母體HBV復制活躍性較高可增加感染概率[11-13]。其二是分娩過程中的感染,主要與分娩過程中母體出現出血癥狀并通過血液接觸而感染。其三與產后母嬰親密接觸有關,產后通過母乳喂養也可造成感染。因此要首先阻斷上述三種傳播途徑,并在妊娠前期、妊娠中后期和分娩后分別給予抗病毒感染,產后要檢測嬰兒體內HBV-DNA陽性情況[14-16],同時要盡快母嬰隔離,給予嬰兒聯合免疫治療。重組人干擾素治療病毒性肝炎有著一定的療效,但單純結合干擾素治療妊娠CHB患者效果欠缺,聯合恩替卡韋以及拉米夫定可以大大提高療效。本文結合我院104例妊娠CHB患者展開研究后發現:對比兩組HBV-DNA以及HBeAg轉陰率、肝功能指標以及治療后妊娠結局,發現研究組各指標均比對照組好,P<0.05,對比兩組不良反應,研究組略低于對照組,存在差異,但差異不明顯,P>0.05。
綜上所述,感染慢性乙型肝炎病毒的孕婦在妊娠期肝炎發作后通常會加重孕早期反應,同時有明顯肝掌,同時伴隨白蛋白與膽堿酯酶指標下降,堿性磷酸酶異常升高等癥狀。分不同妊娠期針對性給予抗病毒治療,能夠有效提高治療效率。

