鼻內鏡引導下低溫等離子射頻消融腺樣體切除術對鼾癥患兒通氣功能及睡眠質量的影響
李禎
天津市第一醫院耳鼻喉科 (天津 300000)
鼾癥患兒常會出現入睡打鼾、憋氣、呼吸暫停等癥狀,若不及時進行治療,可損傷患兒神經,甚至可導致心肺功能異常、生長發育停滯等嚴重后果[1]。目前,臨床上多采用鼻動力切割腺樣體切除術治療鼾癥患兒,但該術式存在創傷性較大、可損傷病灶周圍正常組織等弊端,治療效果并不理想[2-3]。鼻內鏡引導下低溫等離子射頻消融腺樣體切除術是一種微創手術,其通過等離子體薄層產生高溫,進而達到消融切除組織的目的。基于此,本研究旨在探討鼻內鏡引導下低溫等離子射頻消融腺樣體切除術對鼾癥患兒通氣功能及睡眠質量的影響,現報道如下。
1 資料與方法
1.1 一般資料
選取2019年12月至2021年1月在我院行鼻動力切割腺樣體切除術的45例鼾癥患兒,將其納入對照組,選取同期在我院行鼻內鏡引導下低溫等離子射頻消融腺樣體切除術的45例鼾癥患兒,將其納入試驗組。對照組男27例,女18例;年齡3~12歲,平均(7.46±2.23)歲;病程1~7年,平均(4.67±1.74)年;其中,扁桃體肥大27例,腺樣體肥大18例。試驗組男26例,女19例;年齡2~13歲,平均(7.58±2.17)歲;病程2~8年,平均(5.24±1.36)年;其中,扁桃體肥大29例,腺樣體肥大16例。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會審核批準,且病理資料翻閱已取得患兒家屬同意。
1.2 方法
對照組行鼻動力切割腺樣體切除術治療:采用氣管插管全身麻醉,患者取平臥體位,常規消毒、鋪巾后,對扁桃體肥大且具備手術指征者進行扁桃體切除術,提起扁桃體上極后,用等離子射頻刀頭(杭州索德醫療設備有限公司,型號 SWD-X-E16)切開扁桃體上極與舌腭弓連接處,分離切割扁桃體包膜,切除后用0.9%氯化鈉注射液浸潤棉片壓迫術腔充分止血;再用開口器[中博宇科技(北京)有限公司,型號 1801]打開患兒口腔,經鼻腔插入兩根細硅膠管(如皋市恒康醫療器材有限公司,型號 PS型),從口腔穿出,用細硅膠管牽拉患兒的軟腭部位,充分暴露腺樣體,然后經口腔置入70°鼻內鏡(沈陽沈大內窺鏡有限公司,型號 BD-1),在鼻內鏡引導下,應用Medronic耳鼻咽喉綜合動力系統切除腺樣體肥大組織,并用0.9%氯化鈉注射液浸潤棉片壓迫術腔進行止血;用吸引器(江蘇富林醫療設備有限公司,型號 H001)清除口咽及喉咽部血液,并觀察2 min,無出血后取出開口器,結束手術。
試驗組行鼻內鏡引導下低溫等離子射頻消融腺樣體切除術:麻醉方式、扁桃體切除及腺樣體暴露方式同對照組,將鼻內鏡引導置入等離子手術系統完成腺樣體消融,視腺樣體大小、位置等選擇鼻內鏡;選用0°鏡時,將腎上腺素用少量0.9%氯化鈉注射液進行稀釋后,擦拭鼻黏膜,經鼻前孔置入鼻內鏡,從鼻后孔穿出;選用70°鏡時,將鼻內鏡及等離子刀頭從口腔置入,調整鼻內鏡角度、位置,使鼻咽部結構能清晰顯示;在鼻內鏡引導下從腺樣體下緣進行由外至內、由下至上切割,切割及電凝能量設置為6、3 J,消融時間間隔為10 s左右,消融時,同步進行止血操作,徹底清除腺樣體肥大組織,然后用吸引器吸出消融后的組織,充分暴露后鼻孔,鼻內鏡可清晰觀察圓枕及咽鼓管咽口時,探查鼻咽部位是否有出血或殘留組織,若未發現異常,取出鼻內鏡及刀頭。
兩組均于術后3個月進行效果評估。
1.3 評價指標
(1)通氣功能:術前及術后3個月,分別應用多導睡眠圖評估兩組氧減指數(oxygen desaturation index,ODI)、呼吸紊亂指數(apnea-hypopnea index,AHI)、最低夜間血氧飽和度(lowest oxygen saturation,LSaO2)。(2)睡眠質量:術前及術后3個月,分別應用兒童睡眠問卷(pediatric sleep questionnaire,PSQ)[4]評估兩組睡眠質量,采用一對一問答的方式評估,共包含22個條目,每個條目的分值均為0~1分,總分為22分,評分越高,表示患兒睡眠質量越差;術前及術后3個月,同時應用愛潑沃斯嗜睡量表(epworth sleepiness scale,ESS)[5]評估兩組睡眠質量,共包含8個條目,總分為20分,評分越高,表示患兒睡眠質量越差。
1.4 統計學處理
2 結果
2.1通氣功能
術前,兩組ODI、AHI、LSaO2比較,差異均無統計學意義(P>0.05);術后3個月,兩組ODI、AHI均低于術前,LSaO2高于術前,且試驗組ODI、AHI均低于對照組,LSaO2高于對照組,差異有統計學意義(P<0.05),見表1。
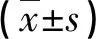
表1 兩組術前及術后3個月ODI、AHI、LSaO2比較
2.2 睡眠質量
術前,兩組PSQ、ESS評分比較,差異均無統計學意義(P>0.05);術后3個月,兩組PSQ、ESS評分均低于術前,且試驗組均低于對照組,差異有統計學意義(P<0.05),見表2。

表2 兩組術前及術后3個月PSQ、ESS評分比較(分,
3 討論
小兒鼾癥的病因與上氣道解剖結構異常、大腦調節功能失調、舌根肌肉松弛垂入咽腔等因素有關,可導致患兒出現憋氣、入睡打鼾等癥狀,影響其睡眠質量;而且,長時間鼾癥也可導致患兒處于缺氧的狀態,使其出現神經損傷、生長停滯等并發癥。因此,如何有效治療小兒鼾癥是臨床研究的重點。
目前,臨床上多采用鼻動力切割腺樣體切除術治療鼾癥患兒。該手術可完整、快速地切割患兒腺樣體的肥大組織,但存在創口大、易損傷周圍正常組織等弊端,應用存在一定局限性。鼻內鏡引導下低溫等離子射頻消融腺樣體切除術通過雙極射頻產生的高溫,裂解患兒鼻部的增生組織,并在鼻內鏡引導下進行相關手術操作,可保證手術視野清晰,降低手術對患兒病灶周邊正常組織的損傷程度,并可對軟組織進行有效地切割與凝聚,在消融過程中,可改善患兒上呼吸道阻塞的情況,從而達到治療的目的[6]。本研究結果顯示,術后3個月,兩組ODI、AHI均低于術前,LSaO2高于術前,且試驗組ODI、AHI均低于對照組,LSaO2高于對照組,差異有統計學意義(P<0.05);兩組PSQ、ESS評分均低于術前,且試驗組PSQ、ESS評分均低于對照組,差異有統計學意義(P<0.05);表明,應用鼻內鏡引導下低溫等離子射頻消融腺樣體切除術治療小兒鼾癥的效果良好,可促進患兒通氣功能恢復,改善其睡眠質量。分析其原因有以下3方面:(1)對不同程度腺樣體肥大的患兒,可采用不同的鼻內鏡,操作更加靈活,且更具針對性,可在完成切除肥大腺樣體組織的同時,減輕對周邊組織的損傷,減輕患兒創傷,利于術后恢復。(2)該術式在鼻內鏡輔助下進行操作,視野更加清晰,可確保操作精準度,降低對周圍正常軟組織損傷的風險,減輕手術區域熱損傷及繼發性炎癥反應,提高手術效果。(3)該手術創傷更小,且等離子刀頭可起到良好的止血效果,可提高操作醫師止血的自由度,使操作醫師在咽鼓管及圓枕處自由進出,切除增生組織,并在消融過程中同步止血,從而可減少術中出血量,縮短手術時間,有效緩解患兒因上呼吸道阻塞引發的打鼾癥狀。
綜上所述,鼻內鏡引導下低溫等離子射頻消融腺樣體切除術治療鼾癥患兒的效果較好,可有效改善通氣功能,提高睡眠質量。

