多普勒超聲診斷子宮內膜癌的價值與臨床病理的關系研究
劉鳳霞 魏艷飛 任艷麗 郭海霞
子宮內膜癌是目前在臨床數據中,女性生殖系統發病率較高的一種惡性腫瘤,其目前在全球內的發病率,居于宮頸癌后位居第二,其所造成的死亡率較高,對于女性的生命安全威脅極大[1]。病理研究中報道,子宮內膜癌的出現多是由于患者性激素水平變化、肥胖或是子宮內膜增生等情況,其起源主要是自身子宮內膜上皮細胞,對患者的病情盡早進行診斷,對于患者后續治療有極為重要的意義,臨床以往對子宮內膜癌患者的診斷,多是對刮宮后所獲取的細胞進行檢查,但在病情的不斷發展、以及轉移等因素的影響下,其準確率并不理想,對于患者后續的治療和生存影響極大,而隨著影像學技術的不斷提升,借助其對子宮內膜癌患者進行診斷的效果也逐漸明顯[2]。本次研究,主要針對多普勒超聲診斷子宮內膜癌臨床價值及臨床病理的關系進行探討。
1 資料與方法
1.1 一般資料 選取研究對象為我院子宮內膜癌患者90例,患者均經過手術病例診斷,收治時間2019年6月至2020年11月,對患者進行多普勒超聲檢測、CT檢測及MRI檢測;患者平均年齡(52.15±3.51)歲,平均病程(3.11±1.54)月。病理分期:Ⅰ期66例,Ⅱ期6例,Ⅲ期13例,Ⅳ期5例。所有患者進入研究前,均需要在研究前接受面談,并簽署研究同意書。本次研究經過倫理委員會審批后進行。
1.2 納入與排除標準 (1)納入標準:患者均經過手術病理確診為子宮內膜癌[3];患者未接受過放化療治療;患者未接受過內分泌治療;患者年齡≤70歲;患者具有完整的影像學資料、以及既往病例;患者不存在器官衰竭情況。(2)排除標準:患者存在其他部位的合并惡性腫瘤;患者存在其他嚴重婦科疾病;患者存在嚴重肝、腎功能障礙;患者存在精神疾病病史;患者腹盆腔存在嚴重感染[4];患者存在嚴重原發性凝血障礙;患者處于哺乳期或經期。
1.3 方法
1.3.1 使用設備:彩色多普勒彩色超聲診斷儀(IU22 飛利浦),16排螺旋CT(BS 美國),1.5T超導性MRI掃描儀(美國)。
1.3.2 檢測方式:①MRI檢測:患者需要仰臥位接受檢查,采取常規8通道相控陣體線圈進行檢測,對脂肪抑制序列、以及自旋回波等序列進行掃描,對橫斷位圖像、冠狀位圖像進行觀察和處理,增強掃描需要使用扎噴酸葡胺進行。②CT檢測:患者需要仰臥位接受檢查,對患者盆腔進行常規平掃,掃描范圍由趾骨聯合下緣上至髂骨上段。若是需要進行增強掃描,則需要使用碘海醇對比進行增強掃描,使用對比劑靜脈注射前需要確認患者是否過敏。③多普勒超聲檢測:患者需要仰臥位接受檢查,使用超聲探頭頻率為4~9 MHz,對患者進行常規經腹部超聲檢查及經陰道超聲檢查,對患者子宮形態、厚度進行觀察,并對患者子宮內膜肌基層、漿膜層、以及內膜層進行重點關注。
1.4 觀察指標 選擇年資在4年以上的影像學診斷醫師2位,對所有影響檢測結果盡心診斷處理,若是雙方出現爭議,則邀請高年資醫師參與會議,協助進行最后診斷。以手術病理結果為保準,對不同檢測方式的符合率進行計算,同時記錄淋巴結轉移、肌層及宮頸受累診斷的檢出率;對多普勒超聲參數中的阻力指數(RI)、搏動指數(PI)、微血管密度,與患者臨床病理之間存在的關系進行分析。

2 結果
2.1 子宮內膜癌術前分期不同檢測方式的符合率比較 多普勒超聲診斷符合率為76.67%,相比較于MRI診斷符合率96.67%,差異有統計學意義(χ2=15.577,P<0.05);多普勒超聲診斷符合率76.67%,相比較于CT診斷符合率82.22%,差異無統計學意義(P> 0.05)。見表1。
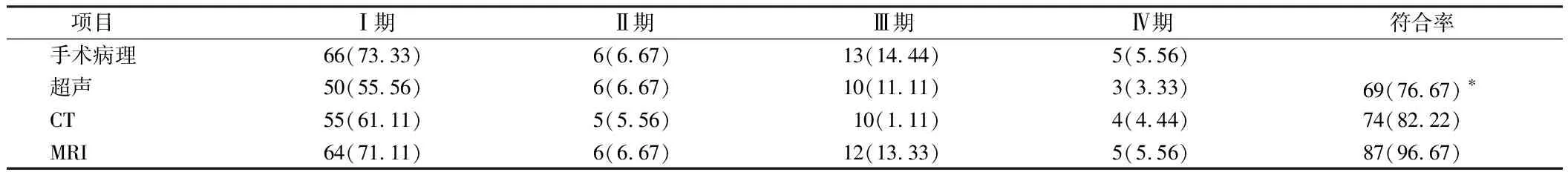
表1 子宮內膜癌術前分期不同檢測方式的符合率情況 n=90,例(%)
2.2 不同檢測方式在淋巴結轉移、肌層、及宮頸受累診斷中結果比較 在肌層、宮頸受累診斷中,與手術病理結果比較,多普勒超聲檢測、CT檢測、MRI檢測的檢出率,差異均無統計學意義(P> 0.05);多普勒超聲診斷淋巴結轉移檢出率25%,相比較于CT檢測、MRI檢測檢出率75%明顯較低(χ2=4.000,P<0.05)。見表2。
2.3 多普勒超聲參數與臨床病理之間關系分析 不同年齡段、是否淋巴結轉移、不同組織學類型患者的多普勒超聲參數RI、PIMVD水平值比較,差異無統計學意義(P> 0.05);而不同病理分期患者、具有肌層浸潤深度特征的患者,其多普勒超聲參數RI、PI以及MVD水平值對比,差異有統計學意義(P<0.05)。見表3。

表2 不同檢測方式在淋巴結轉移、肌層、宮頸受累診斷中結果比較 n=90,例(%)

表3 多普勒超聲參數與臨床病理之間關系分析
3 討論
子宮內膜癌患者的早期診斷是對患者進行治療的重要基礎,直接影響患者預后效果,目前臨床并未完全確定子宮內膜癌的發病機制,大部分的研究之中認為子宮內膜癌患者自身肥胖、不孕、垂體功能失調等因素與之相關,其對于患者的生活、生命均會造成不利影響[5,6]。
目前對于子宮內膜癌患者主要是采取手術治療,而手術前需要確定患者的病理分期等情況,才能確定適合的手術方式,在本次研究之中,在肌層及宮頸受累診斷中,與手術病理結果比較,多普勒超聲檢測、CT檢測、MRI檢測的檢出率,差異均無統計學意義(P>0.05);多普勒超聲診斷淋巴結轉移檢出率25%,相比較于CT檢測、MRI檢測檢出率75%明顯較低(P<0.05);多普勒超聲診斷符合率為76.67%,相比較于MRI診斷符合率96.67%明顯較低(P<0.05);多普勒超聲診斷符合率76.67%,相對比于CT診斷符合率,差異無統計學意義(P>0.05);上述研究結果,說明超聲診斷對于子宮內膜癌患者的分期診斷結果雖然低于MRI,但也較高,具有一定的臨床應用價值,對于臨床總共內膜癌患者病理分期具有一定意義。
以往傳統的刮宮診斷,雖屬于病理性診斷,但對于患者肌層浸潤情況的顯示并不明確[7,8]。而子宮內鏡雖可直接觀察患者病灶情況,但對于肌層浸潤深度的顯示也并不理想,MRI檢測結果準確性較高,但操作復雜且檢查費用昂貴,大部分患者無法承擔,無法將其作為臨床診斷子宮內膜癌患者的普遍方法[9,10]。而此種情況下,彩色多普勒超聲因其具有的無創、可重復檢測、且患者耐受性好、費用低廉、準確性高等優勢,逐漸在臨床子宮內膜癌篩查中進行推廣和使用[11,12]。超聲診斷主要是利用人體組織對超聲波的反射作用成像,通過不同組織回聲的差異對病變進行診斷,在軟組織病變應用價值高。多普勒技術的應用使得超聲檢查可以客觀的測量組織內血流相關參數,常用的指標包括超聲RI、PI,兩種指標已經作為鑒別病變性質的重要參考指標應用于多個器官或系統病變的檢查[13,14]。
超聲成像技術可以對患者子宮內膜以及肌層結構等進行清洗準確的顯示,同時超聲參數RI、PI以及MVD與子宮內膜癌患者的病理分期以及基層浸潤深度具有明顯相關性[15]。臨床部分研究與本次研究所得結果較為一致,不同年齡段、是否淋巴結轉移、不同組織學類型患者的多普勒超聲參數RI、PI以及MVD水平值比較,差異無統計學意義(P> 0.05);而不同病理分期患者、具有肌層浸潤深度特征的患者,其多普勒超聲參數RI、PI以及MVD水平值對比,差異有統計學意義(P<0.05)。
在綜合分析相關報道數據以及此次研究數據后發現,在子宮內膜癌患者臨床診斷中,MRI檢測準確性最高,多普勒超聲檢測、CT檢測稍次之,但多普勒超聲檢測具有檢查便捷、操作簡單且無創等特點,同時多普勒超聲檢測參數與子宮內膜癌患者的病理分期存在密切相關性,對于早期判斷患者病情、病理分期具有較高的臨床價值。

