復雜脛骨平臺骨折治療的兩種入路方式比較
葛曙光, 張文璽, 蔣正宇, 姜 輝, 劉 杰
(江蘇省溧陽市人民醫院/江蘇省人民醫院溧陽分院 骨科, 江蘇 常州, 213300)
脛骨平臺骨折是典型的關節內骨折。復雜脛骨平臺骨折是內外側平臺骨折伴隨后側平臺塌陷,多是由高能量創傷導致,治療難度大[1]。復雜脛骨平臺骨折分為Schatzker Ⅴ、Ⅵ型,關節面損傷嚴重,若治療不當,嚴重影響患者關節功能。手術是治療復雜脛骨平臺骨折的主要方法,可以重建關節面結構,維持膝關節的穩定性,恢復生物力線。研究[2]表明,手術入路方式對膝關節功能恢復具有一定的影響,最佳入路方式可充分暴露骨折端,有利于提高手術療效。既往多采用前內、外側入路方式,但該種方法無法顯露后側骨折塊,復位、固定困難,手術效果不理想,術后關節疼痛較嚴重,引起創傷性關節炎,臨床應用具有一定局限性[3]。內外側聯合入路、后外側入路治療復雜脛骨平臺骨折近年來較常用,臨床療效滿意。本研究對復雜脛骨平臺骨折患者采用不同入路方式進行復位固定,分析兩種方式的療效以及對脛骨平臺的影響,現報告如下。
1 資料與方法
1.1 一般資料
選取2018年1月—2020年7月溧陽市人民醫院收治的復雜脛骨平臺骨折患者109例,其中內外側入路治療79例為觀察組,后側入路30例為對照組。本研究經醫院醫學倫理委員會批準。納入標準: X線及CT診斷明確為脛骨平臺骨折者; Schatzker分型為Ⅴ型、Ⅵ型者; 閉合性骨折者; 年齡40~80歲; 患者及患者家屬自愿簽署知情同意書。排除標準: 凝血功能障礙者; 合并精神疾病史者; 伴有感染性疾病者; 有手術禁忌證者。對照組男20例,女10例,平均年齡(43.89±5.20)歲,體質量指數(22.10±1.07) kg/m2; 受傷至手術時間(9.33±3.59) d; 受傷原因包括交通事故13例,高處墜落傷8例,重物砸傷6例,其他3例; Schatzker分型為Ⅴ型21例,Ⅵ型9例; 合并傷為半月板損傷11例,交叉韌帶損傷9例,側副韌帶損傷6例,腓骨骨折4例; 受傷位置為左膝19例,右膝11例。觀察組男59例,女20例,平均年齡(46.52±5.17)歲,體質量指數(22.15±1.09) kg/m2; 受傷至手術時間(10.19±3.74) d; 受傷原因包括交通事故36例,高處墜落傷21例,重物砸傷16例,其他6例; Schatzker分型為Ⅴ型57例, Ⅵ型22例; 合并傷為半月板損傷26例,交叉韌帶損傷22例,側副韌帶損傷17例,腓骨骨折14例; 受傷位置為左膝51例,右膝28例。2組一般資料比較,差異無統計學意義(P>0.05), 具有可比性。
1.2 方法
入院后所有患者進行相關檢查。于椎管內麻醉, C形臂引導下牽引、復位長度、力線,用外固定架固定,抬高患肢,冰袋局部冰敷,靜脈滴注20%甘露醇,適當給予低分子肝素鈣,預防血栓形成。住院1周左右,行切開復位內固定治療。
對照組: 后側入路。使患者保持俯臥位,微屈膝關節,氣囊止血帶止血,氣壓值保持70 kPa, 從膝關節后方皮膚皺褶,橫行皺褶下2 cm, 做弧形切口,向腓腸肌內側頭延伸,順著切口,逐層切開皮膚、組織和筋膜,充分暴露腓腸肌內側頭、半腱肌、半膜肌,對腓腸肌內側頭采取鈍性分離,分離半腱肌、半膜肌。適度牽拉腓腸肌內側頭、半腱肌、半膜肌。鈍性分離比目魚肌,牽向外側,暴露脛骨平臺內骨折端。進行塌陷骨塊復位,采用克氏針進行臨時固定。脛骨平臺有明顯骨缺損者,取自體髂骨,植骨填充; 復位滿意后,植入適當長度的“T”形鋼板。傷口處放置引流管。
觀察組: 內外側入路。使患者保持仰臥位,微屈膝關節,氣囊止血帶止血,氣壓值保持70 kPa。從膝關節后方皮膚皺褶,橫行皺褶,向內側沿腓腸肌內側頭做倒“L”形切口,切口長度13 cm; 逐層切開皮膚、筋膜,牽拉腓腸肌內側頭,使比目魚肌暴露,鈍性分離,顯露脛骨平臺,復位內側骨塊,采用克氏針進行臨時固定,用“T”形鋼板行內固定; 以脛骨外側髁上緣做向下延伸的弧形切口,延伸至結節外側,切開髂脛束,暴露平臺外側,分離外側肌肉,暴露骨折斷端,復位; 關節面嚴重塌陷,取髂骨植骨,復位后用克氏針臨時固定,復位滿意后,用“T”形鋼板固定。傷口處放置引流管。
術后2組均進行抗感染治療,預防下肢深靜脈血栓。術后2~3 d, 拔除引流管,進行股四頭肌收縮鍛煉。術后1周進行下肢不負重鍛煉,術后2個月扶雙拐下地行走,術后3個月逐漸負重行走。術后隨訪12個月。
1.3 觀察指標
評價2組患者術后即刻、6個月、1年的脛骨平臺內翻角、后傾角以及術后1年膝關節活動度。膝關節評分采用Rasmussen標準,共包括5項內容,分為4個等級。優, ≥27分; 良, 20~<27分; 可, 10~<20分; 差, <10 分。比較2組手術指標,包括手術時間、術中出血量以及骨折愈合時間。比較2組術后并發癥發生率。
1.4 統計學方法

2 結 果
2.1 2組內翻角、后傾角以及膝關節活動度比較
術后即時,觀察組內翻角、后傾角大于對照組,差異具有統計學意義(P<0.05); 術后6個月、術后1年, 2組內翻角、后傾角比較,差異無統計學意義(P>0.05); 術后1年, 2組膝關節活動度比較,差異無統計學意義(P>0.05), 見表1。
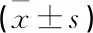
表1 2組術后內翻角、后傾角以及膝關節活動度比較 °
2.2 2組膝關節功能比較
觀察組膝關節功能優良率高于對照組,差異具有統計學意義(P<0.05), 見表2。

表2 2組膝關節功能比較[n(%)]
2.3 2組手術指標及術后并發癥比較
觀察組較對照組手術時間長、術中出血量大、骨折愈合時間短,差異具有統計學意義(P<0.05), 見表3。2組術后及隨訪期間均未發生皮膚壞死、切口感染、深靜脈血栓等并發癥。
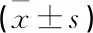
表3 2組手術指標比較
3 討 論
復雜脛骨平臺骨折SchatzkerⅤ型、Ⅵ型骨折患者多伴有韌帶和半月板損傷,并發癥較重[4],治療重點包括解剖復位、維持關節面平整、內固定牢靠[5]。但目前手術治療后,關節面不平整,晚期可出現創傷性關節炎,影響患者生活質量[6]。研究[7-8]顯示,在臨床治療中延遲復位內固定治療的療效較高,安全性好,能改善早期手術中出現的軟組織腫脹及術后感染風險增加,增強術后愈合能力[9]。但延遲過久,骨折周圍結痂形成,影響骨折復位,軟組織剝離范圍增加,影響術后預后,因此擇期手術時間不宜超過3周[10]。
前正中入路方式因廣泛剝離軟組織而破壞其血供,導致術后出現皮膚壞死、感染等并發癥,影響骨折愈合[11]。因此良好的入路方式是膝關節功能恢復的關鍵[12]。有效固定后側骨塊是關節穩定性的關鍵,通過后側骨折塊精確解剖復位有利于其他骨折塊的固定,是治療的基礎[13]。徐華生等[14]采用后側入路方式治療復雜脛骨平臺骨折獲得滿意療效。后側切口能夠在患者體位不變的情況下,充分顯露脛骨平臺且直視后外側骨折,復位效果較好,但在使用“T”形鋼板固定時避免進入關節面。
戴勇等[15]采用內外側聯合入路的方式治療復雜脛骨平臺骨折,隨訪1年膝關節功能優良率為84.3%, 表明內外聯合入路治療復雜脛骨平臺骨折的療效顯著。與前正中入路方式相比,內外聯合入路采用雙側切口,切口間皮瓣寬度大,避開脛前薄弱區,有效避免鋼板外露情況,降低內固定失敗; 能夠直視半月板損傷情況,避免廣泛剝離軟組織,最大程度減少再次塌陷; 后內側使用倒“L”形切口,可有效保護神經和血管,有利于術后恢復[16-18]。由于復雜脛骨平臺骨折復位后伴隨關節面缺損,為保證關節面的完整性需要植骨,本研究中選用的植骨材料為自體骨,因為其不產生免疫排斥,骨量豐富[19-20]。總的來說,后側入路適用于后內外側平臺塌陷骨折的病例,當合并有后叉韌帶損傷的病例,更加方便修復重建; 內外側聯合入路適用于絕大多數Schatzker Ⅴ、Ⅵ型骨折病例,但對后側的骨折復位固定往往有所欠缺。故臨床上也常采取聯合入路治療復雜脛骨平臺骨折。
本研究中,術后即時觀察組內翻角、后傾角大于對照組,術后1年2組內翻角、后傾角、膝關節活動度無顯著差異。說明兩種入路方式治療復雜脛骨平臺骨折能夠顯著改善脛骨平臺內翻角、后傾角,其中內外聯合入路進行鋼板固定可增加骨折處的固定強度,獲得即刻穩定。童立等[21]研究結果表明,雙切口治療復雜脛骨平臺骨折的效果顯著,縮短骨折愈合時間。本研究中,觀察組手術時間長、術中出血量大,骨折愈合時間短。本研究與童立等[21]研究結果相符合。2組術后無嚴重并發癥發生,說明兩種入路方式的安全性均較好。
本研究選取樣本量小,不能充分說明后側入路與內外側入路的療效區別,且手術隨訪時間較短。今后的研究可選取更多的病例,延長隨訪時間,進一步驗證兩種入路方式的療效,為臨床治療復雜脛骨平臺骨折提供依據。

