股骨近端防旋髓內釘內固定治療老年股骨粗隆間骨折的療效
黃葉建, 陶明高, 顏世顯, 耿玉強
(江蘇省連云港市東方醫院 脊柱與創傷骨科, 江蘇 連云港, 222042)
股骨粗隆間骨折常見于高齡及嚴重骨質疏松患者,內固定是股骨粗隆間骨折主要治療方式之一[1]。目前,治療老年股骨粗隆間骨折的方法主要為人工關節置換與內固定,其中內固定方法包括髓內固定與股骨近端鎖定鋼板治療,代表為股骨近端防旋髓內釘(PFNA)與股骨近端鎖定鋼板(PFLP)。臨床治療中,通過分析病患的實際情況采用適合的內固定材料,可促進患者盡早行功能性恢復訓練,防止患肢發生髖內翻、下肢短縮[2]。本研究觀察老年股骨粗隆間骨折PFNA和PFLP內固定的治療效果,為臨床治療提供理論依據,現報告如下。
1 資料與方法
1.1 一般資料
選擇2017年1月—2019年12月在江蘇省連云港市東方醫院接受治療的股骨粗隆間骨折患者134例作為研究對象,根據手術方式的不同,將患者分為觀察組66例(行PFNA內固定治療)、對照組68例(行PFLP治療)。納入標準: 患者年齡65歲以上; 符合股骨粗隆間骨折分類[3]者, Ⅰ型為順粗隆間骨折,未發生骨錯位,Ⅱ型為小粗隆存在較輕的錯位,Ⅲ型為小粗隆粉碎性骨折,Ⅳ型為粗隆間骨質損傷非常嚴重, Ⅴ型為逆粗隆間骨質損傷; 骨折前具有正常自理能力者; 能夠正常進行外科手術者。排除標準: 長期性骨損傷、非閉合性骨折以及身體多處骨質損傷者; 生活無法自理者; 不接受隨訪收集信息者。本研究受試者均簽署了自愿和知情同意書。本研究通過倫理委員會的批準。
對照組68例,男36例,女32例,平均年齡(73.25±5.92)歲; 骨折分型: Ⅰ型8例, Ⅱ型22例, Ⅲ型34例, Ⅳ型2例, Ⅴ型2例。觀察組66例,男30例,女36例,平均年齡(73.71±6.03)歲; 骨折分型: Ⅰ型10例, Ⅱ型18例, Ⅲ型32例, Ⅳ型4例, Ⅴ型2例。2組一般資料比較差異均無統計學意義(P>0.05), 具有可比性。
1.2 手術方法
根據全部患者的骨折程度行脛骨結節骨牽引及皮膚牽引,行全部的骨折相關檢查,根據影像學圖片測量結果,給予適合患者大小的PFLP鋼板與PFNA釘。全部患者均需呈仰臥位給予全麻插管,患肢中立位內收20°左右,并進行必要的消毒鋪單[4]。
1.2.1 對照組: 給予患者PFLP治療方案。首先對患者行股外側直切口,逐一切開各層,采用鈍性分離方式直至大轉子下方股骨面完全暴露。安裝導向器至PFLP近端的第1、3孔位,放置股骨近端外側,并精確定位鋼板位置,通過具體的位置對骨頸前傾角度進行計算。首個空心鎖釘的進針操作需要在大粗隆頂點上完成,即股骨頸前傾角與導向器向前矯正5 °。在導向器引導下鉆入其他導針,其中第3個導針在股骨頸前傾角后方校正5 °, 使得股骨近端外側更靠近鋼板。再通過透視確定位置滿意后,再遠端固定螺釘固定鋼板。取出導向器,并對深度進行測量,置入2個空點鎖定釘。
1.2.2 觀察組: 給予患者PFNA內固定治療方案。首先通過C型臂X線機對患肢進行引導復位,根據患者身體的肥胖情況,在大粗隆頂點近端外側行約6 cm的切口,逐一切開各層,直至大粗隆頂點完全暴露。在頂點前內側鉆孔并將導針安全置入,并在擴髓以后插入PFNA主釘,再將導針移出。然后調節PFNA釘的深度及傾角至適合狀態,再將螺紋導針插入并固定敲入的螺旋刀片,固定遠端螺釘。最后,在X線機幫助下確保內固定無誤后,再蓋上尾帽。術后采用生理鹽水對手術區域進行沖洗,至少2次,逐一縫合切口各層,安全放置引流管。
2組手術方案在術后均需要預防性采用抗生素治療2 d, 并給予患者抗骨質疏松、抗凝等治療,在2~3 d后將引流管拔除。在手術完成3 d后,指導患者進行踝關節主動活動及主動屈伸鍛煉,根據患者患肢病情實際,給予適合的負重訓練[5]。
1.3 觀察指標
① 評價髖關節功能(Harris)評分[6]及日常生活自理能力(ADL)評分[7]。分別于1、2、3個月后對患者進行隨訪,評價患者Harris評分和ADL評分結果。評分標準: 差為低于70分,良為70~<80分,較好為80~<90分,優秀為90~100分。② 圍術期指標。觀察指標包括手術開始至完成時間、手術切口的長度大小、出血量等。其中,手術時間為切開傷口至傷口包扎完成的時間;負重時間為患肢完全負荷的時長。③ 康復指標。觀察并記錄2組的住院、骨折愈合以及開始下床活動的時間。④ 并發癥發生情況。主要包括骨折延遲愈合、股骨頸短縮、髖內翻、靜脈血栓栓塞癥(VTE)等。
1.4 統計學分析

2 結 果
2.1 2組患者圍術期指標情況
觀察組手術時間、手術切口長度、術中出血量、負重時間均優于對照組,差異有統計學意義(P<0.05), 見表1。
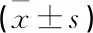
表1 2組患者圍術期指標情況
2.2 2組術后Harris、ADL評分
觀察組術后1、2個月Harris評分優于對照組,差異有統計學意義(P<0.05); 觀察組術后3個月Harris評分略高于對照組,差異無統計學意義(P>0.05)。觀察組術后1、2、3個月的ADL評分均優于對照組,差異有統計學意義(P<0.05), 見表2。
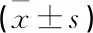
表2 2組術后Harris、ADL評分 分
2.3 2組術后康復指標
觀察組住院時間、開始下床活動時間均短于對照組,差異有統計學意義(P<0.05); 觀察組的骨折愈合時間略優于對照組,差異無統計學意義(P>0.05)。見表3。
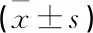
表3 2組術后康復指標
2.4 2組術后并發癥發生情況
觀察組術后并發癥總發生率低于對照組,差異有統計學意義(P<0.05), 見表4。

表4 2組術后并發癥發生情況[n(%)]
3 討 論
老年股骨粗隆間骨折大部分為不穩定骨折,病死率較高,恢復水平低,給予患者早期手術治療是目前臨床有效方法之一[8]。老年股骨粗隆間骨折患者若采取保守治療將會長期臥床,易引起肺部感染、深靜脈血栓、壓瘡等并發癥,嚴重影響患者的生活質量[9]。老年股骨粗隆間骨折患者可以通過手術方式恢復骨折部位,降低愈合后的畸形發生率,便于醫護人員進行下一步的護理工作,指導患者進行患肢練習[10]。骨質疏松也是老年患者股骨粗隆間骨折的主要影響因素之一,并影響術后療效。骨質疏松和不穩定型骨折均是股骨粗隆間骨折術后無效治療的影響因素。老年患者骨折粉碎程度越高,其骨質質量越差,疏松程度越大, PFNA越容易發生內固定松動。
目前在治療上針對老年股骨粗隆間骨折采用的手術材料主要為PFLP與PFNA內固定2種,均有各自的優勢和局限性。其中PFLP釘與髖關節負重力線符合,能夠有效對抗股骨大粗隆剪切力及其下沉的情況, PFLP可以減小骨折端剪切應力,避免骨折移位,可提升骨折愈合的速度; PFLP固定鋼板比常規鋼板接觸骨皮質的面積更小,能夠有效減小填充物對骨折端血液供給造成的破壞。PFLP的固定作用主要體現在鋼板與螺紋釘構成的支架上,其優點主要是降低骨折端剪切應力,避免發生骨折處的移位,可提升骨折愈合的速度。然而PFLP具有相對較長的主釘力臂,在股骨頸中易出現旋轉情況,從而引起鋼板或螺釘的斷裂,發生股骨頸切割出螺釘的情況,以致骨折處發生二次移位[11]。而PFNA的主釘結構為中空,微創處理過程只需由外側切口進行螺旋刀片的添加,防止了術中對周邊軟組織的損傷。對于大多數髓內固定裝置而言, PFNA的內徑相對更大,如果確定好了切口位置,一般情況下裝置不會發生擺動,穩定性較強。此外,患者可在術后短時間內進行物理康復訓練,進一步加快了患者的康復速度。PFNA術后患者的康復過程優于PFLP, 屬于老年患者股骨粗隆間骨折較好的一種恢復手段。PFNA手術切口較小,且主釘在髓腔內,影響患者生理結構較小,然而單釘固定容易引起骨折處發生位移[12]。所以2種方法的應用值得進一步探討。
本研究結果表明,觀察組圍術期各指標、Harris評分、ADL評分、并發癥總發生率、住院和開始下床活動時間均優于對照組,說明PFNA對于PFLP, 在患者術后恢復各個方面均存在不同程度的優勢。研究[13]指出,患者在PFNA手術治療下的療效及預后顯著優于PFLP, 該研究病例增加了一部分中青年患者。該結果與本次研究結果一致,但是本研究則主要針對的是老年患者。
本研究還發現, 2組內固定方式在術前對患者進行必要手法復位,可以快速精準地置入導針,使骨折斷端旋轉不穩定性及剪切力有效降低[14]。由于髓腔僅比PFNA主釘大1 mm左右,在置入PFNA主釘過程中要盡可能防止過度錘擊,防止股骨干發生不必要的骨折[15]。對股骨粗隆間骨折患者行PFNA方法治療時,需要注意2個問題[16], 一是在術前要盡可能地復位,但不必強求小轉子復位; 二是選擇大粗隆外側的頂點或者稍外側作為入針點,但偏差不宜過大,以免造成進釘困難等問題。
綜上所述, PFNA與PFLP內固定應用于老年股骨粗隆間骨折,均具有較好的治療效果,而PFNA內固定治療的綜合療效優于PFLP, 且PFNA內固定術后早期關節生理功能恢復更快。

