不同首劑量PS治療NRDS患兒的效果分析
王卉群(湖北省浠水縣婦幼保健院,湖北 黃岡 428300)
新生兒在出生后不久因肺表面活性物質缺乏即可發生進行性呼吸困難和呼吸衰竭,出現新生兒呼吸窘迫綜合征(Neonatal respiratory distress syndrome,NRDS),表現為呻吟、發紺、吸氣三凹征,其發生的主要原因是缺乏肺泡表面活性物質(PS)[1],故臨床常應用PS進行替代治療[2]。對于其應用的首劑量目前沒有確切的規定,臨床上對于首次應用PS的劑量存在一定爭議,有學者應用100mg/kg與200mg/kg的劑量治療NRDS[3],也有學者應用40mg/kg和70mg/kg的劑量治療NRDS[4]。因低劑量PS可能會延長機械通氣時間,而過高劑量可能導致存在用藥過量風險,增加用藥的不良反應,為保證用藥的有效性和避免用藥過量,本研究將選取70mg/kg、100mg/kg兩種劑量進行對比,探討治療NRDS效果更好的用藥首劑量,以指導臨床用藥。結果報道如下。
1 資料與方法
1.1 一般資料 本研究經醫院倫理委員會批準,患兒家屬簽訂知情同意書。選取2019年6月-2021年6月我院收治的103例NRDS患兒。納入標準:①診斷為NRDS[5];②出生時間<24h;③患兒未在宮內發生感染。排除標準:①支氣管、肺發育異常;②合并先天性心臟病等危及生命的先天性異常疾病;③合并顱內出血。
按隨機數字表法分為A組(51例)和B組(52例)。其中A組男26例,女25例,出生體重:1650-2680g,平均(2163.59±500.46)g;早產兒分娩方式:自然分娩13例,剖宮產38例。B組男21例,女31例,出生體重:1630-2680g,平均(2170.91±507.56)g;早產兒分娩方式:自然分娩16例,剖宮產36例。上述一般資料對比,差異無統計學意義(P>0.05)。
1.2 方法 基礎治療:給予保暖、吸痰、糾正水電解質紊亂等對癥治療,以及給予PS(70mg/支)治療,氣管內給藥,藥品復溫到室溫后,每支加2ml注射用水,輕輕振蕩混勻,抽吸于注射器內,以細塑料導管經氣管插入肺內,深度以剛到達氣管插管下口為宜。藥物分四次注入,每次注入時間約為10-15s,注入速度緩慢勻速,另外每次給藥期間需間隔加壓給氧1-2min,給藥過程中密切觀察患兒的呼吸及循環情況,如果患兒癥狀未明顯緩解或有加重趨勢,需再次給藥,間隔時間超過6h。在給藥4h內盡可能不行吸痰治療。
A組:給藥PS的首劑量為70mg/kg。
B組:給藥PS的首劑量為100mg/kg。
均觀察至患兒出院。
1.3 觀察指標與評價標準 ①恢復情況:機械通氣時間、氧療時間、住院時間、再次用藥次數。②血氣指標:于給藥前,給藥24h后,采集患兒的動脈血,應用血氣分析儀(康立BG800A)測定動脈氧分壓(PO2)、二氧化碳分壓(PCO2),應用呼吸機(邁瑞SV600)測定吸氧分數(FiO2),計算氧合指數(OI),OI=FiO2×MAP(cmH2O)×100/PaO2(mmHg)。
1.4 統計學方法 通過SPSS20.0統計軟件分析數據,計量資料采用(±s)表示,組間比較采用t檢驗,計數資料采用百分率表示,采用χ2檢驗,以P<0.05表示差異具有統計學意義。
2 結果
2.1 兩組恢復情況對比 B組患兒的機械通氣時間、氧療時間短于A組,再次用藥率低于A組(P<0.05),兩組的住院時間對比,差異無統計學意義(P>0.05)。見表1。
表1 兩組恢復情況對比[(±s),(n,%)]

表1 兩組恢復情況對比[(±s),(n,%)]
組別 機械通氣時間(h/d) 氧療時間(h/d) 住院時間(d) 再次用藥率A組(n=51) 4.26±1.13 6.75±1.08 10.38±1.52 16(31.37)B組(n=52) 3.80±1.04 5.29±0.93 10.02±1.36 7(13.46)t/χ2 2.149 7.346 1.266 4.763 P 0.034 <0.001 0.209 0.029
2.2 兩組血氣指標對比 給藥前,兩組的PO2、PCO2、OI對比,差異無統計學意義(P>0.05);給藥24h后,兩組的PO2均升高,PCO2、OI均降低,但B組的PO2高于A組,PCO2、OI低于A組(P<0.05)。見表2。
表2 兩組血氣指標對比(±s)
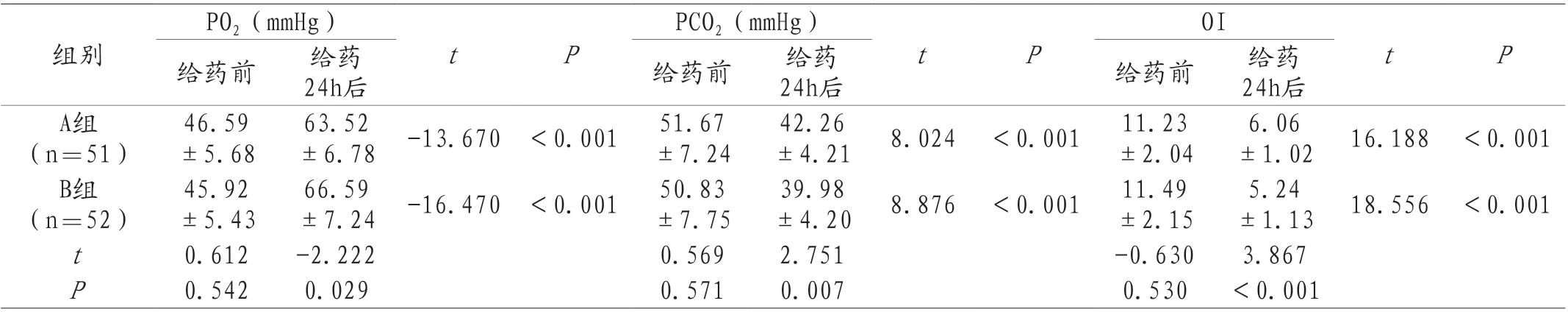
表2 兩組血氣指標對比(±s)
PO2(mmHg)PCO2(mmHg)OI組別t P給藥前 給藥t P t P 24h后 給藥前 給藥24h后 給藥前 給藥24h后A組(n=51)46.59±5.68±6.78 -13.670 <0.001 51.67±7.24 63.52±4.21 8.024 <0.001 11.23±2.04 42.26 6.06±1.02 16.188 <0.001 B組(n=52)45.92±5.43±7.24 -16.470 <0.001 50.83±7.75 66.59±4.20 8.876 <0.001 11.49±2.15 39.98 5.24±1.13 18.556 <0.001 t 0.612 -2.222 0.569 2.751 -0.630 3.867 P 0.542 0.029 0.571 0.007 0.530 <0.001
3 討論
NRDS患兒的發病是因肺泡液體分子層表面的PS缺乏[6],導致肺泡表面張力下降、肺泡萎縮,出現呼吸困難、呼吸衰竭等表現,嚴重可引起患兒死亡,故PS是臨床應用最廣泛的替代治療方案。首次應用PS的劑量對于患兒肺功能的恢復很關鍵,但目前臨床對于應用PS的劑量存在一定爭議,首劑量應用較多的劑量是70mg/kg,用藥后觀察患兒的病情轉歸,若病情未好轉則需追加用藥,但這種情況會增加患兒的機械通氣時間和氧療時間[7],增加患兒患上院內呼吸機相關性肺炎的風險,不利于患兒恢復。適當增加劑量至100mg/kg,可能會減少NRDS患兒追加用藥次數,繼而減少機械通氣時間,促進患兒恢復。
本研究中,B組患兒的機械通氣時間、氧療時間短于A組,再次用藥率、PCO2、OI低于A組,PO2高于A組(P<0.05),兩組的住院時間對比,差異無統計學意義(P>0.05),提示100mg/kg劑量的PS改善患兒呼吸與氧合的效果更好,縮短機械通氣與氧療時間,能減少再次用藥,促進患兒恢復,縮短其住院時間。本研究應用的PS是從牛肺肺泡Ⅱ型上皮細胞中提取出的脂蛋白,可有效降低肺泡表面張力,穩定肺泡內的壓力和容量,避免肺泡發生萎縮、塌陷等情況,恢復肺組織的彈性,增加肺的順應性[8],還能恢復肺泡與毛細血管之間的血液平衡,減少毛細血管向肺泡內滲出液體,降低肺水腫的發生風險。應用較大劑量的PS,對恢復肺泡換氣功能的效果更好,從而改善患兒肺內氣體交換,改善血氣和氧合,縮短機械通氣時間與氧療時間,減少追加用藥的次數,促進患兒恢復[9-10]。但本研究中兩組患兒的住院時間無差異,可能是因為通過追加用藥次數改善肺泡功能,也可能與納入的樣本量偏少有關。張礦召[11]在對比70mg/kg、100mg/kg首劑量PS治療NRDS的研究表示,首劑量100mg/kg的PS可縮短患兒氧療時間與住院時間,降低住院肺炎發生率,臨床療效高于較低首劑量的70mg/kg,認為是因為足劑量的PS可滿足肺泡的生理需求,保證肺能持續進行有效的氣體交換,繼而改善血氣等指標。
綜上所述,相較于70mg/kg首劑量PS,100mg/kg首劑量PS能有效改善NRDS患兒的呼吸和氧合,可減少再次用藥,促進疾病恢復,且不延長患兒出院時間。

