動態血壓監測在縣級醫院高血壓管理中的應用價值分析
2022-03-17 23:51:21韓燕
健康之家
2022年22期
關鍵詞:高血壓
韓燕
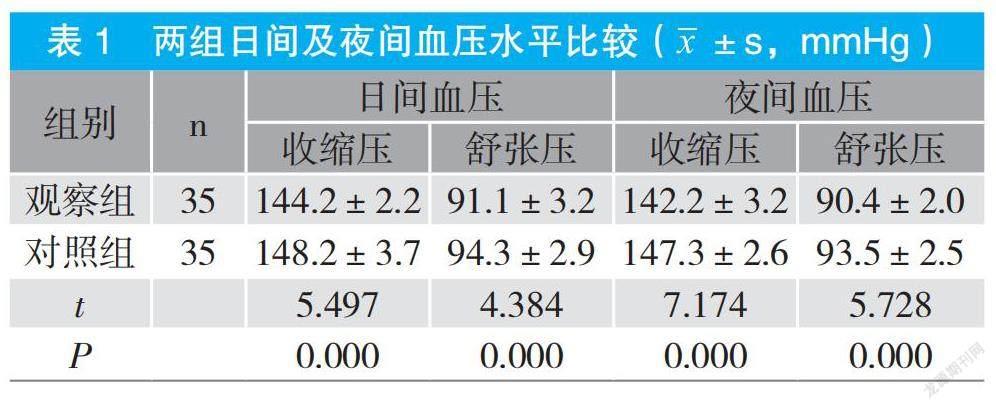
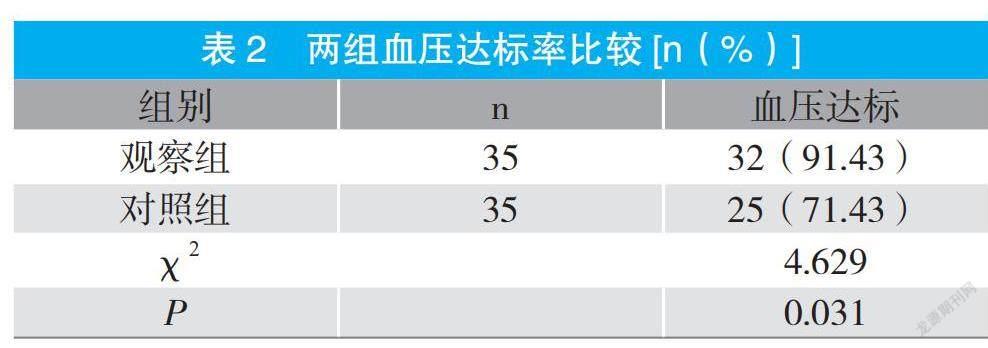
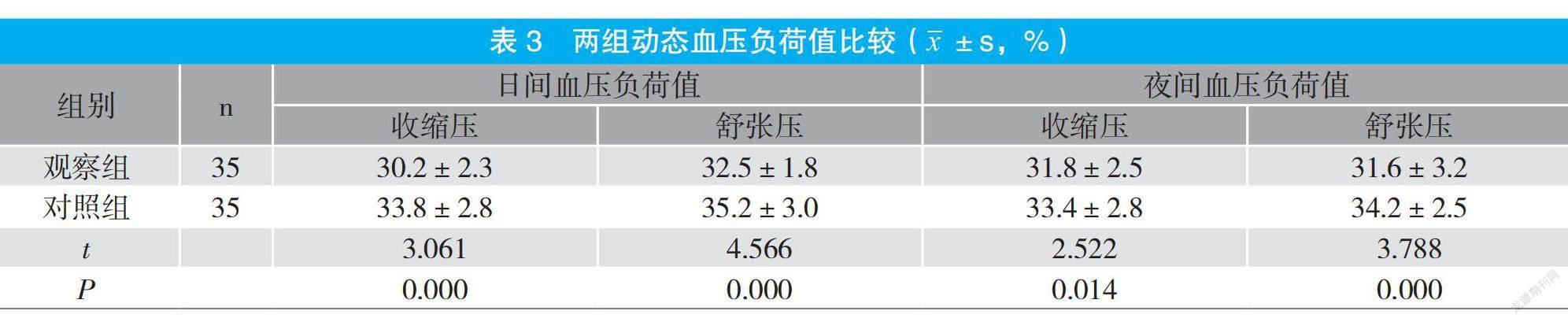
摘要:目的 分析動態血壓監測在縣級醫院高血壓管理中的應用價值。方法 以70例于縣級醫院就診高血壓患者為研究對象,隨機分為對照組和觀察組。對照組采取常規血壓監測,觀察組實施動態血壓監測,對比不同血壓監測方式對高血壓管理的影響。結果 觀察組患者日間收縮壓負荷值、舒張壓負荷值低于對照組(P<0.05);觀察組夜間收縮壓、舒張壓負荷值低于對照組(P<0.05)。觀察組日間收縮壓、舒張壓水平低于對照組(P<0.05),夜間收縮壓、舒張壓水平低于對照組(P<0.05)。觀察組血壓達標率為91.4%,高于對照組的71.4%(P<0.05);觀察組干預后的0級占比為91.4%,高于對照組的71.4%,2級比例為2.9%,低于對照組的22.9%(P<0.05)。結論 縣級醫院采用動態血壓監測進行高血壓管理有助于動態監測日間、夜間血壓負荷值,準確評估日間及夜間血壓變化,為高血壓治療提供可靠的依據,提升血壓控制效果。
關鍵詞:高血壓;縣級醫院;動態血壓監測
高血壓是臨床常見的腦血管疾病,以細小動脈硬化為病理基礎,是一種全身性病變。高血壓的危害不僅可引發頭暈等不良反應影響生活質量,還會呈進行性發展,導致各種心腦血管疾病、腎臟疾病等并發癥的發生[1]。高血壓患者以原發性高血壓為主,一旦確診,患者需終身服藥來控制疾病進展[2]。目前,人們生活結構加快,壓力加大,加上飲食不節,導致高血壓發病率不斷升高。高血壓的診斷較為簡單,在出現頭暈等癥狀后,可入院就診,獲得針對性的指導。患者也可每天在家監測血壓,定期到醫院接受系統化診斷[3]。……
登錄APP查看全文
猜你喜歡
青春期健康(2022年19期)2022-10-12 16:46:40
西部醫學(2021年10期)2021-10-28 08:25:50
中老年保健(2021年5期)2021-08-24 07:07:16
中老年保健(2021年11期)2021-08-22 03:14:10
今日農業(2020年19期)2020-12-14 14:16:52
中國生殖健康(2020年6期)2020-02-01 06:29:06
中國生殖健康(2018年6期)2018-11-06 07:09:44
基層中醫藥(2018年4期)2018-08-29 01:25:58
基層中醫藥(2018年6期)2018-08-29 01:20:14
中國繼續醫學教育(2015年2期)2016-01-06 01:36:28

